CHILDHOOD OBESITY: PATHOPHYSIOLOGY AND CONSEQUENCES IN ADULT LIFE
REGISTRO DOI: 10.69849/revistaft/ch102024101111
Pedro Marcos Alves Medeiros1; Iasmin Donato Macêdo Oliveira2; Orlando Brito Freitas Filho3; Bruna Silva Luz Medrado4; Érica Caroline Leão Fedulo Matos5; Bruno de Sousa Blanc6; Daniel Bruno Sampaio Timoteo7; Juan de Sousa Martins8; Valéria de Carvalho Fagundes9; Ana Carolina Silva Machado Andrade10; Ana Clara Croscop Dondoni11; Matheus de Brito Souza12; Giullia Milka Mendes Mota da Silva13; Millena de Souza Teixeira14; Ana Clara Fonseca Oliveira15
RESUMO
Introdução: o excesso de peso é decorrente do acúmulo anormalmente elevado de tecido adiposo, o qual é resultante do superávit calórico mediante a influência de múltiplos fatores causais, destacando-se o sedentarismo e hábitos dietéticos deletérios. Metodologia: estudo consiste numa revisão integrativa de literatura científica, baseada em estudos e fontes literárias pregressas, sendo o levantamento bibliográfico realizado no portal Scientific Electronic Library Online. Discussão: aborda aspectos sobre a obesidade infantil, dentre eles a etiologia, quadro clínico e diagnóstico; com ênfase na fisiopatologia, impactos da obesidade infantil na vida adulta e manejo da doença. Considerações finais: considerada como uma das principais epidemias do século XXI; neste contexto destaca-se a obesidade infantil, responsável por promover modificações na hiperplasia de adipócitos e gerar uma herança deletéria para o próprio indivíduo, associada a repercussões clínicas que necessitam de intervenção a fim de prevenir e tratar o excesso de peso e suas respectivas comorbidades.
PALAVRAS-CHAVE: Obesidade infantil; impactos na vida adulta; hábitos obesogênicos.
SUMMARY
Introduction: excess weight is due to the abnormally high accumulation of adipose tissue, which results from a caloric surplus through the influence of multiple causal factors, highlighting a sedentary lifestyle and harmful dietary habits. Methodology: study consists of an integrative review of scientific literature, based on previous studies and literary sources, with the bibliographic survey carried out on the Scientific Electronic Library Online portal. Discussion: addresses aspects of childhood obesity, including etiology, clinical picture and diagnosis; with an emphasis on pathophysiology, impacts of childhood obesity in adulthood and management of the disease. Final considerations: considered one of the main epidemics of the 21st century; In this context, childhood obesity stands out, responsible for promoting changes in adipocyte hyperplasia and generating a harmful inheritance for the individual, associated with the repercussions that clinical intervention has in order to prevent and treat excess weight and its respective comorbidities.
KEYWORDS: Childhood obesity; impacts on adult life; obesogenic habits.
1.0 INTRODUÇÃO
A obesidade consiste no acúmulo excessivamente anormal de tecido adiposo no organismo humano. Isso decorre, basicamente, devido um balanço energético positivo, ou seja, quando há mais energia sendo acumulada (ingerida) se comparada a energia que é dissipada (gasta) (ALLEMANDI, 2020).
O excesso de peso já foi considerado sinônimo de saúde, poder e renda. Pois as pessoas mais favorecidas tinham maior renda, assim podiam ter mais acesso a alimentos e, consequentemente, excesso de peso. No entanto, desde 2013, a obesidade foi considerada uma doença pela American Medical Association. Isso se deve em decorrência das inúmeras patologias associadas e desencadeadas pelo excesso de tecido adiposo (MELO, 2010).
Reconhecida pela Organização Mundial da Saúde (OMS) como a maior epidemia de saúde pública mundial, com elevação da prevalência em países desenvolvidos e subdesenvolvidos, destaca-se o aumento crescente na população jovem, incluindo crianças e adolescentes (LOPES, 2021).
Atualmente a prevalência de excesso de peso em números absolutos na população jovem ainda predomina em países desenvolvidos. Porém o aumento relativo é maior nos países subdesenvolvidos, sendo 30% maior se comparado aos países em desenvolvimento (RESENDE, 2023).
De acordo com estimativas globais da Organização Mundial de Saúde e do Fundo das Nações Unidas para a Infância (UNICEF), em 2015, o número de crianças com menos de cinco anos com excesso de peso aumentou de 31 milhões (1990) para 42 milhões (2014). A expectativa é que alcance 72 milhões em 2025 se essa tendência continuar (ABESO, 2018).
A América Latina está entre as principais regiões do mundo com aumento do peso na população jovem: 1 em cada 5 crianças com menos de 20 anos tem excesso de peso ou obesidade. De acordo com a OMS, 15 milhões de crianças e jovens já apresentam peso corporal em excesso no Brasil. Seguindo a tendência da OMS, o Brasil terá em 2030 cerca de 22,8% de crianças entre 5 a 9 anos e 15,7% de crianças entre 10 a 19 anos com obesidade (SBP, 2019).
O excesso de peso em crianças e adolescentes causa especial preocupação e tem gerado mudanças de recomendações científicas. Devido todos os fatos e dados elencados, emerge a luz os objetivos do presente estudo: investigar a etiologia da obesidade infantil; explicitar a fisiopatologia da obesidade infantil e suas repercussões na vida adulta; discutir sobre o diagnóstico e tratamento do excesso de peso na infância.
A partir disso, elucidar lacunas de conhecimento e propagar o saber a cerca da obesidade infantil, com ênfase nos profissionais de saúde, a fim de estabelecer de forma hábil e vígil medidas de prevenção, diagnóstico e tratamento da obesidade infantil. Auxiliando no processo de educação continuada em saúde e prática da Medicina Baseada em Evidências, limitando a cadeia de propagação da obesidade e suas respectivas doenças e consequências deletérias a si associadas.
2.0 METODOLOGIA
O presente estudo consiste numa revisão integrativa de literatura científica que aborda aspectos sobre a obesidade infantil, dentre eles: etiologia, fisiopatologia, quadro clínico, diagnóstico, manejo e consequências na vida adulta. A metodologia foi baseada em estudos e fontes literárias pregressas. O levantamento bibliográfico foi realizado no portal Scientific Electronic Library Online (SciELO), sendo utilizados os seguintes descritores: (obesidade infantil) AND (etiologia) OR (fisiopatologia) OR (diagnóstico) OR (tratamento) OR (impactos na vida adulta) OR (consequências). Inicialmente foram encontrados 205 artigos na SciELO.
A partir disso, foi efetuada a análise e triagem dos estudos encontrados, de acordo com os seguintes critérios de inclusão: 1) pelo menos duas respostas “sim” em relação a coerência com o título e resumo dos artigos com o tema proposto; 2) publicados a partir de 2020 (últimos 5 anos); 3) no idioma português, espanhol e inglês. Por consequência, foram descartados os estudos com os seguintes critérios de exclusão: 1) estudos não condizentes com o tema; 2) com publicação anterior ao ano 2020; 3) demais línguas que não sejam português, espanhol e inglês.
Após a triagem, na qual foram eleitos quatorze estudos, foi realizada a leitura integral dos artigos selecionados e, consequentemente, utilização como base teórica para construção do presente trabalho científico. Além dos artigos, foram utilizadas demais fontes essenciais e norteadoras sobre o tema: “Obesidade na infância e adolescência – Manual de Orientação da Sociedade Brasileira de Pediatria”, “Aspectos epidemiológicos da obesidade infantil da Associação Brasileira para Estudo da Obesidade e Síndrome Metabólica”, “Boletim da Sociedade de Pediatria de São Paulo, Ano 4, n° 2”, “Evidências em Obesidade e Síndrome Metabólica da Associação Brasileira para Estudo da Obesidade e Síndrome Metabólica” e “Protocolo de Manejo e Acesso à Endocrinologia Infantil do Município de Jundiaí/SP”.
3.0 DISCUSSÃO
3.1 ETIOLOGIA
A obesidade tem etiologia multifatorial, compreendendo componentes endógenos (correspondem a 1% das principais causas – biológicos e genéticos) e exógenos (correspondem a 99% das principais causas – ambientais, psicossociais, econômicos e comportamentais). Independente da causa, basicamente todas promovem a obesidade a partir do superávit calórico (consumo excede o gasto de calorias energéticas) (RABELO, 2018).
Existem substâncias químicas intrinsecamente associadas à regulação do apetite, dentre elas: leptina, neuropeptídeo Y e colecistoquinina. A leptina é produzida principalmente pelos adipócitos, em situações de acúmulo excessivo de gordura, promove o catabolismo e saciedade. No obeso a produção de leptina é aumentada, o que provoca uma diminuição da sua sensibilidade e, consequentemente, do seu efeito. Dessa forma, é reduzida a ação catabólica e a sensação de saciedade (SBP, 2019).
O Neuropeptídeo Y (NPY) promove o estímulo à ingestão alimentar. Sua produção é estimulada pela diminuição de tecido adiposo e situações de jejum; enquanto é inibida pelo aumento de leptina. A colecistoquinina é liberada por células da mucosa duodenal, apresenta efeito de saciedade, associado a diminuição da ingesta alimentar e término da refeição (SBP, 2019).
O sedentarismo é um dos principais fatores de risco para o desenvolvimento da obesidade e suas comorbidades. Com o advento da “Nova Ordem Mundial”, principalmente a partir da década de 1990, com a universalização do capitalismo e a propagação da mais valia, o tempo se tornou sinônimo de dinheiro. A população adulta prioriza seu tempo para o trabalho e atividades monetárias, deixando a saúde (dentre isso o exercício físico) em segundo plano. As crianças acabam sendo vítimas passivas ou ativas deste fenômeno (DIAS, 2021).
Ativas a partir do momento que preferem por conta própria não praticar atividade física; passivas a partir do momento que são condicionadas por seus responsáveis a não praticarem atividade física. Ademais, juntamente com o advento do capitalismo, emergiu também o desenvolvimento tecnológico, associado a disseminação de meios eletrônicos e telas que ocupam e substituem o tempo e atividades antes praticadas pela população jovem (DIAS, 2021).
Múltiplos estudos mostram que o tempo de tela está associado ao excesso de peso, à obesidade e à adiposidade. A influência do tempo de exibição de TV e tela no peso corporal provavelmente está relacionada à natureza sedentária da visualização de telas. Além disso, o ato de comer sem atenção influencia no comportamento e escolhas alimentares, somados ao fato de diminuir a sensação de saciedade, visto que a atenção não está voltada para o alimento e o sistema nervoso demora mais tempo para assimilar a saciedade (ABESO, 2011).
O lactente que recebeu aleitamento materno exclusivo até os 6 meses tem 25% de chance a mais de não ser obeso do que aquela que utilizou fórmulas. Além disso, o leite materno oferta a colonização ideal da microbiota intestinal, responsável por digerir oligossacarídeos de forma eficaz (incomparável aos micro-organismos ofertados no aleitamento artificial) (DAVID, 2023).
O peso ao nascer diferente do adequado a idade gestacional está associado ao maior risco de obesidade infantil. Recém-nascidos pequenos para idade gestacional precisam recuperar o peso rapidamente (nos 2 primeiros anos de vida), acarretando depósito de gordura central e resistência à insulina. No entanto, crianças grandes para idade gestacional têm um risco de até 30% de desenvolver obesidade infantil se comparadas às que nascem com peso adequado (SBP, 2019).
A duração do sono apresenta-se como fator importante no desenvolvimento da obesidade. Estudos comprovam que crianças com menor duração de sono têm 58% de chance de se tornarem obesas quando comparadas a aquelas que dormem mais. Para cada hora de aumento do sono, o risco de sobrepeso/obesidade é reduzido em 9% (SPSP, 2019).
O aumento do tamanho dos adipócitos (hipertrofia celular) induz ao aumento à resistência à insulina. Este poderia ser o fator maior de resistência à insulina observado nos obesos e este quadro é reversível quando a redução de peso traz de volta a um tamanho normal as células adiposas. Portanto, não é o número, mas o tamanho de cada adipócito o fator responsável pela resistência aumentada à insulina (HERNANDES, 2019).
Por fim, os hábitos alimentares, os quais inicia, desde a gestação (a variação de alimentos ingeridos pela gestante expõe o feto a moléculas palatáveis, que ficam suspensos no líquido amniótico, permitindo ao feto a associação da sensação desses paladares à segurança e ao prazer inerente da vida intrauterina). Ao nascimento, são expostos a amamentação, responsável por uma sensação semelhante à gestação. Portanto, observa-se que o incentivo a boa nutrição da gestante, influenciam a aceitação de alimentos mais saudáveis pela criança no momento da introdução alimentar, trazendo impacto a longo prazo (diminui o risco de obesidade futura) (OLIVEIRA, 2023).
Durante a introdução alimentar, algumas práticas facilitam a formação de bons hábitos alimentares: apresentação de todos os grupos alimentares desde a primeira papa, principalmente carentes em temperos condimentados (SBP, 2019).
O comportamento do cuidador/familiar influencia na formação da relação entre a criança e à comida: estilos autoritários, negligentes ou indulgentes do cuidador, associam-se a maiores dificuldades da criança em reconhecer seus momentos de fome e saciedade, levando a criança a crescer encontrando na comida uma fuga emocional ou uma fonte de fobia, aumentando o risco de transtornos alimentares e obesidade. Além disso, o tipo e qualidade do alimento ingerido serve de exemplo para a criança; logo se tem-se o hábito de consumir alimentos com alto valor de calorias e poucos nutrientes, este jovem estará mais suscetível a desenvolver obesidade nas idades pré-escolar e escolar (ABESO, 2018).
3.2 FISIOPATOLOGIA E IMPACTOS DA VIDA ADULTA
A obesidade resulta basicamente do superávit calórico, decorrente da ação concomitante de diversos fatores causais. Nas últimas 2 décadas tem se tornado um problema com ampla visibilidade devido seus impactos na saúde, além de afetar esferas sociais e econômicas. Um fator a se elencar na obesidade, principalmente infantil, são suas consequências na vida adulta (DAHMER, 2021).
Diante desse problema de saúde pública, torna-se indubitável elencar um fato curioso sobre a obesidade infantil: a história natural da obesidade têm demonstrado que 80% das crianças obesas serão adultos obesos e estudos retrospectivos demonstram que 30% dos adultos obesos foram crianças obesas (ABES0, 2011).
As características do tecido adiposo se moldam desde a infância. As células que armazenam gordura realizam hiperplasia em 3 principais momentos durante a vida: o primeiro nos dois primeiros anos de vida; o segundo entre os cinco e sete anos; o terceiro e último durante o estirão de crescimento (SBP, 2019).
O crescimento ou aumento de gordura pode ocorrer essencialmente através de dois mecanismos: hiperplasia celular, que corresponde a multiplicação e aumento no número de células; hipertrofia celular, que corresponde ao aumento de volume da célula (HERNANDES, 2010).
A hipertrofia celular, no que diz respeito aos adipócitos, pode ocorrer em qualquer momento da vida. No entanto, a hiperplasia das células de gordura ocorre basicamente durante a juventude. Os processos de emagrecimento e perda de peso consegue alterar o volume celular, mas tem eficácia reduzida na diminuição do número absoluto de células (SILVA, 2017).
Logo, se durante a infância/adolescência, mais precisamente durante o período trimodal de maior prevalência de hiperplasia de adipócitos, o indivíduo for suscetível a mecanismos de superávit calórico, terá uma tendência a apresentar sobrepeso ou obesidade durante a vida adulta. Isso ocorre, justamente, pelo fato desta pessoa possuir um número aumentado de células de gordura (SILVA, 2010).
Ou seja, caso os adipócitos obtenham estímulos anti-obesogênicos, o volume celular tende a ser diminuído e, consequentemente, os pacientes tendem a se apresentar com um peso adequado ou diminuído para sua respectiva estatura; mesmo assim, serão população de risco para desenvolver excesso de peso, pois existem adipócitos em atividade latente. Por outro lado, caso os adipócitos obtenham estímulos pró-obesogênicos, o volume celular aumenta e tende a se apresentar com sobrepeso ou obesidade (HERNANDES, 2010).
Ademais, destaca-se um fato importante: a obesidade infantil é mais grave que a obesidade adulta, pois enquanto a obesidade adulta decorre apenas do fenômeno de hipertrofia dos adipócitos, a obesidade infantil resulta da hipertrofia e hiperplasia dos adipócitos. Além disso, o excesso de peso na infância é um fator que predispõe o excesso de peso na vida adulta, associado a suas respectivas comorbidades (RESENDE, 2023).
A obesidade, até o advento do COVID-19, era considerada a maior epidemia do século XXI. O excesso de peso, decorrente de múltiplos fatores, associa-se a comorbidades crônicas não transmissíveis com amplo espectro de gravidade, causando incapacidade funcional, redução da qualidade de vida, redução da expectativa de vida e aumento da mortalidade (CARMO, 2023).
Entre as doenças associadas à obesidade existem evidências da relação entre o excesso de peso e um processo pró-inflamatório, gerando impacto deletério na resposta imunológica, processo aterosclerótico e doença cardiovascular. Durante a fase infanto-juvenil o sobrepeso está associado diretamente com o perfil lipídico anormal e as concentrações aumentadas de insulina, associada a hipertensão arterial; essa união de eventos pode induzir ao surgimento prematuro de doença cardiovascular na vida adulta (CARLI, 2023).
A obesidade infantil induz a inflamação vascular, o que predispõe a aterosclerose em uma idade precoce. Na infância são considerados alterados valores de pressão arterial sistólica e/ou diastólica acima do percentil 95 para sexo, idade e percentil de estatura e, identificam o estado de pré-hipertensão, valores entre o percentil 90 e 95. Os níveis elevados de pressão podem persistir ou se agravar durante a fase adulta, evidenciado o diagnóstico de HAS (PINTO-SILVA, 2023).
O excesso de tecido adiposo promove o aumento do estado pró-inflamatório, sendo os marcadores inflamatórios liberados neste processo responsáveis por interferir de forma deletéria na sinalização intracelular da insulina, induzindo a resistência insulínica e, a posteriori, instalação do DM tipo 2. O risco de desenvolvimento de DM2 é triplicado com o sobrepeso, além de apresentar grandes riscos ao SNC e coração (JUNDIAÍ, 2021).
A obesidade é fator de risco para dislipidemia, promovendo aumento do colesterol total e frações, além da redução da fração HDL. A doença aterosclerótica se inicia nos primeiros anos de vida, com o depósito de colesterol nas artérias, formando as estrias de gordura, as quais podem progredir para lesões ateroscleróticas avançadas em poucos anos, as quais geram consequência como: doença cerebrovascular (DCV), doença arterial coronariana (DAC), doença arterial obstrutiva periférica (DAOP), trombose venosa profunda (TEP), tromboembolismo pulmonar (TEP) (SBP, 2019).
Tais fatores de risco cardiovasculares alinhados à resistência à insulina em indivíduos com acumulo de gordura na circunferência abdominal levam ao quadro de síndrome metabólica. Definida pela presença de pelo menos 3 dos 5 critérios a seguir: CA >88cm em mulheres e >102cm em homens; PAS >130mmHg e/ou PAD >85mmHg; glicemia em jejum >110mg/dL ou diagnóstico de DM; triglicerídeos >150mg/dL; HDL <40mg/dL em homens e <50mg/dL em mulheres (SBP, 2019).
O acúmulo de tecido adiposo próximo a região diafragmática limitando o movimento correto do musculo e comprometendo a expansão dos pulmões, reduzindo assim a capacidade efetiva do órgão. Pacientes com excesso de peso tem a função ventilatória comprometida, sendo população de risco para doenças respiratórias: apneia obstrutiva do sono (redução das vias aéreas durante o sono); DPOC; ASMA; síndrome da hipoventilação da obesidade (níveis de oxigênio sejam menores, aumentando o risco de hipóxia); embolia pulmonar (coágulo pode se alojar nos pulmões comprometendo a capacidade respiratória) (CAMPOS, 2023).
A formação de cálculo biliar é a forma mais comum de doença do trato digestivo em obesos. É causada devido o aumento no colesterol circulante e aumento na taxa de colesterol excretado na bile. A formação do cálculo na vesícula biliar depende da precipitação do colesterol de bile saturada (para cada 1 kg de gordura corporal, cerca de 20 mg/dl de colesterol é sintetizado e, em obesos, a bile é muito mais saturada com colesterol). Em torno dos 60 anos, 1/3 das mulheres obesas devem apresentar essa doença (RESENDE, 2023).
A doença hepática não alcoólica (DHNA) é a causa mais comum de doença hepática na infância e está intrinsecamente associada ao excesso de peso. As anormalidades incluem esteatose (aumento da quantidade de gordura no fígado sem a presença de inflamação) e esteatohepatite não alcoólica (presença de inflamação no fígado). A história natural DHNA na criança ainda não é bem conhecida, mas observa que evolui para fibrose, cirrose e mesmo falência hepática (SBP, 2019).
Dentre as comorbidades dermatológicas mais comuns, apresentam-se a hidradenite supurativa (caracterizada por nódulos inflamados ou cistos profundos flutuantes na região intertriginosa da pele das axilas e virilha), acanthosis nigricans (comum em indivíduos com obesidade, estando associada com a presença de resistência insulínica) e estrias (desencadeadas por fatores mecânicos) (SPSP, 2019).
O excesso de gordura corporal provoca um estado de inflamação crônica e aumentos nos níveis de determinados hormônios, que promovem o crescimento de células cancerígenas, aumentando as chances de desenvolvimento da doença. A Agência Internacional para Pesquisa em Câncer (OMS), comprova que o excesso de gordura corporal representa risco para o desenvolvimento de pelo menos 13 tipos de câncer, como: esôfago (adenocarcinoma), estômago (cárdia), pâncreas, vesícula biliar, fígado, intestino (cólon e reto), rins, mama (mulheres na pós-menopausa), ovário, endométrio, meningioma, tireoide e mieloma múltiplo (LOPES, 2021).
Outra comorbidade é o maior risco de lesões em membros inferiores, seja pelo excesso de peso e sobrecarga das articulações, seja pelas comorbidades associadas a obesidade, seja pela diminuição de capacidade funcional; induzindo desta forma a quadros de osteoartrose e, consequentemente, artralgia. Além disso, os pacientes obesos tendem a apresentar fraturas do fêmur e da tíbia em estágios mais graves, inclusive com predisposição a maior morbidade e mortalidade (LIMA, 2023).
As consequências psicológicas associadas a obesidade incluem alienação, baixa autoestima, imagem corporal alterada, baixo desempenho acadêmico, ansiedade, depressão e disfunção sexual. O risco das morbidades psicológicas aumenta com a idade e é superior no sexo feminino (MELO, 2010).
Por fim, deve-se elencar a relação entre obesidade e mortalidade. O número de anos perdidos em não obesos (IMC baixo: <17 a 19 kg/m²) variou de 1 a 9; enquanto o número de anos perdidos em obesos (IMC elevado: ≥35 kg/m²) variou de 9 a 13. Isto evidencia que o excesso de peso contribui com a relação direta entre obesidade e antecipação da mortalidade, principalmente associada às diversas comorbidades que acompanham esta doença (CARMO, 2023).
3.3 DIAGNÓSTICO
O profissional de saúde, em destaque o pediatra, deve estar atento aos sinais, sintomas e fatores de risco intrínsecos ao paciente jovem que apresenta ou é suscetível a desenvolver o acúmulo excessivo de tecido adiposo (OLIVEIRA, 2023).
Durante a anamnese, deve-se atentar às condições de nascimento, comorbidades, uso de medicações que alteram o metabolismo ou estado mental, idade que se iniciou o ganho de peso, desenvolvimento puberal, prática de atividade física e histórico familiar (SPSP, 2019).
Ao exame físico, investigar peso, estatura, IMC, velocidade de crescimento, avaliação da distribuição da gordura corporal, além de sinais associados a complicações da obesidade (desvios fenotípicos e acantose nigricans, elevação da pressão arterial, entre outros) (SPSP, 2019).
O diagnóstico de obesidade é clínico. Após coleta dos dados antropométricos, o estado nutricional deve ser classificado pelo IMC, utilizando-se os referenciais da OMS. Segue a tabela de classificação do estado nutricional de acordo com o IMC/IDADE por percentil e escore-Z (SBP, 2019).
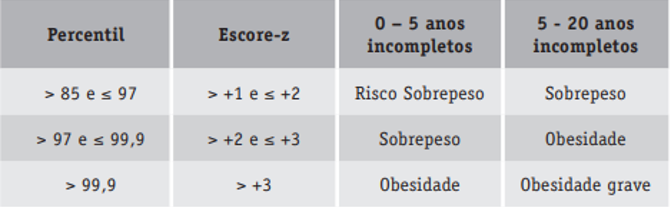
Extraído do Manual de Orientação de Obesidade na Infância e Adolescência – SBP, 2019.
Vale elencar que além do IMC, a circunferência abdominal também é utilizada para diagnóstico de obesidade. O IMC isolado não é capaz de diferenciar o excesso de gordura do aumento da massa muscular. Apesar da gordura visceral (intra-abdominal) apresentar maior relação com as alterações metabólicas do que a gordura subcutânea, na prática, métodos para distinguir os compartimentos da gordura abdominal não são possíveis (PEREIRA, 2010).
A medida da circunferência abdominal é uma ferramenta útil na identificação da obesidade central, é de fácil execução e apresenta maior correlação que o IMC com comorbidades. Para a realização da circunferência abdominal deve-se marcar, inicialmente, o ponto médio entre a última costela fixa (décima) e a borda superior da crista ilíaca, local onde a fita será colocada. O resultado da circunferência abdominal precisa ser aplicado na distribuição em percentis da circunferência abdominal segundo gênero e idade: Freedman – 1999 (ARANHA, 2020).
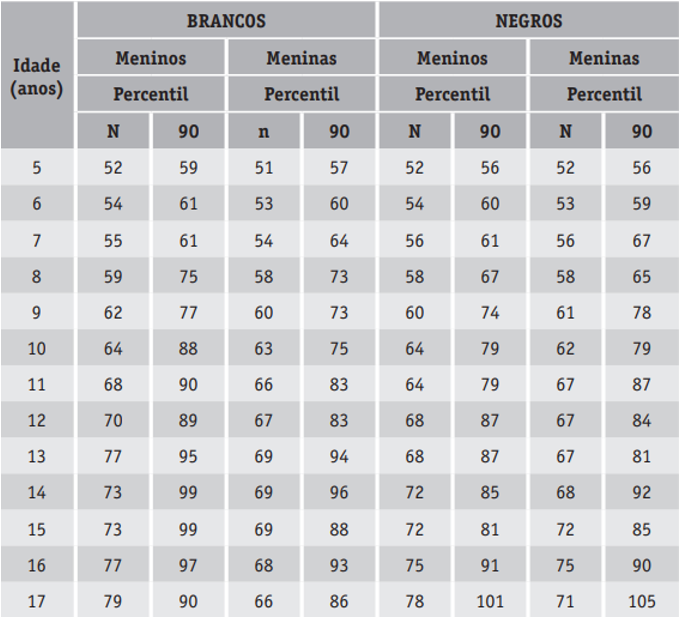
Extraído do Manual de Orientação de Obesidade na Infância e Adolescência – SBP, 2019.
Exames laboratoriais são recomendados pelo Departamento Científico de Nutrologia da Sociedade Brasileira de Pediatria como medida de rastreio e acompanhamento de complicações associadas à obesidade. São eles: glicemia de jejum (alterado se ≥100mg/dL), Teste de Tolerância oral a glicose (intolerância a glicose se ≥140mg/dL), glicemia casual (alterado se ≥200mg/dL), colesterol total (alterado se ≥170mg/dL), LDL-c (alterado se ≥130mg/dL), HDL-c (desejável ≥45mg/dL), triglicerídeos (alterado se ≥130mg/dL) e TGP (alterado se <40U/L) (SBP, 2019).
3.4 MANEJO DA OBESIDADE INFANTIL
A prevenção contra o excesso de peso na infância é uma medida primária que deve ser implantada pelos meios promotores de saúde, educação e âmbito familiar. As medidas preventivas são basicamente as mesmas selecionadas para o tratamento não farmacológico. A diferença entre a prevenção e o tratamento está basicamente na existência (tratamento) ou não (prevenção) da doença obesogênica (DIAS, 2021).
O exercício físico está entre as principais medidas preventivas, sendo importante que a recomendação faça parte da prescrição médica do pediatra para seus pacientes. A American Heart Association recomenda que crianças a partir de 2 anos de idade pratiquem atividade física com duração mínima de 60 minutos/dia (pode dividir em 2 períodos de 30 minutos ou 4 períodos de 15 minutos), apropriada a idade, com frequência regular de 5 dias por semana e intensidade moderada a alta. Além de dar preferência a exercícios aeróbicos (SBP, 2019).
O uso de recursos tecnológicos é um fator que influencia de forma inversamente proporcional a prática de exercícios: quanto maior o tempo de tela, menor a quantidade de exercício praticado e maior a chance de sedentarismo. Logo, recomenda-se que o tempo de uso de telas seja reduzido para menos de duas horas por dia nos períodos extra escolares (SPSP, 2019).
A boa qualidade de sono contribui para a memória, imunidade, crescimento e também na manutenção do peso. Crianças e os adolescentes que dormem menos do que o recomendado para a idade têm risco aumentado de ganho de peso dentro de 1 ano. As recomendações das horas de sono variam de acordo com a faixa etária, sendo 4 a 12 meses: 12 a 16 horas; 1 e 2 anos: 11 a 14 horas; 3 e 5 anos: 10 a 13 horas; 6 e 12 anos: 9 a 12 horas; 13 e 18 anos: 8 a 10 horas (MENDEZ, 2023).
A alimentação é o fator de prevenção/tratamento com maior impacto no manejo da obesidade. Isso porque, essencialmente, o acúmulo de peso é decorrente do superávit calórico, que por sua vez está intrinsecamente associado à quantidade de calorias ingeridas através da alimentação (ALLEMANDI, 2020).
As recomendações sobre a alimentação iniciam-se ainda no período pré-natal, quando o pediatra deve orientar acerca dos hábitos nutricionais maternos (serão repassados ao feto), controle do peso corporal e alimentação balanceada. O aleitamento materno, por sua vez, deve ser estimulado já na primeira hora de vida do lactente, orientado à pega correta e informado os benefícios da amamentação exclusiva (pelo menos até o 6º mês de vida) por um profissional capacitado (SBP, 2019).
Isso se deve por existirem evidências robustas sobre a importância de micro-organismos presentes no leite materno que colonizam a microbiota intestinal do lactente, sendo responsáveis por realizam o catabolismo e consequente absorção eficaz dos nutrientes a partir da introdução alimentar. Pacientes que não recebem o aleitamento materno exclusivo até o 4º mês de vida ou que realizam a introdução alimentar antes dos 4 meses, têm o dobro de chances de desenvolver sobrepeso ou obesidade no futuro (SBP, 2019).
Portanto, a introdução alimentar deve ser realizada a partir do 6º mês de vida; evitando sucos, adição de açúcar, alimentos industrializados (ricos em gorduras, sal ou açúcar); além de preferir frutas e alimentos in natura. Durante os primeiros anos de vida não são recomendados o consumo de leite de vaca ou vegetal (SBP, 2019).
A alimentação também deve ser um momento em família, no qual a criança compartilha o tempo com os familiares. Neste evento, os pais e demais membros da família tem papel importante na formação dos hábitos alimentares, visto que aquilo que é praticado pelas pessoas ao redor da criança será reproduzido de forma consciente e inconsciente, sendo um dos fatores constituintes dos próprios hábitos alimentares (ABESO, 2018).
Por fim no que diz respeito a alimentação, o tratamento dietético deve ser introduzido de modo gradual e individual em conjunto com o paciente em questão e seus familiares, pois a instituição de planos alimentares muito restritivos diminui a adesão ao plano terapêutico, promove a perda de massa muscular e o retardo no crescimento. O tratamento nutricional deve abranger uma dieta balanceada, com distribuição adequada de micro e macronutrientes e englobar uma orientação alimentar que permita a escolha de alimentos de ingestão habitual (LOPES, 2021).
No Brasil não existem medicamentos antiobesidade aprovados para uso pediátrico. A intervenção terapêutica medicamentosa na população pediátrica é limitada aos casos de comorbidades associadas a obesidade grave, como: depressão, compulsão alimentar e outros transtornos psiquiátricos. As possibilidades de farmacoterapia são os medicamentos antiobesidade (sibutramina, orlistate, liraglutida) e os medicamentos com ação indireta sobre a obesidade (inibidores seletivos de recaptação de serotonina, topiramato e metilfenidato) (SBP, 2019).
Não se deve esquecer da prevenção e tratamento das comorbidades associadas à obesidade, sendo as medidas terapêuticas direcionadas para a doença específica (RESENDE, 2023).
4.0 CONSIDERAÇÕES FINAIS
A obesidade infantil evidencia-se como um grave problema de saúde pública em todo mundo, tanto em países desenvolvidos como, principalmente, nos países em desenvolvimento. É desencadeada por múltiplos fatores, envolvidos basicamente com a herança genética e hábitos comportamentais (exercício físico, dieta, sono, comportamento social e uso de meios tecnológicos).
Dentre as complicações resultantes da obesidade infantil, destaca-se a própria obesidade, porém no período da vida adulta, decorrente da hiperplasia de adipócitos durante a idade infanto juvenil. A partir da instauração da obesidade, o indivíduo se torna suscetível a demais complicações cardiovasculares, respiratórias, endócrinas, osteoarticulares, neoplásicas, entre outras.
O diagnóstico é essencialmente clínico, baseado em dados antropométricos, dentre os quais destacam-se o IMC e a medida da circunferência abdominal. Mediante a aplicação dos registros colhidos no escore-Z e escala de Freedman (respectivamente), obtém-se resultados que orientam a condição nutricional do paciente, que varia em desnutrição, peso adequado, sobrepeso e obesidade.
O tratamento baseia-se principalmente na prática de hábitos anti-obesogênicos (prática regular de atividade física, alimentação balanceada e sono adequado), terapia medicamentosa (em casos de comorbidades associada a obesidade grave) e manejo das comorbidades.
REFERÊNCIAS
- ALLEMANDI, L. et al. Nutritional quality, child-oriented marketing and health/nutrition claims on sweet biscuit, breakfast cereal and dairy-based dessert packs in Argentina. Cadernos de Saúde Pública, 2020.
- ARANHA, L. N.; OLIVEIRA, G. M. M. DE. Circunferência da Cintura, uma Medida Simples para a Obesidade Infantil?. Arquivos Brasileiros de Cardiologia, 2020.
- Aspectos epidemiológicos da obesidade infantil. ABESO, ano XI, n° 49, 2011.
- Boletim da Sociedade de Pediatria de São Paulo. Ano 4, n° 2. SPSP, 2019.
- CAMPOS, Bruna Tafuri Lobato; et al. Obesidade infantil na atualidade: fatores de risco e complicações futuras. Brazilian Journal of Health Review, 2023.
- CARLI, M. E. C. et al. Prediction equations for maximal heart rate in obese and nonobese children and adolescents: a systematic review and meta-analysis. Revista Paulista de Pediatria, 2023.
- CARMO, A. S. DO; et al. The influence of neighborhood safety and built environment on childhood obesity: isolated and combined effect of contextual factors. Cadernos de Saúde Pública, 2023.
- DAHMER, Alana Da Silva Ferreira Santos. MACIEL, Dinair Morais. Obesidade Infantil E Os Impactos Na Qualidade De Vida. Revista Científica Multidisciplinar Núcleo do Conhecimento, 2021.
- DAVID, L. S. et al. Prevalence and associated factors on overweight/obesity in pregnant women assisted by the Family Health Strategy. Revista Brasileira de Saúde Materno Infantil, 2023.
- DIAS, J. D. et al. Avaliação de serious game em programa de enfrentamento da obesidade infantil. Acta Paulista de Enfermagem, 2021.
- Evidências em Obesidade e Síndrome Metabólica. ABESO, nº 92, 2018.
- HERNANDES, Flavia; VALENTINI, Meire Pereira. OBESIDADE: CAUSAS E CONSEQUÊNCIAS EM CRIANÇAS E ADOLESCENTES. Revista da Faculdade de Educação Física da UNICAMP, 2010.
- LIMA, P. L. M. et al. Skeletal changes of the axial axis and lower limbs in overweight children and adolescents. Revista Paulista de Pediatria, 2023.
- LOPES, Amanda Brandão; et al. Aspectos gerais sobre a obesidade infantil: uma revisão narrativa. Revista Eletrônica Acervo Científico, 2021.
- MELO, Maria Edna de. Doenças Desencadeadas ou Agravadas pela Obesidade. ABESO, 2019.
- MELO, Vinícius Lins Costa; SERRA, Paula Januzzi Serra; CUNHA, Cristiane de Freitas. Obesidade infantil – impactos psicossociais. Rev. Med. Minas Gerais, 2010.
- MENDEZ, I.; FASANO, M. V.; ORDEN, A. B.. Exploring factors associated with obesity in Argentinian children using structural equation modeling. Cadernos de Saúde Pública, 2023.
- Obesidade na infância e adolescência – Manual de Orientação / Sociedade Brasileira de Pediatria. Departamento Científico de Nutrologia. 3ª. Ed. – São Paulo: SBP. 2019.
- OLIVEIRA, K. P. DE . et al. Nutritional status and temporal trend of coverage of Brazilian adolescents monitored in the Food and Nutritional Surveillance System, 2008 to 2019. Revista Brasileira de Saúde Materno Infantil, 2023.
- PEREIRA, P. F; et al. Circunferência da cintura como indicador de gordura corporal e alterações metabólicas em adolescentes: comparação entre quatro referências. Revista da Associação Médica Brasileira, 2010.
- PINTO-SILVA, C. et al. Cardiovascular rhythmicity in overweight and obese children. Brazilian Journal of Nephrology, 2023.
- PROTOCOLO DE MANEJO E ACESSO À ENDOCRINOLOGIA INFANTIL. Protocolo singularizado para o Município de Jundiaí, 2021.
- RABELO, Raquel Pereira Cota; et al. Implantação de um Programa Interdisciplinar para o controle da obesidade infantil na Secretaria de Saúde do Distrito Federal/DF. Com. Ciências Saúde, 2018.
- RESENDE, Gabriella Costa de; et al. Avaliação dos impactos da obesidade infantil na saúde do adulto: uma revisão de literatura. Brazilian Journal of Health Review, 2023.
- SILVA, Winicius Prates. Fisiopatologia da obesidade e suas comorbidades. – Universidade Federal de São Paulo – Campus Diadema, 2017.
1Email: pedro9712@gmail.com. Acadêmico em Medicina na FASAVIC;
2Email: iasminmacedoo15@gmail.com. Acadêmica em Medicina na UNESULBAHIA;
3Email: landinho20012@gmail.com. Acadêmico em Medicina na FASAVIC;
4Email: buhmedrado99@gmail.com. Acadêmica em Medicina na FASAVIC;
5Email: erica_fedulo@yahoo.com.br. Acadêmica em Medicina na UNIFACS;
6Email: dr.brunoblanc@gmail.com. Acadêmico em Medicina na UNIFACS;
7Email: dbrunosam@yahoo.com.br. Acadêmico em Medicina na UNIFACS;
8Email: 87jsmartins@gmail.com. Acadêmico em Medicina na UNIFACS;
9Email: veleria.fagundes@sou.ucpel.edu.br. Acadêmica em Medicina na UCPEL;
10Email: andradecadurini@gmail.com. Acadêmica de Medicina na UNESULBAHIA;
11Email: anaclaradondoni123@gmail.com. Acadêmica em Medicina na UNESULBAHIA;
12Email: matheus.ond@gmail.com. Acadêmico em Medicina na UNESULBAHIA;
13Email: giullia_milka@hotmail.com. Acadêmica em Medicina na UNIFAC;.
14Email: millenasouza.td@gmail.com. Acadêmica em Medicina na FASAVIC;
15Email: anaclarafonseca2001@gmail.com. Acadêmica em Medicina na FASAVIC
