The challenges experienced by Family members when treating patients with autistic spectrum
REGISTRO DOI:10.69849/revistaft/th10249241420
Francieli de Oliveira¹
Laíze Santiago Berto²
Gustavo Henrique Marques Moreno³
RESUMO
O presente estudo buscou analisar os desafios vivenciados pelos familiares no tratamento de pacientes com Transtorno do Espectro Autista (TEA). O TEA, é um distúrbio do neurodesenvolvimento, caracterizado pelo desenvolvimento atípico, especialmente por dificuldades na comunicação e na interação social, presença de padrões de comportamentos repetitivos e\ou restritivos, onde a família vivencia uma situação que desencadeia alterações na dinâmica familiar e pode acabar influenciando até no tratamento. O projeto teve como objetivo, analisar as adversidades experienciadas pelos familiares no tratamento do paciente com TEA. A pesquisa é de caráter transversal descritivo, com aplicação de um questionário aos familiares de pacientes diagnosticados com TEA, através de questionamentos elaborados pelas pesquisadoras. Os resultados da pesquisa apontaram impactos emocionais, dificuldades financeiras e limitações de acesso aos serviços de saúde, interferindo na adesão ao tratamento. Conclui-se, portanto, a importância de uma intervenção precoce e de políticas públicas de apoio ao tratamento e inclusão social.
Palavras-chave: Familiares. Transtorno Espectro Autista. Tratamento.
ABSTRACT
The present study sought to analyze the challenges experienced by family members when treating patients with Autism Spectrum Disorder (ASD). ASD is a neurodevelopmental disorder, characterized by atypical development, especially difficulties in communication and social interaction, presence of repetitive and\or restrictive behavior patterns, where the family experiences a situation that triggers changes in family dynamics and can end even influencing treatment. The project aimed to analyze the adversities experienced by family members in the treatment of patients with ASD. The research is of a descriptive cross-sectional nature, with the application of a questionnaire to family members of patients diagnosed with ASD, through questions prepared by the researchers. The research results highlighted emotional impacts, financial difficulties and limitations in access to health services, interfering with treatment adherence. Therefore the importance of early intervention and public policies to support treatment and social inclusion can be concluded.
Keywords: Autistic spectrum disorder. Family. Treatment.
INTRODUÇÃO
O transtorno do espectro autista (TEA), é um distúrbio do neurodesenvolvimento caracterizado por desenvolvimento atípico, manifestações comportamentais, déficits na comunicação e interação social, padrões de comportamentos repetitivos e estereotipados, podendo apresentar um repertório restrito de interesses e atividades (MINISTÉRIO DA SAÚDE, 2021), sendo um problema de saúde mundial, onde estima-se que há aproximadamente 1:100 (um a cada cem) crianças com autismo no mundo (ZEIDAN et al., 2022). No Brasil atualmente, o Instituto Brasileiro de Geografia e Estatística (IBGE) estima que haja dois milhões de brasileiros autistas, o que significa que 1% da população estaria no espectro (MINISTÉRIO PÚBLICO DO PARANÁ, 2023).
O diagnóstico do TEA baseia-se principalmente no quadro clínico do paciente, por meio de observações do paciente, entrevistas com os familiares e pelos critérios estabelecidos no DSM-5. Segundo Almeda e Albuquerque (2017), os indivíduos com TEA, apresentam diferentes classificações de níveis, desde um nível leve, o qual requer suporte espontâneo e apresentam dificuldade de comunicação, falta de interação e redução da vontade de socializar, além de leve fixação nos seus interesses restritos. Os classificados em nível moderado, o qual demanda considerável suporte devido à dificuldade acentuada em comunicação verbal e não verbal, e necessitam de ajuda para relacionar-se e responder ao ambiente, e por fim, o nível severo, que requer intenso suporte devido ao acentuado déficit de comunicação, interação restrita e severa reação às mudanças.
Entretanto, apesar do transtorno do espectro autista apresentar etiologia pouco conhecida, a relevância do diagnóstico precoce, na faixa etária entre dois a seis meses de idade, é propícia para uma intervenção precoce em fases de maior plasticidade neural, evitando prejuízos futuros maiores para essa criança (SILLOS, et al., 2020). Dado que o diagnóstico, quando realizado precocemente, induz maiores benefícios dos efeitos da intervenção por uma equipe multidisciplinar, evitando assim a cronificação do quadro, aumentando as possibilidades de tratamento e amenizando os sintomas.
De acordo com a Sociedade Brasileira de Pediatria (2019, p.16):
O tratamento padrão-ouro para o TEA é a intervenção precoce, que deve ser iniciada tão logo haja suspeita ou imediatamente após o diagnóstico por uma equipe interdisciplinar. Consiste em um conjunto de modalidades terapêuticas que visam aumentar o potencial do desenvolvimento social e de comunicação da criança, proteger o funcionamento intelectual reduzindo danos, melhorar a qualidade de vida e dirigir competências para autonomia, além de diminuir as angústias da família e os gastos com terapias sem bases de evidência científicas.
Segundo Gaioto (2018), a carga horária ideal de estimulação seria de, em média, 15 a 40 horas semanais. Portanto o tratamento do paciente com TEA é multidisciplinar e intensivo, ou seja, demanda disponibilidade dos responsáveis, para que o autista realize a carga horária ideal de tratamento proposta, porém, geralmente o familiar ou responsável precisa equilibrar essas tarefas com a jornada de trabalho, o que pode ser um problema devido a incompatibilidade ou até indisponibilidade de horários para acompanhar o paciente portador de TEA.
Desde a confirmação do diagnóstico do TEA, a família vivencia uma situação que desencadeia alterações na dinâmica familiar e pode acabar influenciando até nos procedimentos para tratamento, visto que, o enfrentamento e aceitação do diagnóstico é um processo delicado, complexo e desafiador, por se tratar de uma doença crônica, podendo repercutir na mudança da rotina diária, no âmbito ocupacional, financeiro e nas relações familiares como um todo. De modo que, podem surgir nos genitores, agravantes de estresse, ansiedade ou depressão, que consequentemente prejudicam a qualidade de vida destes e até do próprio filho, uma vez que a dinâmica familiar foi alterada (ALVES; DA HORA, 2017).
Entretanto, os autores Minatel e Matsukura (2014), identificaram em seus estudos que as famílias organizam sua rotina em função do paciente autista, tanto no que diz respeito à rotina interna (domiciliar) quanto à externa (social), independentemente da fase de desenvolvimento do autista, de possuírem outros filhos, trabalharem ou estudarem. E de acordo com Machado (2018) citado por Martins et al., (2022), as famílias se afastam do convívio social, centram-se na criança, vivenciam falta de apoio e dificuldade no acesso aos tratamentos, possuem preocupações e perspectivas diferentes de outras famílias, reconhecendo-se como famílias unidas que alternam entre tristeza e alegria e que investem na criança.
O presente estudo buscou a analisar os desafios vivenciados pelos familiares no tratamento de pacientes com Transtorno do Espectro Autista (TEA).
METODOLOGIA
Trata-se de um estudo piloto transversal, descritivo de caráter quantitativo. A população desta pesquisa foi composta por 107 familiares e\ou responsáveis de pacientes com diagnóstico de TEA com idades de 2 e 18 anos, que responderam ao questionário elaborado pelas pesquisadoras (Apêndice 1) e assinaram o Termo de Consentimento Livre e Esclarecido (TCLE) e o Termo de Assentimento Livre e Esclarecido (TALE). Como critério de exclusão, apenas os que não concordaram em participar da pesquisa.
O projeto foi aprovado pelo Comitê Permanente de Ética em Pesquisa (CEP-INGÁ), sob protocolo número 6.778.979, e obedecendo aos critérios éticos com base na Resolução 466/12 do Conselho Nacional de Saúde – CNS, sendo assegurado o sigilo quanto à identificação dos familiares pesquisados.
A proposta do questionário é fornecer um estudo piloto, ou seja, uma versão preliminar de um instrumento testado neste grupo amostral, com o objetivo de avaliar a clareza, relevância e eficácia das perguntas, além de identificar possíveis problemas na coleta de dados. As principais características deste tipo de questionário são associadas à: 1. Testagem inicial, para verificar se as perguntas são compreendidas como esperado pelos respondentes; 2. Ajustes necessários, considerando reformulações ou remoção de itens que não geram informações úteis; 3. Feedback dos participantes sobre o tempo necessário para completar o questionário e sobre a relevância das questões dirigidas.
Quanto aos benefícios adquiridos em um projeto piloto, estão: 1. Melhoria da qualidade dos dados, através da identificação e correção de problemas antes da aplicação em larga escala, aumentando a qualidade dos dados coletados; 2. Redução de ambiguidades, para esclarecimentos de perguntas que podem ser interpretadas de diferentes maneiras; 3. Aumento da confiabilidade, pois um questionário bem testado tende a produzir resultados mais confiáveis e válidos.
O questionário de elaboração própria aplicado aos familiares e\ou responsáveis, foi nomeado como “Rastreio social no contexto que o autista está inserido”, elaborado com base em estudos de revisões literárias e experiência clínica dos autores, contemplando indagações relacionadas a saúde mental, social e física dos familiares de pacientes com diagnóstico de autismo, com o intuito de identificar as mudanças na rotina e enfrentamento perante ao diagnóstico e tratamento do paciente portador de TEA.
Para a elaboração das questões, a principal preocupação foi a identificação das percepções familiares a respeito do diagnóstico e intervenções de tratamento com o autista, independentemente das dificuldades concretas manifestadas pelo paciente, seu diagnóstico e características. Dessa forma, o questionário teve como intuito investigar a participação familiar no TEA, e as dificuldades encontradas diante do local onde o autista encontra-se inserido, direcionando perguntas relacionadas a perspectiva do cuidador, a respeito do impacto das dificuldades sociais, físicas e mentais apresentadas pela família, para exercer esse papel cuidador.
O questionário consiste em 40 perguntas, dividido em três (3) etapas, sendo que a primeira etapa aborda em dados sociodemográficos do contexto familiar pela visão do responsável pelo paciente com transtorno de espectro autista (TEA), bem como grau de instrução do informante, estado civil, classe social, ocupação e grau de parentesco. A segunda etapa aborda dados relacionados ao diagnóstico e tratamento do paciente com TEA através da visão do responsável, o que consiste em questões relacionadas com o diagnóstico, terapias e dificuldades em adesão ao tratamento por meio do contexto familiar. Por fim, a terceira etapa consiste em questões relacionadas ao impacto social, familiar, acadêmico e na saúde pela visão do responsável, bem como as demandas do responsável diante do diagnóstico e o impacto gerado em diversos âmbitos do contexto familiar como um todo.
Contudo, o instrumento apresenta vinte e três (23) perguntas objetivas com apenas uma alternativa de escolha, dez (10) de múltipla escolha com a possibilidade de assinalar mais que uma resposta e sete (7) discursivas de resposta curta, onde há espaço para que os pais e\ou responsáveis relatem algo relevante para eles. O questionário tem como foco identificar as dificuldades encontradas pelos pais e\ou cuidadores perante o diagnóstico e processo de tratamento do autista, verificando assim quais os desafios enfrentados pelos mesmos durante esse processo.
Após a coleta de dados, utilizamos o Programa Excel para quantificar os dados por meio de tabulação com tabela, de modo a promover uma melhor interpretação e visualização dos dados, seguido da análise de dados por meio da Análise de variância (ANOVA) e Modelos Lineares Generalizados (GLM). Além disso, os dados foram explorados através de gráficos de barras e a ferramenta de nuvens de palavras. Todas as análises e gráficos foram performados no Software R (R Development Core Team, 2022), seguido de uma discussão baseada em artigos científicos e resultados encontrados durante a pesquisa, a fim de contemplar a validação do questionário.
RESULTADOS E DISCUSSÃO
Um total de 107 entrevistados responderam ao questionário com 40 perguntas. Com base nas respostas foi possível identificar que a maioria dos pacientes com TEA são de raça branca e correspondem ao sexo masculino, enquanto 24% são pacientes do sexo feminino. A faixa etária média dos pacientes foi de 6 anos, enquanto a faixa etária média do responsável foi de 37 anos.
No que se refere as questões relativas ao sexo, a presente pesquisa demostra uma prevalência maior no sexo masculino (76%) em relação as meninas. Sob está ótica, estudos apontam uma maior prevalência significativa no sexo masculino, apresentando uma incidência de 1 menina para cada 3,3 meninos (REIS, et al., 2019), além disso, de acordo com a DSM-5 (APA, 2014), o TEA é quatro vezes mais frequente no sexo masculino do que comparado ao sexo feminino. Esse dado também é reforçado por um estudo do Center for Disease Control and Prevention, realizada nos Estados Unidos, que mostra a prevalência do autismo no sexo masculino com quatro vezes mais probabilidade do que em mulheres (CHISTENSEN et al., 2021).
Entretanto, estudos relatam que essa diferença na proporção de sexo masculino e feminino acometidos por TEA pode ser explicada por meio da teoria da influência genética, sendo alegado que a testosterona circulante se liga aos receptores cerebrais, propiciando um aumento da excitabilidade cerebral, principalmente na região da amígdala, tornando o sexo masculino mais vulnerável ao stress e ao TEA (REIS, et al., 2019). Além disso, indivíduos do sexo masculino apresentam em seu cromossomo Y genes específicos que poderiam explicar a diferença na prevalência do TEA entre os sexos. O gene SRY (sex determing region Y) promove um crescimento testicular e atua na modulação da função das catecolaminérgica no sistema nervoso central através de enzimas monoaminoxidase A, sendo uma enzima fundamental para quebra de catecolaminas e monoaminas, portanto, indivíduos com alterações nos níveis de catecolaminas e seus metabólicos, podem apresentar-se mais susceptíveis ao TEA devido alterações gerada pelos genes e presentes no cromossomo Y (SCHAAFSMA apud REIS, et al. 2019) (CASTRO, et al. 2016).
O questionário forneceu um perfil sobre os responsáveis dos pacientes com TEA, onde a maioria deles são pais biológicos, casados e de cor branca. Além disso, a maioria dos responsáveis são do lar e possuem ensino médio ou superior completo, pertencendo a classe social de baixa renda (Tabela 1). Essas famílias possuem aproximadamente 4 pessoas envolvidas no sustento, havendo aproximadamente 2 filhos. Entretanto, o número médio de filhos com deficiência é de um por família (Figura 1).
O nascimento de um filho com deficiência gera diversas mudanças na rotina diária dos responsáveis, e essas alterações são vivenciadas pelos pais em diversas esferas do cotidiano, acarretando em inúmeras situações, bem como a necessidade de cuidados e gastos financeiros que podendo ocorrer em qualquer classe social, raça ou cultura. Após o diagnóstico apresenta-se um aumento das despesas com terapia e educação voltadas para o autista, e em muitos casos as mães renunciam a carreira profissional para cuidar do filho, o que acarreta em uma redução de sua contribuição financeira para o lar, visto que quando não ocorre o abandono do trabalho, há uma redução do salário por cerca de 35% menos do que as mães de crianças com outra limitação de saúde (GOMES, P.; et al. 2015).
De acordo com Costa (2012), a conciliação do trabalho ou arranjar emprego se torna difícil em decorrência da carga horária, necessitando da permissão de um horário adequado ou meio período para cuidar do filho, visto que as mães de famílias com níveis socioeconômicos mais elevados reduzem a carga horária ou até abandonam o emprego e a carreira profissional, dedicando-se de forma integral aos cuidados de seus filhos. Dessa forma a função paterna fica designada ao trabalho laboral fora do domicilio, ficando restrito a carga horária de trabalho e se tornando o provedor do sustento da criança e da família, sendo pouco participativo na divisão das tarefas diárias. (PINTO, et al. 2016). Observa-se neste contexto, que a dinâmica familiar necessita de alteração após a confirmação do diagnóstico, alterando questões de ordem financeira e entre outros ajustes familiares, priorizando o bem-estar da criança (BORGES, 2009).
Estudos indicam que o TEA apresenta início precoce, persistência ao longo da vida e altos níveis de comprometimento associado. Simonoff et al. (2008), indicou que cerca de 70% dos autistas apresentam pelo menos uma comorbidade e 41% duas ou mais comorbidades. Segundo a pesquisa realizada por Portolese et al. (2017), a epilepsia é uma das principais comorbidades, podendo afetar cerca de 7 a 46% dos casos de TEA. Outras comorbidades psiquiátricas incluem a presença de transtorno de ansiedade social, transtorno de déficit de atenção e hiperatividade e transtorno desafiador opositor (SIMONOFF, et al. 2008); deficiências motoras as quais incluem estereotipias, atrasos motores e déficits, como dispraxia, incoordenação e problemas de marcha, epilepsia e disfunção do sono com a presença de dificuldade no início do sono e despertares prolongados durante a noite (MASKI, et al. 2011).
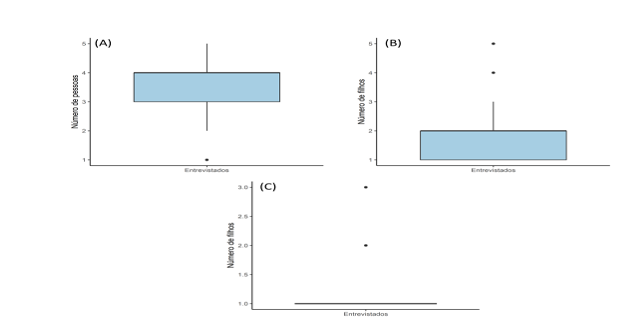
Figura 1. Boxplot com os valores médios do número de pessoas envolvidas no sustento da família (A), número de filhos (B) e número de filhos deficientes por família (C).
Fonte: Os autores.
Tabela 1. Resultados do questionário sobre os desafios vivenciados pelos familiares, no tratamento de pacientes com transtorno do espectro autista. Maiores porcentagens de cada questão estão em negrito.
Fonte: Os autores.
A maioria dos pacientes foram diagnosticados com TEA aproximadamente aos 3 anos de idade, entretanto os primeiros sintomas começaram a aparecer em média aos dois anos (Figura 2). Além disso, através da Análise de Variância (ANOVA) observamos que não existem diferenças no tempo de aparecimento dos sintomas entre os sexos (F = 0.02; p = 0.87; Figura 2C).
Conforme os critérios diagnósticos da DSM-5 (APA, 2014), as primeiras manifestações do TEA aparecem antes dos 36 meses de idade. Todavia, pesquisas mostram que a maioria das crianças apresentam sintomatologias evidentes entre os 12 e 24 meses (OLIVEIRA, 2009). Além disso, o quadro clínico da criança com TEA pode variar conforme os níveis de gravidade, podendo assim dificultar o diagnóstico de forma correta e imediata, visto que o diagnóstico do autismo infantil é baseado amplamente no quadro clínico do paciente e com base nos critérios comportamentais, através da observação dos sintomas (STEFFEN, et al. 2019).
Entretanto, os sintomas mais evidenciados e observados pelos familiares que indicam a suspeita do autismo incluem ausência do contato visual, ausência de resposta ao nome, desinteresse por outras crianças, além de atrasos simultâneos no desenvolvimento da linguagem e habilidades sociais, retrocesso em marcos linguísticos ou sociais, movimentos repetitivos e estereotipados no uso de objetos ou fala, hiper ou hiporreativo a estímulos sensoriais do ambiente (STEFFEN, et al. 2019). No entanto, estudos salientam que os primeiros sintomas observados pelos pais, baseia-se no atraso no desenvolvimento da comunicação e da linguagem sendo comumente o sintoma relatados com maior frequência (CHAKARBARTI, 2009; CHAWARSKA et al. 2007; COONROD et al.; 2004 apud ZANON; BACKES; BOSA, et al. 2014). Conforme Zanon, Backes e Bosa, et al. (2014), os sintomas na área da socialização foram os mais evidenciados precocemente, seguido de alterações no desenvolvimento da linguagem, comportamentos estereotipados e repetitivos e atraso no desenvolvimento.
Estudos abordam que crianças com transtorno do espectro autista (TEA), são identificados aos dois anos de idade em sua maioria, mesmo com a presença de alguns indícios mais evidentes observados nos primeiros 12 meses de idade, além disso, salienta que muitos indivíduos com TEA apresentam comprometimento intelectual e de linguagem (APA, 2014). Em um estudo realizado com crianças autistas brasileiras em 19 estados, a idade de diagnóstico apresentou uma variação de no mínimo 16 e ao máximo 204 meses de idade (ZANON; BACKES; BOSA, et al. 2017). Os resultados indicaram, portanto, que o diagnóstico de crianças com autismo tem ocorrido cada vez mais cedo.
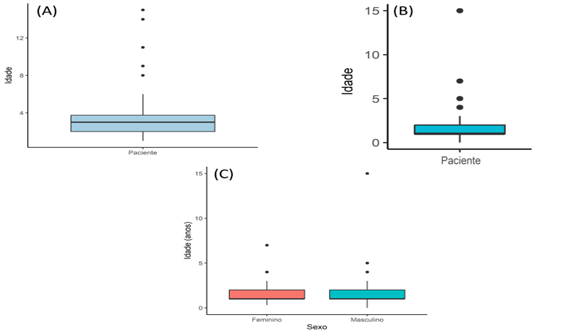
Figura 2. Boxplot com os valores médios da idade em que os pacientes com TEA foram diagnosticados com TEA (A), idade dos primeiros sintomas nos pacientes de forma geral (B), e a idade para cada sexo (C).
Fonte: Os autores.
Analisando esses dados qualitativos usando a análise de nuvem de palavras que leva em consideração a frequência de cada palavra, foi possível observar que a palavra mais relatada foi o atraso na fala, sendo o principal sintoma que levou a desconfiar do TEA (Figura 3A). O exame Clínico (Escalas de aplicação, percepção de sintomas) foi o método mais utilizado para o diagnóstico do TEA, correspondendo a 64% (Tabela 1), enquanto a fonoaudiologia foi o tratamento mais recomendado para os pacientes com TEA (Figura 3B).
O diagnóstico da criança com Transtorno do Espectro Autista (TEA), ocorre normalmente através da identificação de características evidenciadas pelos pais, no entanto o encaminhamento da criança ao profissional precede por meio da identificação de um prejuízo importante na fala, que aparece normalmente após os dois anos de idade, ainda que os desvios no desenvolvimento social possam ser percebidos e observados anteriormente, sendo o atraso na fala o principal sintoma evidenciado pelos pais. (ZANON; BACKES, BOSA, et al. 2014). Segundo Pascalicchio et al. (2021), a percepção das mães aos sinais de autismo se acentuavam conforme o desenvolvimento da criança em suas primeiras conquistas, apresentando regressão ou não correspondiam ao esperado.
Jesus, et al. (2023), salienta que os principais sinais e sintomas evidenciados pelos pais estão vinculados com o prejuízo na comunicação e compressão da linguagem, falha em interações sociais, ausência de contato visual, ausência de interesse em brincar com outras crianças com maior preferência em atividades individuais, além de outras manifestações sensoriais atípicas como hipersensibilidade sonora ou tátil. No entanto, a sintomatologia também pode ser identificada por outros profissionais que apresentam contato próximo com a criança, visto que, algumas crianças entram no sistema educacional desde muito cedo, frequentando pré-escolas como berçário podendo evidenciar com maior frequência possíveis alterações, visto que a maior preocupação relacionada com o TEA é o atraso no início da fala, características incomuns da linguagem, frases estereotipadas e repetitivas, ou a dificuldade de socialização, visto que o conhecimento sobre os sinais e sintomas iniciais de TEA, permite uma intervenção precoce em todas as áreas de desenvolvimento. (STEFFEN, et al. 2019; SILVA, 2022).
A intervenção precoce demonstram maiores resultados ao indivíduo, visto que quanto mais cedo e maior a intensidade da intervenção melhores são os resultados em termos de prognóstico , desenvolvimento e redução da sintomatologia (STEFFEN, et al., 2019; SILVA, 2022), dessa forma, as terapias mais recomendadas estão relacionadas com a identificação dos aspectos cognitivos, comportamental e habilidades do indivíduo com Transtorno do Espectro Autista (TEA), entretanto, a intervenção multidisciplinar é recomendada, visto que há diversas áreas de desenvolvimento que devem ser estimuladas conforme a especificidade de cada criança. Contudo, algumas terapias são comumente mais propostas, tais como psicologia, fonoaudiologia, fisioterapia e terapia ocupacional, além de psiquiatria e neuropediatria (LOCATELLI; SANTOS, 2016).
Verificou-se neste estudo, que a terapia fonoaudiológica apresenta-se como a terapia mais recomendada para os pacientes com TEA. Visto que, as alterações de linguagem estão amplamente associadas aos distúrbios do espectro autista, relacionado principalmente com o uso funcional da linguagem e ao desenvolvimento sócio cognitivo do indivíduo (FERNANDES, et al. 2008). Estudos apontam que na primeira infância a terapia da fala, interação social/linguagem, educação especial e suporte familiar deve ser prioridade no tratamento do paciente, visando o desenvolvimento da criança autista, a fim de estimular autonomia, tornando-a mais independente conforme o seu desenvolvimento (SILLOS, et al. 2020; LOCATELLI; SANTOS., 2016). Desse modo, verifica-se que é de extrema importância o acompanhamento com um fonoaudiólogo especializado, tendo em vista que o paciente pode ter prejuízos na aquisição de linguagem verbal e dificuldades em linguagem não verbal (CUNHA et al., 2021).
Além do mais, vale ressaltar que a terapia fonoaudiológica e psicológica apresentam habilidades na avaliação e condutas que viabilizam a estimulação da área de interação social e de linguagem, atuando nos aspectos linguísticos, compreendendo o funcionamento da linguagem e atuando diretamente na habilidade de comunicação e de socialização (ANDRADE, et al. 2024, MINISTÉRIO DA SAÚDE, 2014). Em contrapartida, a abordagem psicológica atua principalmente na modificação de comportamentos disfuncionais, atuando na modificação do comportamento, ampliação da capacidade de linguagem e redução das explosões de raiva e impulsividade, intervindo na melhora de comportamentos menos restritivos, através da técnica de reforçamento positivo e modelagem do indivíduo por meio do controle e alteração de estímulos (SILLOS, et al. 2020).
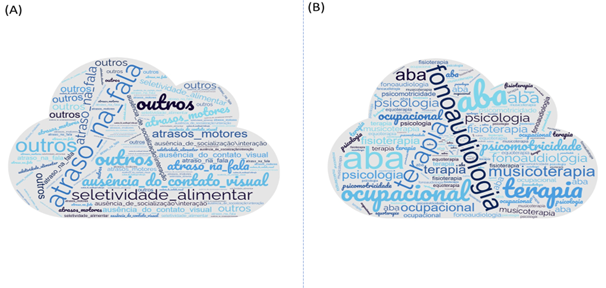
Figura 3. Nuvem de palavras demonstrando a frequência de palavras nos primeiros sintomas do TEA (A) e o tratamento mais recomendado para os pacientes com TEA (B).
Fonte: Os autores.
Um total de 79% dos pacientes faz uso de medicamentos para o controle de sintomas do TEA (Tabela 1), onde a maioria dessas medicações são usadas com a finalidade de regular o sono (Figura 4A). Além disso, 72% dos pacientes autistas frequentam todas as terapias prescritas (Tabela 1), e tem como percepção dos familiares, evoluções expressivas na comunicação, sendo a área que apresentou maior evolução nos pacientes com TEA (Figura 4B), visto que a metade dos pacientes apresentavam desenvolvimento neuropsicomotor com atrasos motores ou na fala (Tabela 1).
As intervenções farmacológicas são desafiadoras devido a heterogeneidade etiológico e clínica do autista, no entanto, estudos demonstraram que os tratamentos com intervenções medicamentosas são utilizados como uma terapia adjuvante no transtorno do espectro autista, visto que o tratamento inclui intervenções psicossociais e educacionais (NASCIMENTO, et al. 2021). As classes de medicamentos mais prescritos, são antipsicóticos, seguidos de antidepressivos, anticonvulsivantes e psicoestimulantes (NETO; BRUNONI; CYSNEIROS, et al. 2019; AMORIM, et al. 2022; NASCIMENTO, et al. 2021). Entretanto, as diferentes classes de medicamentos têm sido utilizadas como intervenções farmacológicas no intuito de promover um controle dos diversos sintomas apresentados pelos pacientes com TEA, nos quais tem como finalidade tratar os sintomas secundários como a hiperatividade, irritabilidade, automutilação, agressividades e distúrbios do sono (NASCIMENTO, et al. 2021; NETO; BRUNONI; CYSNEIROS, 2019).
Por conseguinte, estudos indicam que a medicação como intervenção terapêutica atuam de forma positiva e útil no tratamento de sintomas comportamentais, no entanto devido homogeneidade etiológica e clínica dos pacientes, informações sobre a segurança, resultados e eficácia são escassos, de modo que o tratamento farmacoterapêutico torna-se limitado, apesar que pesquisas apontam que cerca de 45-75% dos casos analisados são introduzidas a terapia medicamentosa como um tratamento adjuvantes no sintomas do TEA (NETO; BRUNONI; CYSNEIROS, 2019). No entanto, conforme fundamentado em diversas revisões, considera-se que a farmacoterapia não trata propriamente o TEA, apenas contribui no alcance da melhora dos sintomas e comportamentos, promovendo uma melhora do convívio social desses indivíduos em ambientes familiares, escolares, entre outros (NETO; BRUNONI; CYSNEIROS, 2019; OLIVEIRA, et al. 2015).
Contudo, estudos apontam que as classes farmacológicas baseadas no tratamento sintoma-alvo no TEA auxiliam consideravelmente na qualidade de vida dos pacientes, devido promover uma diminuição de sintomas comportamentais (NASCIMENTO, et al. 2021). Além disso, para um prognóstico evolutivo favorável em paciente com Transtorno do Espectro Autista, é essencial o início precoce do tratamento, pois ele promove o desenvolvimento, a autonomia e a qualidade de vida, além de reduzir agravos e barreiras sociais, no entanto o tratamento deve ser individualizado e adaptado às características clínicas do paciente, o que aumenta as chances de adaptação e desenvolvimento satisfatório (SILLOS et al., 2020).

Figura 4. Nuvem de palavras demonstrando a frequência de palavras em relação as finalidades das medicações (A) e áreas de evolução dos pacientes com TEA (B).
Fonte: Os autores.
A duração do tempo de terapia dos pacientes é diferente, variando de pacientes que realizam terapia a um mês até 12 anos, entretanto o valor médio geral de tempo de terapia é de dois anos e meio (Figura 5A). Com base nas respostas do questionário foi observado que mais da metade (55%) dos pacientes apresentaram muita evolução clínica após a adesão das terapias (Tabela 1), e que a evolução foi semelhante entre o sexo masculino e feminino (Figura 5B).
Pereira, Borges e Marques (2015), abordam que o tempo de adesão a terapia apresenta uma variação de 5 anos, 4 anos e 2 anos de terapia consecutiva, no entanto, o tempo de tratamento é variável conforme as disfunções apresentadas pela criança, apesar de que os que realizaram apenas um ano de terapia já apresentavam melhora significativa na concentração, contanto visual e interação com outras crianças.
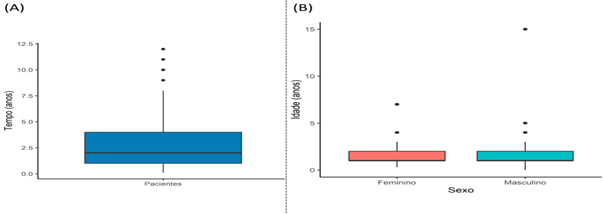
Figura 5. Boxplot com os valores médios do tempo de terapia dos pacientes com TEA de modo geral (A) e para cada sexo (B).
Fonte: Os autores.
Além disso, embora os modelos lineares generalizados não detectaram uma relação significativa entre o tempo de terapia e a evolução clínica (Z-value = 0.97; p = 0.33), os gráficos mostram uma tendência positiva de aumento da evolução clínica conforme maior for o tempo de terapia (Figura 6).
Pereira, Borges e Marques (2015) também abordam em seu estudo crianças com variações no tempo de tratamento, sendo que, os que estão há mais tempo atingiram mais resultados, além de responderem melhor a estímulos. Por conseguinte, os autores ainda apontam que houve resultados positivos relacionados à evolução das crianças com o tempo de adesão à terapia, mesmo que em períodos menores, devido a organização da rotina, determinação dos horários para cada atividade, estimulação, atendimento especializado e conhecimento adequado para lidar com as diversas situações do cotidiano.
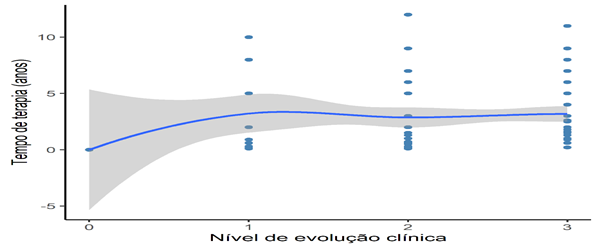
Figura 6. Resultados das análises do modelo linear generalizado correlacionando o tempo de terapia com o nível de evolução clínica. Nível de evolução clínica (1 = pouca evolução; 2 = média evolução; 3 = muita evolução).
Fonte: Os autores.
Em relação ao nível de suporte apresentado pelos pacientes, os familiares relataram que possuem um nível de suporte, especialmente do nível II. Além disso, também não foi relatado o abandono afetivo de modo expressivo por parte do genitor (Tabela 1). Por outro lado, o ambiente familiar é a principal demanda realizada pelo responsável (53%), enquanto a falta de cuidados pessoais e a situação financeira foram os maiores impactos apresentados pelo responsável após o diagnóstico do paciente autista (Tabela 1). Os responsáveis também relataram que a maior dificuldade (34 %) para a adesão do tratamento são os gastos com a terapia e locomoção, visto que a maioria dos entrevistados não possuem uma rede de apoio para levar os pacientes às terapias (70%) e não recebem auxílio governamental pela deficiência intelectual do paciente autista (69%) (Tabela 1).
Os níveis de suporte no Transtorno do Espectro Autista (TEA) são fundamentais para entender a variabilidade das necessidades dos pacientes, dessa forma, o DMS-5 (APA, 2014), utiliza critérios diagnósticos para identificar a gravidade do TEA, classificando-o em diferentes níveis. O nível I se refere a indivíduos com ausência de apoio, apresentam prejuízo social evidente, dificuldades para iniciar interações e interesse reduzidos em contatos sociais, além de problemas com organização, planejamento e comportamentos inflexíveis. O nível II requer apoio substancial, com prejuízos sociais evidentes, dificuldades em iniciar e manter interações, inflexibilidade de comportamento e dificuldade para lidar com mudanças e o nível III demanda muito apoio substancial, caracterizado por déficits graves nas habilidades de comunicação social, comportamento altamente inflexível e extrema dificuldade em enfrentar mudanças. Dessa forma, quanto menos o grau de comprometimento do nível, melhor tende a ser o prognóstico do paciente. Já o CID-11 considera o TEA através de uma classificação mais clara, a deficiência intelectual e de linguagem funcional, e os diferentes diagnósticos conforme o nível de prejuízos nas habilidades cognitivas. (APA, 2014; FERNANDES; TOMAZELLI; GIRIANELLI, 2020; ROBERTO, et al.,2022).
A partir do momento da gravidez, deseja-se e mentaliza uma criança saudável, sem problemas físicos e que não demande tanto cuidados extremos, no entanto, com o nascimento de um filho com necessidades especiais, os pais, além de sobrepor-se em uma carga de luto e adaptação, são expostos a um alterar a dinâmica familiar, lidar com a indesejada situação de vida e com os cuidados especiais com a criança, tornando-se um desafio os exercícios das funções paternas (CAMARGO; LONDERO, 2008). No entanto, além da dinâmica familiar ser afetada, diversas situações impactam negativamente em diversos âmbitos da vida, como o subsistema parental, fraterno e conjugal. (ROBERTO, et al. 2022). Famílias com pessoas autistas como membros, o papel de protagonista da família é disposto a figura materna, principalmente quando a figura paterna não assume o seu papel ou torna-se responsável apenas pelo cuidado e manutenção da casa, no entanto dados divulgados pelo Instituto Baresi, em 2012 no Brasil, apontaram que cerca de 78% dos pais abandonaram as mães de crianças com deficiências e doenças raras, antes dos filhos completarem 5 anos de vida. (LOURENÇO, 2020 apud LUCINDO, 2022).
No entanto, a adesão ao tratamento pode ser um empecilho a família devido a situação financeira, por meio disso, foi realizado a criação do Benefício de Prestação Continuada (BPC) da Lei Orgânica da Assistência Social (Loas), conhecido como BPC Loas, sendo um direito disposto pela Lei Nº 12.764, de 27 de dezembro de 2012, ao paciente autista instituído pela Política Nacional de Proteção dos Direitos da Pessoa com Transtorno do Espectro Autista (MINUZZI; MEDEIROS; GONÇALVEZ, 2023). Entretanto, a busca pelo auxílio financeiro é constante, no entanto é possível sinalizar a existência de uma distância entre o aspecto legal ditado pela Lei e a realidade que perpassa o cotidiano de muitas famílias, principalmente devido a avaliação da deficiência limitar ao acesso ao benefício, necessitando muitas vezes de intervenção judiciária para concepção do benefício, além do mais outro elemento que reduz o acesso do BPC, está vinculado com a renda familiar, não podendo atingir a renda per capita de ¼ do salário mínimo do núcleo familiar. (MINUZZI; MEDEIROS, GONÇALVEZ, 2023; NETO, 2022).
O benefício é aprovado apenas para pessoas que necessitam ser amparadas socialmente, podendo de alguma forma completar a renda, visto que o tratamento de uma pessoa com autismo é contínuo, além de ser de alto custo para muitas famílias devido a diversas terapias e medicações utilizadas de forma constante, além do mais um tratamento adequado requer condições financeiras, buscando por profissionais, métodos e medicações corretas (GOMES, et al. 2015). Além do mais, o BPC contribui mensalmente a renda familiar, apesar de não ser suficiente, auxiliam no uso de medicações e terapias, proporcionando uma melhora financeira e ajuda na realização dos métodos de tratamento específicos para autista (NETO, 2022). Segundo o Ministério do Desenvolvimento e Assistência Social, Família e Combate à Fome foi publicado em 2024 que cerca de 6,02 milhões de beneficiários do BPC, entre pessoas idosas acima de 65 anos e pessoas com deficiência de baixa renda atendidos atualmente pelo programa assistencial, no entanto, é escasso estudos que apontam a prevalência de famílias autistas que se beneficiam deste programa de prestação continuada.
Os responsáveis pelo paciente com TEA reportaram alguns impactos apresentados na saúde, sendo que os mais recorrentes foram o esgotamento emocional, estresse e qualidade do sono (Figura 7A).
O diagnóstico do Transtorno do Espectro Autista pode gerar dificuldades no âmbito interpessoal e familiar, pois as particularidades do TEA demandam diversas adaptações na dinâmica familiar. Isso inclui ajustes nos horários, nas rotinas e no tempo dedicado, além do esforço necessário para identificar e acessar os serviços especializados que contribuam para o desenvolvimento e bem-estar da pessoa com TEA (FREIRE e SEIZE; 2023; BORGES, 2009). De acordo com Silva, Gaiato e Reveles (2012), o momento em que os pais recebem o diagnóstico do Transtorno do Espectro Autista é marcante, pois desperta uma série de emoções, como angústia, conflitos, frustrações, medos e inseguranças. A partir desse ponto, ocorrem diversas mudanças e transformações na estrutura e organização familiar, gerando uma série de preocupações e questionamentos, sendo um processo contínuo que influencia as experiências e a percepção da família sobre o futuro, tornando um futuro incerto devido às adaptações e desafios ao longo do ciclo de vida. (CHAVES; XAVIER, 2023; FREIRE; SEIZE, 2023; KIQUIO; GOMES, 2018).
Freire e Seize (2023), salientam que o diagnóstico de TEA pode impactar na estrutura e na dinâmica familiar, sendo permeados de sentimentos afetivos e emocionais que geram oscilações entre culpabilização, superproteção e estresse. No entanto, estudos salientam que a sobrecarga materna são as mais perceptíveis, identificando uma mudança significativa na rotina, limitações diárias no autocuidado, falta de apoio social, acesso precário a serviços, sobrecarga doméstica, além de elevados índices de depressão, ansiedade e estresse. Entretanto, estudos abordam que as mães de crianças autistas apresentam maior prevalência de depressão e ansiedade quando comparadas com mães de crianças com desenvolvimento típico ou com outras patologias. (GAMA; SANTOS; MONTEIRO, 2023; PASCALICCHIO, et al. 2021; SMEHA; CEZAR, 2011);

Figura 7. Nuvem de palavras demonstrando a frequência de palavras em relação os impactos na saúde, apresentados pelo responsável após o diagnóstico do paciente autista (A) e a palavra que defini seu sentimento em relação a vida de uma família “atípica” (B).
Fonte: Os autores.
Também foi possível analisar que mais da metade dos pacientes frequentam o ensino regular, entretanto 67% dos pacientes não possuem um professor de apoio em sala de aula l. Outra informação preocupante é que 70% dos pacientes não são assessorados por sua UBS local (Tabela 1).
Uma das questões centrais para famílias e profissionais que lidam com pessoas com TEA é a escolha entre a educação regular ou especial e o suporte oferecido dentro das escolas, incluindo a presença de professores de apoio. Além disso, o movimento para inclusão de crianças com Necessidades Educativas Especiais (NEE) tem ocorrido mundialmente no contexto escolar, visto que as pessoas com deficiência requerem atenção especial e apresentam igualdade de acesso à educação, visto que o sistema educacional deve tomar medidas em prol da inclusão escolar, considerando o suporte em sala de aula e no processo e aprendizagem de cada indivíduo (CABRAL; MARIN, 2017).
Apesar da criação de políticas e diretrizes que proporcionam condições de acesso aos espaços e aos recursos pedagógicos para a inclusão, estudos apontam que mesmo com o incentivo a formação de professores para o atendimento especializado das crianças com deficiência, há diversas dificuldades para a efetivação da inclusão escolar. Entretanto, segundo dados do Censo de Educação Básica, cerca de 53,7% dos estudos apresentam deficiência intelectual, sendo cerca de 35,9% com Transtorno do Espectro Autista (TEA), visto ao analisar a faixa etária de 4 a 17 anos da educação especial, constatou-se que o percentual de matrículas de alunos incluídos em classes comuns vem aumentando gradativamente, passando de 94,2% em 2022, para 95% em 2023 (INEP, 2024).
Além disso, estudos salientam que a maior parcela dos atendimentos as pessoas com TEA ocorre pelo Sistema Único de Saúde, sendo assentado em princípios doutrinários e diretrizes organizativas que regulamentam e dão direcionalidade as ações, serviços e programas, englobando uma rede de serviços, através da oferta de cuidado nos setores da saúde mental e geral, educação, trabalho, assistência social e justiça. (PORTOLESE, et al. 2017). No entanto, estudos salientam que apresentam dificuldade na marcação de consultas, dificuldade no diagnóstico e insatisfação com profissionais de saúde despreparados para atender os familiares e pacientes com TEA, sendo muitas vezes escasso os profissionais na rede de atenção ao cuidados das pessoas com TEA, no entanto, é direito constitucional ao acesso à saúde e educação à pessoa com autismo, porém em relação ao cumprimento da lei, grande parte das cuidadoras salientam não ter apoio do poder público mediante aos cuidados e acolhimento das pessoas com TEA; (PORTOLESE, et al. 2017; PINTO, et al. 2016).
Segundo Portolese et al. (2017), a rede de cuidado público é fragilizada, apresentando escassez de serviços, infraestrutura e profissionais capacitados para o atendimento de pacientes com TEA. Val (2021), abordam que apesar dos direitos de os pacientes com transtorno do espectro autista apresentarem um avanço, a melhoria da garantia de tratamentos completos e dignos não avançaram, além disso, salienta que os planos privados de saúde encontram limitações em sua adesão de cobertura aos pacientes, apresentando negativas de coberturas aos tratamentos prescritos pelos médicos.
A metade dos responsáveis declararam que possuem um nível de conhecimento bom sobre o TEA, embora 64% das famílias não estão inseridas em algum grupo de apoio ao autista (Tabela 1). Além disso, a maioria dos responsáveis (49%) não consideram o ambiente escolar, social, público e privado, preparados para o enfrentamento do TEA. Por fim, a metade dos entrevistados estão muito satisfeitos com a qualidade de vida da sua família e definem o sentimento em relação a vida de uma família “atípica” principalmente como amor e superação (Figura 7B).
Famílias com filhos que possuem deficiência enfrentam desafios significativos, como a sobrecarga de tarefas, a necessidade de se adaptarem a uma nova realidade e mudanças na dinâmica familiar. Após o diagnóstico, é essencial que a família assimile uma grande quantidade de informações sobre o transtorno, compreenda a necessidade de cuidados específicos, e lide com os gastos financeiros e ajustes na rotina (WHITMAN, 2015).Contudo, a comunicação sobre o diagnóstico normalmente é realizada de forma rápida, direta e fria, sem a devida preparação prévia de informações sobre o autismo e aprofundamento sobre os aspectos autísticos por parte do profissional de saúde com os familiares (PINTO, et al. 2016).
Após o diagnóstico a família passa por adaptações e a negociação de novos papéis a fim de facilitar a dinâmica familiar, passando a aceitar a criança e participar do processo de cuidados. No entanto, a aceitação da criança autista pela família minimiza o impacto do diagnóstico e permite uma relação sólida com os familiares, dado que durante esse processo diagnóstico os familiares passam por um período de negação sobre a alteração patológica da criança, principalmente devido ao medo do desconhecido, do isolamento social e da rejeição da sociedade (PINTO, et al. 2016). Além do mais, criança com deficiência apresentam efeitos desagradáveis, especialmente quando vivenciados no âmbito familiar, dado que pesquisas salientam que os pais percebem que as pessoas se sentem incomodadas pela presença da criança autista, constituindo um gesto de preconceito, prejulgamento e discriminação por parte da sociedade (PINTO, et al. 2016).
Segeren e Françozo (2014), abordam em seu estudo a presença de dificuldades de socialização do filho autista em alguns locais públicos, levando a isolar-se no ambiente doméstico, evitando ambientes sociais, a fim de evitar o preconceito em relação à criança, visto os sintomas de estereotipias e agressividade são referidos como obstáculo na socialização devido ao preconceito da sociedade. Moita, et al. (2017), salienta que a inclusão é um direito de todos, sendo garantido por lei, sendo necessário o convívio de crianças autistas com crianças sem deficiência, permitindo um estímulo de diferentes habilidade e autonomia de ambas, porém a grande dificuldade na inserção da criança ou o adulto autista na sociedade, no qual muitas vezes se inicia na família, principalmente pelo abandono e exclusão. Além disso, há relatos em estudos que indicam que alguns profissionais, por falta de experiência e por preconceito, recusam o atendimento ao paciente com TEA, dificultando assim a inclusão e o acesso à saúde.
Dessa maneira, é possível compreender a importância do conhecimento quanto o ponto de vista que os familiares apresentam em relação ao paciente autista, visto que esses, comumente se deparam com desafios desde o diagnóstico até o decorrer da vida do autista, pois exige das mesmas transformações em suas percepções e até mesmo no estilo de vida diante das novas experiências. Através dessa compreensão, é possível desenvolver políticas de apoio mais eficazes, promover intervenções que visem a qualidade de vida do paciente autista e da família, e oferecer recursos que possam minimizar o estresse e as dificuldades enfrentadas pela família no cuidado diário ao autista. Além disso, o estudo contribui para a criação de uma rede de suporte voltada ao reconhecimento das necessidades específicas dos familiares, promovendo inclusão, integração social e cuidados que contemplem as necessidades e demandas tanto da criança quanto da família.
CONCLUSÃO
Diante do exposto, é possível identificar que, o diagnóstico de TEA desencadeia alterações na dinâmica familiar, repercutindo mudanças em diversos âmbitos, ocasionando por muitas vezes desafios aos familiares diante do tratamento de pacientes com transtorno do neurodesenvolvimento. Além disso, o estudo ressalta a importância de uma intervenção precoce e de um tratamento multidisciplinar para a melhora do prognóstico e qualidade de vida dos pacientes com autismo. Entretanto, é crucial que as políticas públicas priorizem o apoio às famílias, viabilizando estratégias que prezam pela inclusão social e educacional, além de assegurar o acesso aos tratamentos.
Os achados deste estudo, foram identificados em famílias da região sul do país, no norte do Paraná, o que pode não refletir a realidade de famílias em outras localidades do Brasil, principalmente nas áreas de diferentes níveis de acesso aos tratamentos e suporte ao paciente autista. Visto que essas limitações indicam resultados importantes na expectativa familiar do contexto autístico, eles devem ser interpretados com cautela e complementados com estudos futuros para uma compreensão mais ampla dos desafios enfrentados por famílias de crianças com TEA.
Sendo assim, este estudo preteriu colaborar na compreensão da dinâmica familiar e consequentemente contribuir no auxílio ao tratamento do paciente autista, isso tudo por identificar fragilidades notórias no âmbito parental, sobretudo por fatores que abrangem um impacto significativo no bem-estar da criança e na estrutura da linhagem.
Além disso, as responsabilidades parentais, dinâmicas familiares, educação, desenvolvimento, conhecimento das políticas públicas e até mesmo aspectos culturais, tornam a demanda dos pais e responsáveis pelos autistas ainda mais sobrecarregada, sugerindo que um olhar integral sobre a expectativa deste público é inerente para a viabilidade na qualidade de vida e suporte emocional, possibilitando um enfrentamento mais satisfatório e menos vulnerável.
Os pais e responsáveis têm visões e experiências únicas sobre o TEA, que moldam a forma como abordam o cuidado e a educação de seus filhos. Reconhecer essas perspectivas permite que os profissionais de saúde desenvolvam estratégias de intervenções mais eficazes e personalizadas para atender às necessidades da criança. Contextualizar é revelar as necessidades específicas que permitem uma abordagem mais holística, é propor enfrentamentos quanto ao estresse, ansiedade e a carga emocional associados à criação de uma criança autista, com o intuito de promover um ambiente mais saudável e até mesmo defensor, que promova uma melhor inclusão social destes indivíduos.
REFERÊNCIAS
ALMEDA, C M.; ALBUQUERQUE, k.; Autismo: importância da detecção e intervenção precoces. Rev. Científica Multidisciplinar Núcleo do Conhecimento, (2):488-502, 2017.
ALVES, L.L.; HORA, A.F.; INDICADORES DE ESTRESSE, ANSIEDADE E DEPRESSÃO EM PAIS DE CRIANÇAS DIAGNOSTICADAS COM TEA. Revista Ceuma Perspectivas, v.30, p.150-160, 2017.
AMORIM, D,; et al. O uso de medicamentos e métodos de intervenção em pacientes diagnosticados com tea. Revista Científica FESA, v. 1, n.20, p. 26-39, nov. 2022.
ANDRADE, B.; A importância da abordagem multidisciplinar no tratamento de crianças com espectro autista. Rev. Brazilian Journal of Health Review, Curitiba, v. 7, n.1, p.3568-3580, 2024.
APA – DSM-5. Manual diagnóstico e estatístico de transtornos mentais. 5º edição. 2014.
BORGES, S. S. O autismo e as transformações na família. 2009. Monografia (Bacharelado em Psicologia) – Universidade do Vale do Itajaí, Santa Catarina, 2009.
CABRAL, C. MARIN.; Inclusão escolar de crianças com transtorno do espectro autista: uma revisão sistemática da literatura. Educação em Revista, Belo Horizonte, n.33, 2017.
CAMARGO, S..; LONDERO, A. Implicações do diagnóstico na aceitação da criança com deficiência: um estudo qualitativo. Revista Interação psicol., v.12, n.2, p.277-289, 2008.
CASTRO, C.; et al. Aspectos sociodemográficos, clínicos e familiares de pacientes com transtorno do espectro autista no sul de santa catarina. Revista Brasileira de Neurologia, v.52, n.3, 2016.
CHAVES, Y.; XAVIER, R.; Impacto do diagnóstico de autismo infantil na família. Revista ft, v.27, ed.128, 2023.
CHRISTENSEN, D. L. et al. Prevalence and characteristics of autism spectrum disorder among children aged 8 years – autism and developmental disabilities monitoring network, 11 sites, United States, 2018. Surveillance Summaries, v. 70, n. 11, p. 1-16, 2021.
COSTA, G.; ABREU, C.; Os benefícios do uso de psicofármacos no tratamento de indivíduos com transtorno do espectro autista (TEA): revisão bibliográfica. Revista JRG de estudos acadêmicos, v.6, n.8, 2021.
COSTA, S. C. P. O impacto do diagnóstico de autismo nos Pais. 2012. Dissertação (Mestrado em Ciências da Educação) – Universidade Católica Portuguesa, Viseu, 2012.
CUNHA, P.; et al. Transtorno do espectro autista: principais formas de tratamento. Repositório Universitário da Ânima (RUNA), 2021.
FARO, K; et al. Autismo e mães com e sem estresse: análise da sobrecarga materna e do suporte familiar. Revista Psico, v.50, n.2, 2019.
FERNANDES, C.; TOMAZELLI, J.; GIRIANELLI, V.; Diagnóstico de autismo no século XXI: evolução dos domínios nas categorizações nosológicas. Revista Psicologia USP, v. 31, p.1-10, 2020.
FERNANDES, F.; et al. Fonoaudiologia e autismo: resultado de três diferentes modelos de terapia de linguagem. Revista de Atualização Científica, v. 20, n.4, p. 267-272, 2008.
FREIRE, D.; SEIZE, M.; O impacto do autismo na dinâmica familiar. Revista ft., v.27, ed.119,2023.
GAIATO, M.; S.O.S AUTISMO .01. ed. São Paulo. Editora Versos, 256p. 2018.
GAMA, M.; SANTOS, L.; MONTEIRO, P.; Saúde mental de mães com filhos autistas. Revista ft. v.27, ed.128, 2023.
GOMES, P.; Autism in Brazil: a systematic review of family challenges and coping strategies. Rev. J Pediatr. Rio de Janeiro, v.91, n.2, p.111-121, 2015.
INEP. Censo escolar. 2024. Disponível em: < https://www.gov.br/inep/pt-br/assuntos/noticias/censo-escolar/matriculas-na-educacao-especial-chegam-a-mais-de-1-7-milhao 2024.>. Acesso em: 20 de set.2024.
JESUS, M.; et al. Percepção da família no diagnóstico e cuidado com o portador de transtorno do espectro autista. Revista Foco, Curitiba – PR, v.16, n.6, p.01-18, 2023.
KIQUIO, T.; GOMES, K.; O estresse familiar de crianças com transtorno do espectro autismo – TEA. Rev. de Iniciação Científica, UNESC, v.16, n.1, 2018.
LOCATELLI, P.; SANTOS, M.; AUTISMO: Propostas de intervenção. Revista Transformar, n.8, 2016.
LUCINDO, M.; Entre o público e o privado, entre o amor e a luta: os desafios de mães de crianças autistas por um diagnóstico e tratamento precoce. Revista UENF, Campos dos Goytacazes – RJ, 2022.
MARTINS, M.; SANTOS, J.; LIMA, J.; O impacto do diagnóstico do tratamento do espectro autista na vida familiar. Rev. Pesquisa, Sociedade e Desenvolvimento. v.11, n.16, 2022.
MASKI, K.; et al. Comorbidades neurológicas comuns em transtornos do espectro autista. Rev. Curr Opin Pediatr. v.23, n.6, p. 609-615, 2011.
MINATEL, M.; MASTSUKURA, T.; Famílias de crianças e adolescentes com autismo: cotidiano e realidade de cuidados em diferentes etapas do desenvolvimento. Revista de Terapia Ocupacional Da Universidade de São Paulo, 126-134, v.25, n.2, 2014.
MINISTÉRIO DA SAÚDE, Diretrizes de atenção à reabilitação das pessoas com transtorno do espectro do autismo (TEA). Secretária de Atenção à Saúde. Brasília – DF, 2014. Disponível em: < https://bvsms.saude.gov.br/bvs/publicacoes/diretrizes_atencao_reabilitacao_pessoa_autismo.pdf >. Acesso em: 20 de set. 2024.
MINISTÉRIO DA SAÚDE. Linhas de Cuidado. Definição- Transtorno do Espectro Autista (TEA) na criança. Brasília-DF. 2021. Disponível em: <https://linhasdecuidado.saude.gov.br/portal/transtorno-do-espectro-autista/definicao-tea/>. Acesso em: 09 de fev. 2024.
MINISTÉRIO PÚBLICO DO PARANÁ. COAP- Proteção à Saúde Pública. Correio de Saúde – Edição nº 1212 de 12/04/2023: Estados Unidos mantém rede de monitoramento de deficiências no desenvolvimento e autismo (ADDM). Brasília-DF.2023. Disponível em: <https://site.mppr.mp.br/saude/Pagina/Correio-da-Saude-Edicao-ndeg-1212-de 12042023#:~:text=No%20Brasil%2C%20o%20autismo%20foi,da%20popula%C3%A7%C3%A3o%20estaria%20no%20espectro> Acesso em: 15 de mar.2024.
MINUZZI, A.; MEDEIROS, M.; GONÇALVES, C.; O acesso ao benefício de prestação continuada (BPC) por pessoas autistas: algumas problematizações. Revista Contribuciones a Las Ciencias Sociales, v.16, n.12, p.29296-29307, 2023.
MOITA, C.; et al. AUTISMO: inclusão sem preconceito. Revista Acadêmicos Universo Salvador, v. 1, n. 6, 2017.
NASCIMENTO, G; et al. Avaliação dos métodos farmacológicos no Transtorno do Espectro Autista (TEA): a importância da medicação no tratamento em crianças e adolescentes. Rev. Research, Society and Development, v. 10, n.14, 2021.
NETO, F.; Os benefícios de prestação continuada para pessoas com autismo: como a concessão do benefício afeta a vida continuada de uma pessoa portadora do tea. Revista Universidade Potiguar (UNP) da rede Ânima Educação, 2022.
NETO, S.; BRUNONI, D.; CYSNEIROS, R.; Abordagem psicofarmacológica no transtorno do espectro autista: uma revisão narrativa. Rev. Cad. Pós-Grad. Distúrb. Desenvolv. v.19, n.2, São Paulo, SP., 2019.
OLIVEIRA, F.; Perfil farmacoterapêutico de crianças autistas de uma clínica para reabilitação no estado do Ceará. Rev. Boletim Informativo Geum, v. 6, n. 3, p. 43-49, 2015.
OLIVEIRA, G.; Autismo: diagnóstico e orientação. Parte I – vigilância, rastreio e orientação nos cuidados primários de saúde. Rev. Acta Pediatr. Port. v.40, n.6, p.278-287, 2009.
PASCALICCHIO, M.; et al. Vivências maternas e autismo: os primeiros indicadores de TEA e a relação mãe e filho. Rev. Estilos da Clínica, v. 26, n.3, p.548-565, 2021.
PEREIRA, C.; BORGES, T.; MARQUES, R.; Tratamento e evolução de crianças autistas atendidas em uma associação de João Pessoa -PB. Revista Ciênc. Saúde Nova Esperança, v.13, n.1, p.77-85, 2015.
PINTO, R.; et al. Autismo infantil: impacto do diagnóstico e repercussões nas relações familiares. Rev. Gaúcha Enferm. v.37, n.3, 2016.
PORTOLESE, J.; et al. Mapeamento dos serviços que prestam atendimento a pessoas com transtorno do espectro autista no Brasil. Rev.Cad. Pós-Grad. Distúrb. Desenvolv. v.17, n.2, São Paulo, 2017
R Development Core Team. (2022). R: A language and environment for statistical computing. R Foundation for Statistical Computing: Vienna, Austria.
REIS, et al. Perfil epidemiológico dos pacientes com Transtorno do Espectro Autista do Centro Especializado em reabilitação. Rev. Para Res Med J. v.3, n.1, 2019.
ROBERTO, G.; et al. A família e o filho com transtorno do espectro autista: reflexões sobre o processo de inclusão escolar. Revista Brasileira de Iniciação Científica, v.9, 2022.
SEGEREN, L.; FRANÇOZO, M.; As vivências de mães de jovens autistas. Revista Psicol. Estud., v.19, n.1, 2014.
SILLOS, I.; et al. A importância de um diagnóstico precoce do autismo para um tratamento mais eficaz: uma revisão de literatura. Revista Atenas Higeia, v.2, n.1, 2020.
SILVA, A.; GAIATO, M. B.; REVELES, L. T.; Mundo singular- Entenda o Autismo. Rio de Janeiro: Objetiva, 2012.
SILVA, N.; Dificuldade no diagnóstico precoce do Transtorno do Espectro Autista. Revista Eletrônica Acervo Médico, v.16, 2022.
SIMONOFF, E.; et al. Transtornos psiquiátricos em crianças com transtornos do espectro autista: prevalência, comorbidade e fatores associados em uma amostra populacional. Rev. J Am Acad Psiquiatria Infantil e Adolescente.v.47, n.8, p.921-929, 2008.
SMEHA, L.; CEZAR, P.; A vivência da maternidade de mães de crianças com autismo. Rev. Psicologia em Estudos, Maringá, v. 16, n.1, p.43-50, 2011.
SOCIEDADE BRASILEIRA DE PEDIATRIA. Manual de Orientação. Transtorno do Espectro do Autismo. Departamento Científico de Pediatria do Desenvolvimento e Comportamento. 2019.
STEFFEN, B.; et al. Diagnóstico precoce de autismo: uma revisão literária. Revista Saúde Multidisciplinar, n.2, 6º ed. p.1-6, 2019.
VAL, R.; O direito à saúde para pacientes com transtorno do espectro autista. Revista Jurídica da Universidade do Sul de Santa Catarina, v.11, n.22, 2021.
WHITMAN, T. L. O desenvolvimento do autismo: social, cognitivo, linguístico, sensório-motor e perspectivas biológicas. São Paulo, SP: M. Books, 2015.
ZANON, R.; BACKES, B.; BOSA, C.; Diagnóstico do autismo: relação entre fatores contextuais, familiares e da criança. Rev.Psicol. Teor. Prat. v.19, n.1, São Paulo, SP, 2017.
ZANON, R.; BACKES, B.; BOSA, C.; Identificação dos primeiros sintomas do autismo pelos pais. Rev. Pisc. Teor. E Pesq. v.30, n.1, 2014.
ZEIDAN, J. et al. Global prevalence of autism: A systematic review update. Autism Research, v.15, n.5, p.778-790, 2022.
APÊNDICE 1 – INSTRUMENTO PARA COLETA DE DADOS
RASTREIO SOCIAL NO CONTEXTO QUE O PACIENTE AUTISTA ESTÁ INSERIDO Nome do responsável: Nome do paciente: Etapa 1: Dados Sócio demográficos do contexto familiar, na visão do responsável pelo paciente com Transtorno de Espectro Autista (TEA). 1. Grau de escolaridade do familiar ou responsáveis: ( ) Ensino fundamental incompleto; ( ) Ensino fundamental completo; ( ) Ensino médio incompleto; ( ) Ensino médio completo; ( ) Formação técnica; ( ) Ensino superior incompleto; ( ) Ensino superior completo; ( ) Pós graduação; ( ) Mestrado; ( ) Doutorado. 2. Estado Civil de pais e responsáveis: ( ) Solteiro; ( ) Casado; ( ) Amasiado; ( ) Divorciado; ( ) Viúvo. 3 . Qual a etnia do responsável: ( ) Caucasiano; ( ) Afrodescendente; ( ) Asiático; ( ) Latino; ( ) Indígena. 4. Classe social de pais e responsáveis: ( ) Baixa renda (Até 1,5 salários mínimos); ( ) Classe média (2 a 3 salários mínimos); ( ) Classe média/alta (de 4 a 5 salários mínimos); ( ) Classe alta (acima de 5 salários mínimos). 5. Ocupação de pais e responsáveis: ( ) Do lar ( ) Desempregado ( ) Área de saúde ( ) Área de humanas ( ) Área de exatas; ( ) Empreendedor; ( ) Autônomo. 6. Quantos filhos no sustento da casa em que o paciente autista está inserido: ( ) 1; ( ) 2; ( ) 3; ( ) 4; ( ) 5; ( ) Mais de 5. 7. Quantas pessoas no sustento da casa em que o paciente autista está inserido: ( ) 1; ( ) 2; ( ) 3; ( ) 4; ( ) 5; ( ) Mais de 5. 8. Quantas filhos deficientes na casa em que o paciente autista está inserido: ( ) 1; ( ) 2; ( ) 3; ( ) 4; ( ) 5; ( ) Mais de 5. 9. Parentesco com o paciente autista: ( ) Pais biológicos; ( ) Pais adotivos; ( ) Avós biológicos. 10. Qual a idade do responsável? _________anos. Etapa 2: Dados gerais relacionados ao paciente com Transtorno de Espectro Autista (TEA), pela visão do responsável. 11. Qual a idade do paciente com TEA? ________anos. 12. Qual a etnia do paciente? Etnia___________. 13. Com quantos anos o paciente foi diagnosticado com TEA? _______anos. 14. Quando foram percebidos os primeiros sintomas? ________Meses; _______Anos. 15. Quais foram os primeiros sintomas que levaram a desconfiar do TEA? ( ) Ausência do contato visual; ( ) Atraso na fala; ( ) Ausência da socialização/interação; ( ) Atrasos motores; ( ) Seletividade alimentar; ( ) Outros. 16. Quais exames foram realizados para o diagnóstico do TEA? ( ) Exame de Imagem (Tomografia computadorizada, Ressonância Magnética e outros); ( ) Exame clínico (Escalas de aplicação, percepção de sintomas). 17. Quais terapias e tratamentos foram recomendados ao paciente com TEA? ( ) Terapia ABA; ( ) Terapia Ocupacional; ( ) Fisioterapia; ( ) Psicomotricidade; ( ) Fonoaudiologia; ( ) Equoterapia; ( ) Musicoterapia; ( ) Psicologia; ( ) Outros. 18. O paciente faz uso de medicamentos para controle de sintomas referentes ao TEA? ( ) Sim; ( ) Não. 19. Para quais finalidades essas medicações são utilizadas? ( ) O paciente não faz uso de medicações; ( ) Para controle de ansiedade; ( ) Para regulação do sono; ( ) Para déficit de atenção e hiperatividade; ( ) Outros. 20. O paciente autista vai a todas as terapias prescritas com a frequência indicada? ( ) Sim; ( ) Não. 21. Há quanto tempo o paciente realiza as terapias recomendadas pelos profissionais de saúde? ________Meses; _______Anos. 22. Na sua opinião, qual o nível de evolução clínica apresentada pelo paciente após a adesão às terapias realizadas? ( ) Pouca evolução; ( ) Média evolução; ( ) Muita evolução. 23. Em qual área essas evoluções foram percebidas com maior evidência? ( ) Socialização (interação interpessoal); ( ) Comunicação (comunicação verbal funcional); ( ) Comportamento (redução de movimentos desordenados, hiperatividade, equilíbrio e outros). 24.. O paciente apresentou o desenvolvimento neuropsicomotor com atrasos motores ou na fala? ( ) Sim, apenas atraso motor; ( ) Sim, apenas na fala; ( ) Sim, atraso motor e na fala; ( ) Não. 25. Na opinião do responsável, qual o nível de suporte do paciente autista? ( ) Nível de suporte I; ( ) Nível de suporte II; ( ) Nível de suporte III. Etapa 3: Impactos sociais, familiares, acadêmicos e na saúde, pela visão do responsável. 26. O paciente passou por algum abandono afetivo por parte do genitor? ( ) Quanto aos cuidados; ( ) Proteção; ( ) Sustento; ( ) Educação; ( ) Não. 27. Quais as principais demandas realizadas pelos responsáveis em relação às atividades de vida diária? ( ) Trabalho; ( ) Ambiente familiar (cuidados com o lar, cuidados com outros filhos, e outros); ( ) Cuidados pessoais; ( ) Estudos. 28. Quais os impactos sociais apresentados pelo responsável após o diagnóstico do paciente autista? ( ) Precisou parar de trabalhar; ( ) Precisou parar de estudar; ( ) Situação financeira; ( ) Diminuição de períodos de lazer; ( ) Falta de cuidados pessoais (Tempo para “si próprio); ( ) Todos; ( ) Nenhum. 29.Quais os impactos na saúde apresentados pelo responsável, após o diagnóstico do TEA? ( ) Dores físicas; ( ) Limitações físicas relacionadas ao movimento; ( ) Qualidade do sono; ( ) Estresse; ( ) Esgotamento emocional; ( ) Outros; ( ) Nenhum. 30. Quais as maiores dificuldades para a adesão ao tratamento e acompanhamento das terapias realizadas? ( ) Distância para locomoção até o local; ( ) Gastos com as terapias e locomoção; ( ) Disponibilidade de tempo; ( ) Sintomas exacerbados do paciente; ( ) Condições climáticas. 31. Você possui uma rede de apoio para levar o paciente às terapias? ( ) Sim. Quem?:___________; ( ) Não. 32. O autista e a família são assessorados por sua UBS local em relação ao TEA? ( ) Sim; ( ) Não. 33. A família recebe algum auxílio governamental pela deficiência intelectual do paciente autista? ( ) Sim; ( ) Não. Valor:___________. Benefício: ________________. 34. O paciente frequenta escola regular ou ensino especial? ( ) Escola regular; ( ) Educação especial. 35. Possui professor de apoio em sala de aula? ( ) Sim; ( ) Não. 36. A família está inserida em algum grupo de apoio ao autista? ( ) Sim; ( ) Não. 37. Como você considera seu nível de informação em relação ao TEA? ( ) Bom; ( ) Regular; ( ) Ruim. 38. Você considera o ambiente escolar, social, público e privado, preparados para o enfrentamento do TEA no momento? ( ) Sim; ( ) Não; ( ) Parcialmente; ( ) Não sei opinar. 39. Qual o nivel de satisfação pessoal relacionado à qualidade de vida de sua família? ( ) Muito satisfeito; ( ) Pouco satisfeito; ( ) Insatisfeito. 40. Em uma palavra, como você pode definir seu sentimento em relação a vida de uma família “atípica”? ________________________.
Fonte: elaboração própria dos autores, 2024.
¹Centro Universitário Ingá – Discente Fisioterapia Uningá, Maringá, PR, Brasil.
²Centro Universitário Ingá – Discente Fisioterapia Uningá, Maringá, PR, Brasil
³Centro Universitário Ingá – Docente Fisioterapia Uningá, Maringá, PR, Brasil.
