REGISTRO DOI: 10.69849/revistaft/cl10202409261219
Karynne Nogueira Spósito
Lucas Bezerra Palheta
RESUMO
A sepse neonatal é uma condição grave que afeta recém-nascidos, dividida em sepse precoce e tardia. A precoce está relacionada à contaminação durante o parto, enquanto a tardia está ligada ao ambiente hospitalar. O diagnóstico precoce é desafiador devido à diversidade e inespecificidade dos sintomas. Os exames laboratoriais, como hemograma e cultura de sangue, são fundamentais para o diagnóstico. Biomarcadores hematológicos, como ITR e razão neutrófilo/linfócito, podem melhorar a precisão diagnóstica. A compreensão desses aspectos é crucial para um tratamento eficaz e para reduzir as altas taxas de mortalidade neonatal por sepse bacteriana. Este projeto visa contribuir para o estudo das principais alterações hematológicas em recém-nascidos prematuros com septicemia bacteriana por meio de uma análise teórico-sistemática em literaturas existentes, publicadas nos últimos dez anos. Os resultados desta pesquisa podem ter implicações significativas na compreensão da doença, além de servir como base para projetos futuros contribuindo para um conhecimento mais amplo sobre o tema em estudo.
Palavras-chaves: Sepse; Leucócitos; Índices de eritrócitos; recém-nascidos prematuros.
ABSTRACT
Neonatal sepsis is a serious condition that affects newborns, divided into sepsis early and late. Early is related to contamination during birth, while late is linked to the hospital environment. Early diagnosis is challenging due to the diversity and non-specificity of symptoms. The exams laboratory tests, such as complete blood count and blood culture, are essential for the diagnosis. Hematological biomarkers, such as ITR and neutrophil/lymphocyte ratio, can improve diagnostic accuracy. Understanding these aspects is crucial for effective treatment and to reduce the high rates of neonatal mortality due to bacterial sepsis. This project aims to contribute to the study of the main changes hematological tests in premature newborns with bacterial septicemia through of a theoretical-systematic analysis of existing literature, published in recent ten years. The results of this research may have significant implications for understanding of the disease, in addition to serving as a basis for future projects, contributing for broader knowledge on the topic under study.
Keywords: Sepsis; Leukocytes; Erythrocyte index; Newborns premature.
1. INTRODUÇÃO
O termo “sepse” é comumente definido como “infecção generalizada” ou “septicemia”, sendo uma resposta imunológica excessiva ao combate de vírus ou bactérias, o que pode levar ao óbito em caso de sepse grave. A septicemia bacteriana neonatal é uma condição clínica grave que afeta recém-nascidos, especialmente aqueles prematuros. O peso abaixo do normal e sua localização dentro das unidades de terapia intensiva neonatal (UTIN) favorecem essa condição, que ainda figura como uma das maiores causas de morbidade e mortalidade neonatal. (Shane; Sánchez; Stoll, 2017).
Caracterizada como síndrome clínica, a sepse neonatal apresenta-se de duas formas: sepse neonatal precoce e sepse neonatal tardia. Definida pelo Ministério da Saúde (MS), sepse neonatal precoce é descrita pelas manifestações clínicas que se iniciam nas primeiras 48 horas de vida do neonato (Brasil, 2014b), ou nas primeiras 72 horas, segundo a Academia Americana de Pediatria (AAP, 2018). Enquanto na sepse neonatal tardia, os sintomas surgem após as 48 horas (Brasil, 2014b) ou após 72 horas de vida ou mais (AAP, 2018).
A sepse neonatal precoce é relacionada com a contaminação do bebê no período do periparto ou no parto, sendo os principais fatores para esse contágio a ruptura das membranas amnióticas horas antes do parto, parto prematuro e corioamnionite. Já a septicemia neonatal tardia é geralmente relacionada ao ambiente hospitalar, podendo também ser de origem materna, e os fatores predominantes nessa forma de contaminação são prematuridade, recém-nascido muito abaixo do peso, longo período de internação, falta de estrutura hospitalar, intubação e dispositivos invasivos. (ANVISA, 2017; Procianoy; Silveira, 2020).
Em ambos os casos, o tratamento adequado ainda é considerado um grande desafio para os profissionais devido as manifestações clínicas da infecção causada nos neonatos serem diversas e inespecíficas, além de se apresentarem de forma assintomática (Fiorentino et al., 2021). Por se tratar de uma principal causa de mortalidade, o diagnóstico deve ser encontrado logo no início dos primeiros sintomas e é comumente realizado através de exames laboratoriais, como o hemograma, onde serão analisadas as alterações hematológicas que surgirem, visto que, geralmente, estão presentes em todos os pacientes com sepse e, em seguida, como exame confirmatório, é realizada uma cultura de sangue ou de líquor para detectar se há presença de bactérias ou não. (Karabulut; Arcagok, 2019; Hornik CP, 2012; Ruan L, 2018).
Podem ser associadas à septicemia neonatal algumas alterações significativas nos parâmetros hematológicos dos recém-nascidos, essas alterações podem incluir leucocitose ou leucopenia, presença de bastonetes, elevação da PCR – proteína C reativa, os quais são parâmetros que são indicadores chave tanto para o diagnóstico precoce quanto para o monitoramento da resposta ao tratamento. (Polin, 2012).
A identificação de biomarcadores hematológicos, como a contagem de células imaturas totais (ITR) e a razão neutrófilo/linfócito, tem potencial para melhorar a precisão diagnóstica da septicemia neonatal. (Goldstein, B; Giroir, B.; Randolph, A., 2005). A avaliação de desempenho de sistemas de pontuação hematológica reforça sua utilidade no diagnóstico neonatal, destacando a importância de parâmetros como a contagem total de leucócitos, a presença de neutrófilos imaturos e a relação imatura/madura. (Makkar, 2013).
Portanto, é necessário compreender essas relações e interações clínicas para garantir um tratamento médico mais eficaz para os neonatos com septicemia. A sepse bacteriana é uma condição clínica de progressão rápida que ainda não possui diagnóstico preciso e rápido, isso resulta em altas taxas de mortalidade neonatal por sepse bacteriana e por alterações hematológicas decorrentes da septicemia.
2. OBJETIVOS
2.1 Geral
Identificar as alterações no diagnóstico laboratorial relacionado à septicemia bacteriana em recém-nascidos prematuros e a sua influência no diagnóstico e tratamento precoce.
2.2 Específico
- Caracterizar os fatores causadores da sepse e sua relação com a septicemia neonatal precoce e tardia.
- Identificar os parâmetros hematológicos e a finalidade da proteína C reativa, utilizados no diagnóstico da sepse bacteriana neonatal.
- Analisar o impacto das intervenções terapêuticas nas alterações hematológicas de recém-nascidos com sepse.
- Investigar a relação entre a gravidade das alterações hematológicas e os desfechos clínicos.
3. MATERIAIS E MÉTODOS
3.1 Tipo de estudo
O presente estudo teve como base metodológica uma revisão de literatura de forma sistemática, do tipo teórico, para fornecer conhecimento e contribuir no esclarecimento das alterações hematológicas associadas à septicemia bacteriana em prematuros e utilizou a forma descritiva e explicativa como método de execução.
3.2 Bases de dados consultadas
Para o levantamento de dados, foram obtidas as informações a partir de pesquisas em plataformas voltadas para estudos acadêmicos, com ênfase em ciências da saúde, como Google Acadêmico, PubMed e Scielo (Scientific Eletronic Libray Online) e foi utilizado o Google Acadêmico como fonte principal. Para a busca de artigos, foi utilizado os seguintes descritores: “sepse”, “recém-nascido prematuro”, “leucócitos”, “índices de eritrócitos”, todos correlatados em inglês. Os termos citados foram utilizados com a finalidade de limitar as informações encontradas relacionadas ao tema e otimizar a busca.
3.3 Critérios de inclusão e exclusão
Como critério de inclusão, foi utilizado artigos com um corte temporal de 2010 a 2023 e seguiu a seleção de dados estabelecida no tópico anterior. Para serem selecionados, os artigos deveriam: (1) apresentar no mínimo duas palavras-chave no título; (2) estar escrito em inglês ou português; (3) ser proveniente de pelo menos uma das plataformas citadas anteriormente. Como critério de exclusão, foram considerados os artigos que: (1) estavam repetidos; (2) fugiam da temática do projeto; (3) incompletos ou sem referência bibliográfica.
3.4 Armazenamento e análise de dados
No armazenamento dos dados e análise, as informações foram organizadas em tabelas e correlacionados conforme suas similaridades com o intuito de facilitar a análise de padrões entre as diferentes fontes que dissertam sobre o mesmo tema. Foi dada atenção para as fontes que citam, principalmente, a correlação entre as alterações hematológicas com as causas da sepse bacteriana neonatal, seguindo todos os critérios de inclusão citados anteriormente.
4. REVISÃO DA LITERATURA
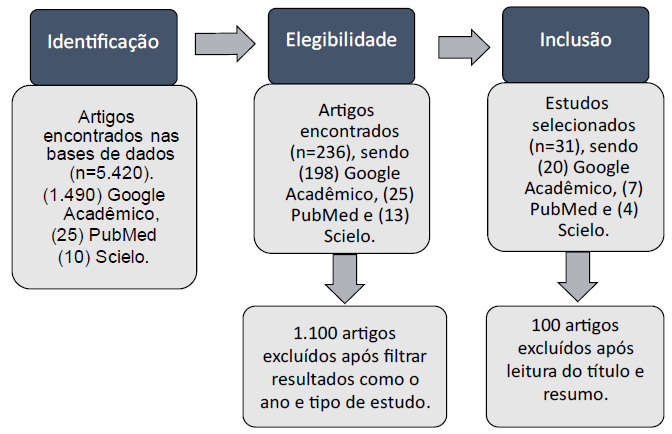
Fluxograma para critérios de inclusão e exclusão dos artigos
4.1 Conceito e caracterização da sepse neonatal precoce e tardia
De acordo com Shane (2017), a sepse neonatal é a maior causa de morbidade e mortalidade no mundo. Definida também como “infecção generalizada” ou “Infecção Primária da Corrente Sanguínea” (IPCS), é uma síndrome clínica que pode gerar uma resposta do sistema imunológico de forma excessiva contra o vírus ou bactéria, levando a evolução clínica muitas vezes fulminante (Brasil, 2013).
Em 2016, a Society of Critical Care Medicine (SCCM) e a European Society of Intensive Care Medicine (ESICM) modificaram o conceito da sepse para melhorar a precisão do diagnóstico. Assim, a patologia é caracterizada pela presença de uma infecção suspeita ou confirmada, resposta desregulada e exacerbada do hospedeiro e disfunção orgânica frente à infecção (Singer, 2016).
Essas infecções hospitalares tornam-se mais frequentes entre os neonatos prematuros durante os primeiros 28 dias de vida e se apresenta de duas formas: sepse neonatal precoce e sepse neonatal tardia, sendo a temporalidade o critério utilizado para esta classificação (OPAS, 2016). E, por se tratar de um sério problema de saúde com variações na prática clínica, não há uniformização no consenso de sepse neonatal (Wynn, 2014; Polin, 2018).
A sepse neonatal precoce é descrita pelas manifestações clínicas que se iniciam nas primeiras 48 horas de vida e geralmente é relacionada com a contaminação do bebê devido a microrganismos adquiridos da mãe no período do periparto e parto (Tudela, 2012; Schrag, 2016; ANVISA, 2017). Os principais fatores são ruptura das membranas amnióticas horas antes do parto, parto prematuro e corioamnionite, que somado aos sinais clínicos e laboratoriais auxiliam no diagnóstico da sepse precoce. Portanto, a contaminação pode ocorrer através da transmissão vertical ou contato direto com secreções contaminadas durante a passagem do feto pelo canal (Fernandez; Duque; Diaz, 2010).
Enquanto a sepse neonatal tardia é conceituada quando as manifestações clínicas se apresentam após as primeiras 48 horas de vida (Brasil, 2014c) ou após 72 horas, segundo a Academia Americana de Pediatria (AAP, 2018). Geralmente está associada ao ambiente hospitalar, podendo em alguns casos também ser de origem materna, e os principais fatores relacionados são prematuridade, recém-nascido muito abaixo do peso, prolongamento da internação hospitalar, falta de estrutura, intubação e dispositivos invasivos. (Procianoy, 2020; Silveira, 2020).
Assim, alguns sintomas foram considerados sugestivos de infecção, sendo semelhantes tanto na sepse neonatal precoce quanto na sepse neonatal tardia: febre, esplenomegalia, hipotermia, icterícia, vômitos, sangramento digestivo, convulsões, taquicardia, bradicardia, letargia, entre outros. E, por se tratar de uma infecção bacteriana que ocorre durante o período neonatal, os sinais e sintomas podem ser múltiplos e inespecíficos, além de se apresentarem de forma assintomática (Fiorentino, 2021).
Portanto, exige total atenção da equipe médica para obter-se um diagnóstico precoce, realizado através de exames laboratoriais que analisam as alterações hematológicas que surgirem, para iniciar o tratamento adequado, visto que a sepse neonatal possui a maior taxa de mortalidade (KIM F, 2020; Karabulut; Arcagok, 2019).
4.2 Exames complementares no diagnóstico da sepse bacteriana neonatal
Em decorrência dos sinais e sintomas serem muitas vezes inespecíficos e comuns em outras manifestações clínicas, torna-se difícil encontrar o diagnóstico da sepse bacteriana. A análise é baseada no conjunto de sintomas, presença de fatores de riscos neonatais e maternos e exames laboratoriais (Brasil, 2014b).
Segundo Silveira (2012) e Procianoy (2012), os principais testes laboratoriais realizados para investigação da patologia são: hemograma, velocidade de hemossedimentação (VHS), proteína C reativa (PCR), cultura de qualquer líquido ou secreção para isolamento do microrganismo, citocinas e procalcitonina. Além disso, a hemocultura e o líquido cefalorraquidiano devem ser coletados em todos os casos que houver suspeita de sepse, visto que são considerados padrão-ouro na definição da patologia (Procianoy, 2020; Silveira, 2020).
O tempo de crescimento do microrganismo em meio de cultura demora cerca de 48 a 72 horas e na maioria dos casos pode não haver crescimento, no entanto, não exclui o diagnóstico de sepse, visto que o resultado positivo da hemocultura ocorre em um total de 50% dos casos (Mcgovern M, et al., 2020; Fleischmann C, et al., 2018). Sendo assim, outros exames são utilizados para auxiliar no diagnóstico precoce, principalmente o hemograma e o PCR (Khan F, 2019).
4.2.1. Hemograma
A interpretação das alterações hematológicas presentes no exame de hemograma é considerada mais difícil na fase precoce da sepse neonatal, pois seus valores estão em constante oscilação nas primeiras horas de vida do neonato. Por esse motivo, é recomendado que faça as medições em série durante as primeiras 24 a 48 horas de vida (Shane; Sanchez; Stoll, 2017; Silveira; Procianoy, 2012).
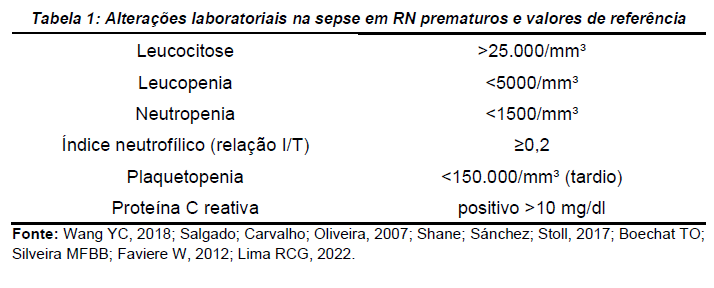
Os principais parâmetros clínicos avaliados em um quadro de sepse são contagem global de leucócitos, desvio à esquerda e presença de células imaturas (Nolasca E., 2019). Em neonatos sépticos, é comum uma leucocitose (superior a 25.000/mm³) seguida de neutrofilia, que pode ser devido ao aumento da liberação pela medula óssea ou aumento da produção de neutrófilos, porém possui baixa sensibilidade para o diagnóstico. Tal aumento resulta na grande quantidade de neutrófilos imaturos circulantes no sangue periférico, caracterizando o desvio à esquerda (Wang YC, 2018).
A neutropenia (inferior a 1.500 mm³), no entanto, tem maior valor diagnóstico e pode surgir de um esgotamento de progenitores da medula comprometendo a maturação celular, apresenta um valor preditivo negativo de 96 a 99% e a presença de granulações tóxicas nos neutrófilos podem ser consideráveis no diagnóstico da sepse (Salgado; Carvalho; Oliveira, 2007). Além disso, a relação dos neutrófilos imaturos e neutrófilos totais (relação I/T) tem alto valor para exclusão do diagnóstico, pois é considerado valor preditivo para sepse quando seu índice for igual ou superior a ,2 (I/T ≥ ,2), (Shane; Sánchez; Stoll, 2017).
Com relação as plaquetas, no início de um quadro de sepse elas permanecem em seus valores normais, porém com a progressão da doença ocorre uma disfunção da medula e diminuição da produção de trombopoetina, ocasionando a um quadro de trombocitopenia (plaqueta < 150.000/mm³), comum na sepse tardia. Devido ao seu papel fundamental na hemostasia e como marcador de coagulação intravascular disseminada, a diminuição significativa na contagem plaquetária pode estar associada ao aumento significativo de mortalidade (Boechat TO; Silveira MFBB; Faviere W, 2012).
Segundo Nolasca E. (2019), algumas alterações na série vermelha também são observadas em um quadro de sepse, confirmadas principalmente através da leitura de lâmina, devido a algumas bactérias se aproveitarem do ferro da hemoglobina para seu crescimento, podendo causar secundariamente a anemia. As principais alterações morfológicas encontradas na análise microscópica são hemácias hipocrômicas (++), apresentando anisocitose acentuada com microcitose (++), representadas no aparelho automatizado pela redução do VCM (volume corpuscular médio) e HCM (hemoglobina corpuscular médio) e aumento do RDW (amplitude de distribuição dos eritrócitos) e presença de esquizócitos (eritrócitos fragmentados, com morfologia irregular) (Nolasca E; Cesar JJ, 2019).
4.2.2. Proteína C reativa (PCR)
A PCR é uma importante proteína plasmática sintetizada no fígado, que se eleva em um período de 6 a 8 horas após um estímulo inflamatório ou lesão tecidual, com meia vida de aproximadamente 19 horas e pico de 24 a 48 horas, diminuindo à medida que o processo inflamatório se resolva. Dentre as proteínas da fase aguda, é a mais usada para o diagnóstico de sepse neonatal. (Cianciarullo et al, 2008).
Nos neonatos, a infecção é a maior causa de inflamação, sendo um marcador útil quando há elevação da proteína. Inicialmente, a sensibilidade apresenta-se entre 30-80% e o valor preditivo negativo entre 70-99%, porém, com a evolução da inflamação a sensibilidade aumenta em até 90%, sendo considerado um método adequado para diagnóstico da sepse neonatal tardia. No teste de aglutinação em látex, o resultado é considerado positivo acima de 10 mg/dl e deve ser avaliado de forma seriada em intervalo de 12 a 24 horas para acompanhamento da evolução do recém-nascido. Caso as medidas do PCR permanecerem normais, é descartado o diagnóstico de sepse neonatal (Lima RCG, 2022).
4.3 Impacto terapêutico hematológico em neonatos com sepse
Analisar o efeito das intervenções médicas nas alterações hematológicas em recém-nascidos sépticos requer a compreensão de como o medicamento utilizado afeta os parâmetros hematológicos desses pacientes. Os neonatos com sepse apresentam com notória frequência leucocitose ou leucopenia, sendo estas, duas condições que refletem a resposta imune à infecção (Carvalho, 2016).
As intervenções terapêuticas combinadas descritas na literatura envolvem algumas linhas de tratamento que incluem desde o uso imediato de antibióticos, suporte hemodinâmico com fluidos e vasopressores e a administração de transfusões de hemocomponentes, sendo esses mecanismos de fundamental importância para a estabilização dos parâmetros hematológicos (Wynn et al., 2014).
Os antibióticos devem ser a primeira linha de tratamento na sepse neonatal e devem ser administrados imediatamente para combater o avanço da infecção bacteriana. Estudos mostram que a intervenção precoce com antibióticos de amplo espectro pode estabilizar a contagem de leucócitos além de reduzir a gravidade das alterações hematológicas (Schlapbach et al., 2015). A trombocitopenia é outra condição muito comum em neonatos sépticos, isso ocorre devido ao processo de ativação da coagulação intravascular disseminada (CID), situação que pode ser reversível à medida que a atividade antimicrobiana controla a infecção e reduz a resposta inflamatória sistêmica (Rosa & Silva, 2017).
Segundo os estudos contidos na literatura, o tratamento com suporte hemodinâmico de fluidos e vasopressores também é uma abordagem essencial no manejo da sepse neonatal, especialmente em situações em que o recém-nascido desenvolve choque séptico. A administração adequada de fluidos é o primeiro passo para a realização do suporte hemodinâmico e que tem por objetivo promover a restauração do volume intravascular e melhorar a perfusão tecidual, que consequentemente pode ajudar a estabilizar os parâmetros hematológicos alterados. Como segunda linha de tratamento ainda de suporte hemodinâmico está a administração de vasopressores como a dopamina ou a norepinefrina, muito utilizados para aumentar a pressão arterial e garantir o suprimento sanguíneo adequado para órgãos vitais. Todo esse suporte hemodinâmico ajuda a evitar a progressão para uma falência orgânica múltipla, complicação grave da sepse que pode acentuar ainda mais os parâmetros hematológicos, como a trombocitopenia e a coagulação intravascular disseminada (Goldstein, Giroir & Randolph, 2005).
Seguindo ainda com as intervenções terapêuticas, há a transfusão de hemocomponentes como a terceira linha de tratamento e combate a evolução de quadros sépticos neonatais. A administração de transfusão de hemocomponentes é essencial para casos de septicemia neonatal agravada por anemias, trombocitopenia e/ou coagulopatias, visto que a sepse pode levar à supressão da medula óssea resultando no aumento da destruição das células sanguíneas (Rosa & Silva, 2017).
Além de corrigir as contagens hematológicas, a transfusão de hemocomponentes pode ainda resultar na melhora da resposta inflamatória sistêmica, no entanto, a aplicação de transfusões deve ser monitorada de forma cuidadosa afim de evitar possíveis complicações, como por exemplo a sobrecarga de volume ou de reações transfusionais. Posterior a isso, a resposta terapêutica é geralmente confirmada pela normalização dos parâmetros hematológicos, incluindo o aumento dos níveis de hemoglobina e plaquetas, além de uma melhora global na oxigenação e perfusão tecidual, o que consequentemente reflete a eficácia da intervenção na modulação das complicações hematológicas associadas à sepse (Weber et al., 2008). Segundo Pirisi et al., (2024) e Lopez et al., (2024) em estudos recentes foram confirmados que essas mudanças refletem diretamente a resposta terapêutica e a modulação das complicações hematológicas associadas à condição.
Em casos de recém-nascidos prematuros sépticos que apresentam quadros de leucopenia, situação que pode dificultar o correto diagnóstico, faz-se necessária a avaliação de parâmetros hematológicos como a relação neutrófilo/linfócito (RNL) por ser um biomarcador inflamatório e a verificação da presença de trombocitopenia, são dois índices cruciais para que seja feita a detecção precoce e o tratamento mais eficaz para sepse. Em estudos publicados recentemente foi enfatizado a importância desses índices na detecção precoce da sepse neonatal e no planejamento de intervenções terapêuticas (Hornik et al., 2012; Vaschetto et al., 2024).
Os estudos contidos na literatura destacam a importância do uso de diferentes linhas de tratamentos que reduzem as complicações hematológicas e promovem a melhora da taxa de sobrevivência dos neonatos com sepse. A abordagem terapêutica de prematuros com sepse bacteriana envolve a avaliação constante de parâmetros hematológicos, como leucopenia, trombocitopenia e anemia, que são fundamentais para o diagnóstico precoce e o manejo adequado da infecção (Polin, R. A., 2012).
4.4 Alterações hematológicas e desfechos clínicos em neonatos sépticos
Investigar a relação entre a gravidade das alterações hematológicas com os desfechos clínicos é de fundamental importância para compreender como diversas condições clínicas podem impactar a evolução dos pacientes. Condições como leucopenia, trombocitopenia e anemia são frequentemente observadas em neonatos com sepse e as mesmas são associadas aos piores prognósticos. A presença de leucopenia em recém-nascidos com sepse indica a presença de infecção grave e é frequentemente associada a um maior risco de morte, particularmente em infecções de início precoce (Camacho-Gonzalez et al., 2013).
A neutropenia, um subtipo de leucopenia, em prematuros com sepse, está fortemente correlacionada com um prognóstico adverso, incluindo um maior incidência de falência orgânica múltipla e mortalidade (Maheshwari et al., 2014). Sendo a neutropenia um marcador de importância na gravidade da sepse neonatal, além de outras formas de imunossupressão associadas à sepse podem aumentar o risco de infecções secundárias nos neonatos, o que prolonga a duração da sepse e complica o manejo clínico, em casos em que há presença severa, associa-se ao risco aumentado de mortalidade e morbidade (Cantey & Baird, 2017).
Segundo Del Vecchio e Polin (2012) a trombocitopenia em neonatos sépticos é uma alteração que está fortemente associada a um aumento significativo no risco de hemorragias. Destacam também que a trombocitopenia é um marcador de sepse grave e relaciona-se com um risco elevado de hemorragias intraventriculares, podendo ocasionar danos neurológicos de forma permanente. Neonatos prematuros com trombocitopenia relacionada à sepse apresentam uma taxa de mortalidade significativamente maior em comparação com aqueles sem essa complicação, destacando a importância do diagnóstico precoce e do manejo adequado (Roberts et al., 2012; Baer et al., 2019).
A trombocitopenia pode desencadear a coagulação intravascular disseminada (CID), complicação comum em recém-nascidos sépticos, o que pode levar a um estado de hipocoagulabilidade que pode resultar tanto em hemorragias quanto em tromboses, a CID associada à trombocitopenia é um dos fatores que mais contribuem para a morbimortalidade em neonatos com sepse (Manzoni, 2012). Segundo Pal et al., (2023) em recentes estudos publicados é possível entender que em neonatos sépticos, a trombocitopenia frequentemente precede a CID, complicação que contribui significativamente para eventos hemorrágicos e trombóticos, exacerbando a gravidade da sepse neonatal.
A anemia em recém-nascidos sépticos é uma complicação frequente, muitas vezes exacerbada pela hemólise e perda sanguínea durante procedimentos diagnósticos e terapêuticos. Segundo Strauss (2010) e Kumar (2022) os neonatos prematuros com sepse, muitas vezes exacerbada e com anemia severa têm a maior probabilidade de necessitar de transfusões sanguíneas, fato que está diretamente associado a um risco aumentado de complicações como infecções secundárias e sobrecarga cardíaca.
A presença de anemia grave em recém-nascidos prematuros que desenvolvem a sepse bacteriana está amplamente associada ao aumento da mortalidade. Um estudo contido na literatura realizado por Mukhopadhyay e Puopolo (2017) mostra evidências de que neonatos com anemia e sepse têm um risco significativamente maior de morte, principalmente devido ao comprometimento da função orgânica causada pela hipoxemia. Esse déficit de oxigenação (hipóxia) associada à anemia pode contribuir para o desenvolvimento de lesões isquêmicas e disfunção múltipla dos órgãos (Widness, 2016).
Há também outros indicadores hematológicos que podem indicar a presença de sepse bacteriana, bem como avaliar o prognóstico individualizado, é o caso de testes como Tempo de Atividade da Protrombina e Tempo de Tromboplastina Parcial Ativada, TAP e TTPA, respectivamente. Os exames TAP e TTPA são indicativos de coagulopatias, frequentemente observadas em neonatos sépticos graves e associadas ao alto risco de mortalidade (Blane, 2016).
As alterações hematológicas, têm sido identificadas como indicadores críticos da gravidade da sepse em neonatos. Estes marcadores refletem além da resposta inflamatória, o aumento dos índices de mortalidade e morbidade. Diante de todos esses cenários, nota-se que os desfechos clínicos em neonatos com sepse bacteriana podem ser gravemente influenciados pelos diferentes tipos de alterações hematológicas, que servem tanto como marcadores de gravidade quanto como preditores de prognóstico clínico. Estas alterações podem afetar diretamente os índices mortalidade, morbidade como também a qualidade de vida dos sobreviventes (Ng & Lam, 2010; Zhang, 2023).
A presença de alterações como leucopenia, neutropenia e trombocitopenia, está fortemente associada ao aumento da mortalidade em neonatos sépticos. Neonatos que apresentam neutropenia severa têm um risco aumentado de evoluir para óbito. Isso ocorre porque a baixa contagem de neutrófilos reduz a capacidade do organismo de combater infecções, levando à progressão da sepse e ao comprometimento de múltiplos órgãos (Cantey & Baird, 2017; Oliveira et al., 2008).
Seguindo esse contexto, o desenvolvimento de sepse grave pode levar à disfunção múltipla dos órgãos (DMO), exacerbada por alterações hematológicas como coagulopatia e trombocitopenia. A DMO está associada a uma alta taxa de mortalidade e, nos casos de sobreviventes, a um aumento no risco de sequelas a longo prazo, incluindo comprometimento neurológico e atraso no desenvolvimento (Manucha et al., 2002; Oliveira et al., 2008).
A trombocitopenia é uma complicação comum em neonatos sépticos e pode resultar em hemorragias graves, incluindo hemorragias intracranianas, que são particularmente devastadoras e associadas a alta mortalidade e morbidade neurológica. Além disso, a coagulopatia, frequentemente presente em casos graves de sepse, agrava ainda mais o risco de sangramento e dificulta o manejo clínico (Greenough et al., 2008; Blane, 2016).
Segundo Wong et al. (2015), complicações hemorrágicas secundarias à trombocitopenia podem ser uma causa importante em casos de sequelas neurológicas em recém-nascidos sépticos. Essas sequelas podem incluir paralisia cerebral, déficits cognitivos e atraso no desenvolvimento, afetando significativamente a qualidade de vida dos sobreviventes.

5. CONCLUSÃO
Diante do que foi exposto neste estudo, verificou-se que a sepse neonatal bacteriana permanece sendo uma condição clínica grave que afeta principalmente os recém-nascidos prematuros. Fatores como o peso abaixo do normal ou tempo de internação prolongada em UTINs favorecem para o aparecimento dessa infecção, considerada a maior causa de morbidade e mortalidade infantil precoce no mundo.
De acordo com estudos contidos na literatura, foi possível caracterizar a patologia pela presença de uma infecção suspeita ou confirmada, resposta desregulada e exacerbada do hospedeiro e disfunção orgânica frente à infecção, considerados os principais fatores mais frequentes em neonatos nos seus primeiros 28 dias de vida. Por esse motivo, a infecção hospitalar é classificada em duas formas, sendo estas, sepse neonatal precoce e sepse neonatal tardia, diferenciadas pelo tempo em que as manifestações clínicas começam a surgir e pelos fatores dominantes presentes em cada situação.
Com relação ao diagnóstico laboratorial, os principais exames abordados neste estudo foram o hemograma e a proteína C reativa. Foi confirmado que estes exames fazem parte do conjunto de testes realizados para a confirmação da patologia, visto que são mais acessíveis e que garantem resultados mais rápidos, contribuindo para um diagnóstico precoce da sepse bacteriana. No hemograma, os principais parâmetros hematológicos que sofrem alterações estão presentes na série branca e plaquetária, enquanto a PCR, se altera conforme a evolução da inflamação causada pela infecção.
O tratamento ainda é considerado um grande desafio devido a problemática de determinar um diagnóstico preciso, por isso, conclui-se que a análise das alterações laboratoriais em recém-nascidos prematuros com septicemia bacteriana reforça a importância de um diagnóstico precoce e preciso. Exames como hemocultura, hemograma e marcadores inflamatórios mostraram-se essenciais para a detecção da infecção, possibilitando uma abordagem terapêutica mais direcionada e, consequentemente, a melhora dos desfechos clínicos.
Portanto, diante do que foi em abordado em relação entre a gravidade das alterações hematológicas e os desfechos clínicos, conclui-se que a identificação precoce, associada a um tratamento mais sensível e específico, bem como um monitoramento contínuo, são fundamentais para reduzir taxas de morbidade e mortalidade neonatal por septicemia. Além disso, destaca-se a necessidade de protocolos mais rigorosos e da constante atualização dos profissionais da saúde em relação ao tratamento, visando a otimização da resposta terapêutica e da melhora dos desfechos clínicos.
O desfecho deste estudo sobre as alterações no diagnóstico laboratorial relacionadas à septicemia bacteriana em recém-nascidos prematuros mostrou que as descobertas reforçam a importância de haver uma abordagem mais criteriosa no manejo de tratamento e da constante atualização dos protocolos de diagnóstico para que seja possível otimizar os cuidados neonatais. Assim espera-se que a aplicação prática dos resultados obtidos possa contribuir para a realização de novos estudos, bem como futuramente favorecer o desenvolvimento de novos mecanismos para reduzir a mortalidade e morbidade associadas à septicemia bacteriana nessa população vulnerável.
REFERÊNCIAS
BAER, V. L., Lambert, D. K., Henry, E., Christensen, R. D. (2019). Severe Thrombocytopenia in the NICU. Neonatology, 115(1), 36-42.
BLANE, B. Hemostatic balance in neonates: the influence of developmental hemostasis on the interpretation of clinical assays. Journal of Thrombosis and Haemostasis, v. 14, n. 6, p. 1125-1130, 2016.
CANTEY, J. B.; BAIRD, S. D. Neutropenia in neonatal sepsis: Challenges and controversies. Pediatric Drugs, v. 19, n. 5, p. 375-381, 2017.
CARVALHO, M. L., et al. (2016). Sepse neonatal: avanços na compreensão da patogênese e terapias emergentes. Jornal Brasileiro de Patologia e Medicina Laboratorial, 52(4), 263-270.
CIANCIARULLO, Marco Antonio et al. Novos x antigos marcadores de infecção no diagnóstico de sepse neonatal: visão crítica. Pediatria, v. 30, n. 2, p. 107-17, 2008.
DA SILVA, EDILAINE NOLASCA; CESAR, JORGINO JULIO. Alterações hematológicas relacionadas à sepse em pacientes internados em unidade de tratamento intensivo. Brazilian Journal of Surgery & Clinical Research, v. 26, n. 1, 2019.
DE CÁSSIA SILVEIRA, Rita; Procianoy, Renato S. Uma revisão atual sobre sepse neonatal. Boletim Científico de Pediatria-Vol., v. 1, n. 1, 2012.
FIORENTINO, Analícia Neves et al. Os desafios no diagnóstico e manejo da sepse neonatal: uma revisão narrativa. Revista Eletrônica Acervo Saúde, v. 13, n. 11, p. e9223-e9223, 2021.
GOLDSTEIN, B., Giroir, B., & Randolph, A. (2005). International pediatric sepsis consensus conference: definitions for sepsis and organ dysfunction in pediatrics. Pediatric Critical Care Medicine, 6(1), 2-8.
HORNIK, Christoph P. et al. Early and late onset sepsis in very-low-birth-weight infants from a large group of neonatal intensive care units. Early human development, v. 88, p. S69-S74, 2012.
LIMA, Raquel Cristina Gomes. Sepse neonatal precoce tardia em prematuros de Unidades de Terapia Intensiva Neonatal no Sudoeste Baiano. 2022. Tese de Doutorado.
MAHESHWARI, A., Carlo, W. A., & Thomas, R. L. (2014). Early-onset neonatal sepsis: The need for evidence-based algorithms. Journal of Perinatology, 34(4), 312-318.
MAKKAR, M., Gupta, C., Pathak, R., Garg, S., & Mahajan, N. C. (2013). Performance evaluation of hematologic scoring system in early diagnosis of neonatal sepsis. Journal of Clinical Neonatology, 2(1), 25.
MANUCHA, V., et al. Utility of hematologic parameters and C-reative protein in the detection of neonatal sepsis. Journal of Pediatric Hematology/Oncology, v. 24, n.12, p. 797-802, 2002.
MUKHOPADYAY S, Puopolo KM. Risk of mortality for late preterm infants with neonatal sepsis. J Pediatr. 2017;190:16-22.
NG, P. C., & Lam, H. S. (2 1 ). Biomarkers in neonatology: The new “omics” of neonatal sepsis. Clinical Perinatology, 37(1), 95-112.
OLIVEIRA, C. F., et al. Survival after severe sepsis and septic shock in Brazilian children: a prospective surveillance study. Intensive Care Medicine, v. 34, n. 12, p. 1958-1966, 2008.
PAL, S., Kar. M., Biswas, R., & Sharma, A. (2023). Neonatal Sepsis and Associated Coagulopathies: Challenges and Management. Journal of Perinatology, 43(3), 289299.
PIRISI, M., Lopez, R. S., Dianzani, U., Vaschetto, R., & Rolla, R. (2024). The Role of New Morphological Parameters Provided by the BC 6800 Plus Analyzer in the Early Diagnosis of Sepsis. Diagnostics, 14(3), 340.
POLIN, Richard A., et al. “Management of neonates with suspected or proven earlyonset bacterial sepsis.” Pediatrics 129.5 (2012): 1006-1015.
ROBERTS, I., Stanworth, S., & Murray, N. A. (2012). Thrombocytopenia in the neonate. Blood Reviews, 26(4), 173-186.
ROSA, G. A., &Silva, L. P. (2017). Hematological changes in neonatal sepsis and their correlation with clinical outcome. Jornal de Pediatria, 93(6), 560-567.
SCHLAPBACH, L. J., et al. (2015). Outcome of early-onset neonatal sepsis over the last 50 years. Archives of Disease in Childhood – Fetal and Neonatal Edition, 100(3), F267-F273.
SHANE, A. L., Sánchez, P. J., & Stoll, B. J. (2017). Neonatal sepsis. The lancet, 390(10104), 1770-1780.
STRAUSS, R. G. (2010). Red blood cell transfusions in the neonatal period. Seminars in Perinatology, 34(4), 275-281.
WEBER, M. W., et al. (2008). Evaluation of blood transfusion practices in neonatal sepsis and their impact on hematological outcomes. Transfusion Medicine Reviews, 22(4), 295-302.
WIDNESS JA. Pathophysiology of anemia during the neonatal period, including anemia of prematurity. Neonatology. 2016;109(3):143-149.
WONG, H. R., et al. Anemia of inflamation. Pediatric Critical Care Medicine, v. 16, n. 7, p. S16-S21, 2015.
WYNN, Jeffrey L.; WONG, Hector R.; SHANLEY, Thomas P.; BIZZARRO, Matthew J.; SAIMAN, Lisa; POLIN, Richard A. Time for a neonatal -specific consensus definition for sepsis. Pediatric Critical Care Medicine, v. 15, n. 6, p. 523-528, 2014.
ZHANG, H., Chen, Y., & Wang, L. (2023). Hematological abnormalities and their implications in neonatal sepsis outcome: Insights from recent studies. Pediatric Research, 93(1), 45-55.
ZONTA, Franciele Nascimento Santos et al. Caracteristicas epidemiologicas e clínicas da sepse em um hospital público do Paraná. Revista de Epidemiologia e Controle de Infecção, v. 8, n. 3, p. 224-231, 2018.
