REGISTRO DOI: 10.5281/zenodo.10853406
Lucas Souza Cabral Silva;
Jecyane Muniz Cabral Silva;
Giovanna Mendanha Paulino;
Orientadora: Chimene Kuhn Nobre.
RESUMO
Introdução: A somatização é conceituada por vários autores como um desequilíbrio psíquico manifestado em forma de queixas corporais, como dores e desconforto em múltiplos sistemas orgânicos. A pressão, a cobrança e a expectativa que são atribuídas ao estudante do ensino superior, principalmente por familiares e professores, assim como a incapacidade de conciliar o estudo com o lazer, são fatores desencadeadores de somatização. Métodos: Neste estudo, foi aplicado uma leitura seletiva de pesquisas bibliográficas relacionadas a somatização, com os seguintes descritores: Somatização, Transtornos de Sintomas Somáticos (TSS); Psicopatologias em Estudantes. Para o desenvolvimento, foram utilizados artigos científicos disponíveis em bases de artigos online e bibliotecas virtuais, como PubMed, BVS e Medscape. Resultados: Os indivíduos com transtorno de somatização se tornam sintomáticos em média antes de 30 anos, e são mais propensos a desenvolver outros transtornos. Acomete especialmente mulheres em idade fértil, de 20 a 30 anos, com incidência aproximada de 0,2 a 2% para mulheres, e 0,2% para homens. Os somatizados em geral apresentam baixo nível socioeconômico e frequentemente o quadro está associado a ansiedade e depressão. Conclusão: Os sintomas da somatização são reais e não simulados, portanto, há necessidade de promover ampla discussão sobre a incidência de somatização na faculdade e apresentar dados concretos sobre o tema em estudantes do ensino superior; dessa forma, incentivar os acadêmicos somatizadores a procurarem ajuda.
Palavras-chaves: transtornos somatoformes; somatização; sintomas inexplicáveis.
ABSTRACT
Introduction: Somatization is conceptualized by several authors as a psychic imbalance manifested in the form of body complaints, such as pain and discomfort in multiple organic systems. The pressure, the charge and the expectation that are attributed to the higher education student, mainly by family members and teachers, as well as the inability to reconcile study with leisure, are factors that trigger somatization. Methods: In this study, a selective reading of literature related to somatization was applied, with the following descriptors: Somatization, Somatic Symptom Disorders (TSS); Psychopathologies in Students. For the development, scientific articles available in online article bases and virtual libraries such as PubMed, BVS and Medscape were used. Results: Individuals with somatization disorder become symptomatic on average before age 30, and are more likely to develop other disorders. It affects especially women of childbearing age, from 20 to 30 years, with an incidence of approximately 0.2 to 2% for women, and 0.2% for men. Somatized individuals generally have a low socioeconomic level and are often associated with anxiety and depression. Conclusion: The symptoms of somatization are real and not simulated, therefore, there is a need to promote broad discussion about the incidence of somatization in the faculty and present concrete data on the subject in higher education students; in this way, encourage somatization academics to seek help.
Keywords: somatoform disorders; somatization; unexplained symptoms.
Introdução
O estresse psicológico é um fator desencadeante da somatização, pois entende-se que sofrimentos emocionais podem causar sintomas físicos onde não há existência de uma doença orgânica. Esse estresse pode ser causado por diferentes fatores externos, como o ingresso de um acadêmico na faculdade, dificuldades sociais, ou podendo ser também por fatores internos, emoções negativas, conflitos emocionais (Dimsdale, 2020).
A somatização é uma patologia que afeta diretamente o rendimento acadêmico. Dessa forma, entender e estar atento sobre o tema, é importante pois estudos apontam que o estudante de medicina possui predisposição maior a adoecer devido fatores relacionados ao psicológico. Cerca de 15 a 25% dos alunos possuem algum transtorno psiquiátrico durante a graduação (Maleck, 2020).
O presente estudo tem como objetivo analisar a relação da somatização com o desempenho dos estudantes do ensino superior. A partir do ano de 2021, foram iniciadas pesquisas bibliográficas relativas ao tema da somatização e acadêmicos de medicina, com o intuito de haver aprofundamento no conhecimento, e dessa maneira promover reflexão ao estudante, identificando o quadro em si. O tema é relevante ao meio médico, que ao ler, possa se deparar com um paciente com sintomas de origem psicológica e realizar o diagnóstico e tratamento de forma eficaz (DSM IV, 2013).
É, portanto, intenção primária do artigo fomentar a compreensão da saúde mental e física, pois o tema é mal compreendido e a somatização está intrinsecamente ligada à relação entre mente e corpo. O estresse e a ansiedade por exemplo pode ser fator desencadeante de dores somáticas. Também é intenção aprimorar o conhecimento médico, já que os diagnósticos são pouco precisos e os tratamentos são pouco eficazes. E por fim, promover o autoconhecimento e o autocuidado.
Materiais e Métodos
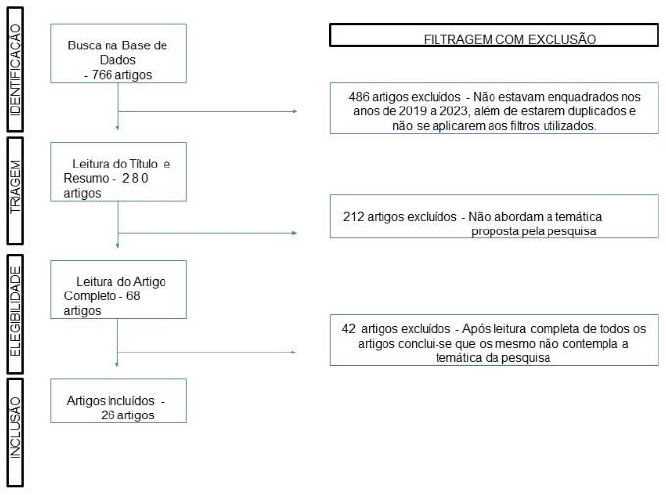
Neste estudo, foi aplicado uma leitura seletiva de pesquisas bibliográficas relacionadas a somatização, sendo triados com os seguintes descritores: Somatização, Transtornos de Sintomas Somáticos (TSS); Psicopatologias em Estudantes. Foram também utilizados os descritores supracitados de forma combinada: Somatização e Transtornos de Sintomas Somáticos (TSS); Somatização e Psicopatologias em Estudantes; Transtornos de Sintomas Somáticos (TSS) e Psicopatologias em Estudantes; em inglês: Somatization and Somatic Symptoms Disorders; Somatization and Psychopathology in Students; Somatic Symptoms Disorders (TSS) and Student Psychopathology. Os descritores foram selecionados a partir de DeCS – Descritores em Ciências da Saúde, do Centro Latino-Americano e do Caribe de Informação em Ciências da Saúde (BIREME). Foram selecionados então, nove trabalhos do ano de 2019 a 2023, não sendo descartados artigos relevantes de anos anteriores. Após selecionados, os artigos foram elencados em ordem de relevância no meio médico, priorizados os mais recentes, sendo escolhidos apenas editoriais no idioma inglês e português. Para o desenvolvimento da pesquisa, foram utilizados artigos científicos disponíveis em bases de artigos online e bibliotecas virtuais, como PubMed, Medscape e BVS.
Resultados e discussão
A somatização externaliza anomalias mentais como anomalias físicas. Dessa forma, se caracteriza por quadros de dor causadas de maneira inconsciente pelo próprio indivíduo. Há relatos de pacientes acometidos por somatização de quase 2 mil anos (Coelho, 2007).
Diante dos estudos e pesquisas realizadas, evidencia-se que a somatização reflete e impacta diretamente a vida dos indivíduos que a desenvolve. Os indivíduos com transtorno de somatização se tornam sintomáticos em média antes de 30 anos, e são mais propensos a desenvolver outros transtornos. Acomete especialmente mulheres em idade fértil, de 20 a 30 anos, com incidência aproximada de 0,2 a 2% para mulheres, e 0,2% para homens (Dimsdale, 2020).
Os somatizados em geral apresentam baixo nível socioeconômico e frequentemente o quadro está associado a ansiedade e depressão. Os fatores desencadeantes da somatização são de ordem psicológica. Estresse prolongado, privação do sono, separação da família, sobrecarga das atividades curriculares, além de fatores genéticos, contribuem para a desordem física e intelectual do acadêmico (Margis et al., 2003).
Nessas circunstâncias, o organismo entra em desequilíbrio e secreta mais adrenalina e demais hormônios, o que resulta em alterações cognitivas, fisiológicas e comportamentais. Tais alterações culminam no baixo desempenho social e acadêmico do estudante, que ainda é ou acaba de sair da adolescência (Papalia, 2002).
É comum o somatizador apresentar queixa de cefaleia, fadiga crônica, insônia, dores nas costas, nas articulações e extremidades, ansiedade, perda geral do interesse e quadro depressivo. Ao passo em que o estudante não tem consciência e controle sobre esse processo, muitos médicos também não estão preparados para identificar e tratar a somatização, pois a prática médica está voltada para a identificação de sintomas orgânicos (Clarke et al, 2003).
É importante contextualizar a somatização, com o aspecto teórico e histórico visto que é um tema não bem delimitado entre a clínica médica e a psiquiatria. Ao longo da história, o termo, os sinais e sintomas, foram cunhados por teóricos da psiquiatria e da psicologia. Então foi incorporado às literaturas e hoje respeitado no mundo todo. Portanto, a pesquisa bibliográfica se faz importante justamente para resgatar o assunto. É preciso utilizar deste conhecimento para auxiliar pessoas que ainda não foram diagnosticadas ou são ignorantes quanto ao assunto (Bernardo, 2021).
O médico psiquiatra austríaco Wilhelm Stekel, nascido em 18 de março de 1868 e falecido no dia 25 de junho de 1940, estudou medicina em Viena e defendeu sua tese de doutorado em 1893. Juntamente com Freud, foram responsáveis por fundar a primeira Sociedade Psicanalítica em 1910, o qual foi vice-presidente por um ano, no entanto, se opôs a Freud e desistiu da vicepresidência em 1911. Em Viena, Stekel criou o Instituto de Psicanálise Ativa e dirigiu várias revistas de psicoterapia, até que em 1938 deixou Viena e foi morar em Londres, onde escreveu cerca de cinquenta livros (Clark-Lowes, 2002).
Wilhelm Stekel criou o termo “somatização” em 1943, o qual foi introduzido ao terceiro Manual de Diagnóstico e Estatístico de Transtornos Mentais (DSM-3), substituindo o termo histeria, muito utilizado nos manuais clássicos de psiquiatria. O termo histeria pode ser entendido como um comportamento e não uma doença em si, visto que o paciente apresenta diversos sintomas para mitigar ou mesmo obter vantagens da qual o papel do doente lhe fornece, sendo de uma doença física ou psicológica. O termo foi desmembrado de acordo com a localização ou a origem dos sintomas (Klark, 2011).
Os sintomas de origem física ou sensitivo-motor passaram a ser classificados como somatoformes, inclui-se aqui a conversão e a somatização, já as manifestações de origem psicológicas passaram a ser classificadas como dissociativas. Quanto aos transtornos de sintomas somáticos, o Manual de Diagnóstico e Estatístico de Transtornos Mentais 5, traz o termo Transtorno Somatoforme, que atualmente é referido como Transtorno de Sintomas Somáticos, como transtorno de sintomas inespecíficos e inexplicáveis, que tem por característica as dores físicas acompanhadas por excesso de pensamento acerca dos sintomas da própria somatização, com mais de 6 meses de duração (DCM-5).
O Transtorno de Sintomas Somáticos (TSS), inicialmente abordado por Wilhelm Stekel, tem sido tema de maior relevância com o passar dos anos. Entretanto, ainda hoje é pouco compreendido. Nos centros de emergência, pacientes são tratados como doentes da saúde mental e em muitos casos ficam por anos sem o tratamento psicológico e psiquiátrico adequado (Bernardo, 2021).
Os sintomas físicos, como dor torácica, abdominal, encefálica, cardiovascular e articular, com ausência de diagnóstico ou tratamento, tem como consequência o excesso de preocupação quanto às possíveis causas e por consequência, a automedicação, disfunção sexual, social e emocional (Kroenke, 2003).
O profissional da saúde treinado para reconhecer queixas, não raro, após muitas visitas ao consultório do Atendimento Primário à Saúde ou níveis mais complexos de atenção à saúde, descreve os sintomas do paciente como distúrbio psiquiátrico. Por esse motivo, se torna importante o conhecimento dos sinais presentes no TSS, pois é um diagnóstico difícil. No aspecto epidemiológico, mulheres são mais acometidas. Principalmente, em idade fértil de 20 a 30 anos, com baixo nível socioeconômico (Ministério da Saúde, 2013).
O transtorno geralmente é associado a ansiedade e depressão. Se apresenta de forma leve, moderada, grave e persistente, dependendo da quantidade de sintomas e frequência de pensamentos relativos aos sinais. Na apresentação da forma leve, o paciente relata apenas um sintoma. Já na moderada, apresenta dois ou mais sintomas. A forma grave é apresentada como uma patologia que causa muito desconforto ao paciente, associado a fadiga e tontura, por exemplo (Macedo, 2021).
Por fim, o TSS persistente apresenta muitas queixas, duração de mais de seis meses e limita as relações interpessoais. Para classificar, é preciso fazer uso do DSM, além de um classificador chamado Somatic Sympton Scale- 8. O Transtornos de Sintomas Somáticos apresenta subclassificações, como por exemplo o transtorno conversivo, que é conhecido também como transtorno de sintomas neurológicos funcionais. São sintomas ou déficits neurológicos involuntários e inconscientes que afetam a função motora ou sensorial. Esse transtorno se faz mais presente em mulheres, em populações rurais ou até mesmo em pessoas com situação socioeconômica inferior, sendo iniciados na infância ou no início da vida adulta, podendo se manifestar também em qualquer idade decorrente de um estímulo estressante (Macêdo, 2021).
Dentre seus sinais e sintomas podemos citar tremores, consciência e equilíbrio prejudicados, fraqueza, paralisia de algum membro ou perda da sensibilidade dele, convulsões, não responsividade, cegueira, visão dupla, surdez, afonia, dificuldade de deglutição, retenção urinária. Depois de uma avaliação clínica, os tratamentos que podem auxiliar na melhora do paciente são aqueles que vão ajudar no controle do estresse ou dos fatores estressantes e controle sobre o corpo e a mente através da hipnose, psicoterapia, narcoanálise e em alguns casos, fisioterapia (Dimsdale, 2020).
Outra subclassificação é o Transtorno Doloroso. A clínica médica deve ter atenção especial na dor, pois se presume que os fatores psicológicos são fatores determinantes para o seu início e desenvolvimento. É possível confundir o transtorno doloroso com diversas patologias e inclusive desenvolver um quadro de hipocondria, que traz preocupação e medo de contrair uma doença grave, geralmente por diagnóstico equivocado (Ministério da Saúde, 2013).
Já o Transtorno Dismórfico Corporal, esse transtorno está relacionado a aparência, a um defeito inexistente ou a uma preocupação com alguma anomalia física mínima no corpo, que para o paciente é algo excessivamente ou acentuadamente aparente. Esse tipo de preocupação gera um prejuízo muito significativo na vida social e individual (DSM-V, 2014).
Consome grande parte do tempo ou da vida da pessoa em esforços para não se apresentar de forma inadequada, fazendo com que estejam o tempo todo verificando a aparência em locais que refletem sua imagem, aumentando a ansiedade e o sofrimento. Se isolar socialmente é rotineiro para pessoas que apresentam esse transtorno, o que acarreta aparecimento de várias outras doenças mentais. Sua frequência é igual em homens e mulheres (Kroenke, 2003).
Também há como classificar o transtorno como Transtorno de Somatização Sem Outra Especificação, que é uma nomenclatura utilizada para descrever transtornos com sintomas somatoformes que não entram nos critérios de nenhum dos outros Transtornos Somatoformes. Podendo ser exemplificado por queixas somáticas que não possuem explicação, sintomas hipocondríacos não-psicóticos e pseudociese (DSM-V, 2014).
Por fim, o Transtorno de Somatização, é um transtorno polissintomático. Tem seu início antes dos 30 anos e pode se fazer presente por um período muito grande. Apresenta sintomas gastrintestinais, sexuais e pseudoneurológicos associados à dor (Margis et al., 2003).
Os fatores clínicos devem ter duração de no mínimo 6 meses, o paciente deve ter um histórico de muitas queixas físicas antes dos 30 anos, que dura por muitos anos, desequilibrando diariamente sua vida, trazendo prejuízo à vida social e ainda estarem associados a pelo menos um dos seguintes sinais: O paciente tem pensamentos desproporcionais e persistentes sobre a gravidade dos sintomas, ansiedade persistente alta sobre a saúde ou sintomas ou tempo e energia excessivos gastos com os sintomas ou preocupações com a saúde. Ou seja, todos esses sinais afetam e perturbam a vida do indivíduo somático, e muitas vezes acabam levando o paciente a um quadro de depressão (Margis et al., 2003).
No início da investigação com o médico, deve-se realizar uma anamnese para entender bem os sintomas e realizar exames completos para apontar se é uma doença orgânica ou não. Para o diagnóstico do transtorno do sintoma somático, cada um dos seguintes critérios deve ter se apresentado e mesmo após a investigação de exames e laboratorial os sintomas não são explicados por condições médicas conhecidas e não são produzidos intencionalmente pelo paciente (Skinner, 2003).
O paciente deve ter quatro sintomas dolorosos, um histórico de dor relativo a pelo menos quatro locais ou funções diferentes, como por exemplo na cabeça, costas, articulações, abdome, nas extremidades, tórax, menstruação, reto, intercurso sexual ou micção. Ter dois sintomas gastrintestinais, pelo menos dois sintomas gastrintestinais que não seja de dor, como por exemplo náusea, inchaço, vômito, diarreia ou intolerância a diversos alimentos (Dimsdale, 2020).
Ter um sintoma sexual ou reprodutivo, como por exemplo indiferença sexual, disfunção erétil e ejaculatória, irregularidades menstruais, sangramento menstrual excessivo, vômitos durante toda a gravidez. Ter um sintoma psiconeurológico, pelo menos um sintoma ou déficit, sendo por exemplo prejuízo de coordenação ou equilíbrio, paralisia ou fraqueza localizada, dificuldade para engolir ou nó na garganta, afonia, retenção urinária, alucinações, perda da sensação de tato ou dor, diplopia, cegueira, surdez, convulsões, amnésia ou a perda da consciência (Philips, 2004).
O transtorno somatoforme é encontrado com repetição nos contextos médicos gerais, ao diagnosticar um paciente com transtorno somatoforme a primeira intervenção é a psicoterapia, os pacientes são também encaminhamos ao psiquiatra para o tratamento farmacológico dos transtornos mentais, como por exemplo a depressão, que pode muitas vezes ajudar na melhora dos sintomas. Os pacientes devem ter também apoio de um médico da atenção primária, que irá manejar todos os outros cuidados com sua saúde em geral, vendo-o com regularidade e assim irá protegê-lo de testes e procedimentos desnecessários (Neto, 2019).
Segundo o Instituto de Psiquiatria, em maio de 2012 foi reconhecido o seguinte tratamento: Estimulação Magnética Transcraniana (EMT), o qual estimula o cérebro com ondas magnéticos e ajuda a liberar neurotransmissores como a serotonina, dopamina, noradrenalina e glutamato. Estes são responsáveis por propagar os impulsos nervosos do cérebro e manter o bemestar emocional, portanto a Estimulação Magnético Transcraniana pode ajudar na melhora dos sintomas somáticos (IPAN, 2021),
É frequente casos em que os sintomas começam por volta dos 25 anos. Geralmente são queixas de dores. Os casos estão também associados ao estresse da vida adulta e falta de sabedoria para lidar com todas as situações novas e incertezas. Cada pessoa pode apresentar graus diferentes de dor e sintomas, mas é raro casos de longa duração (IPAN, 2021).
Há casos em que após algum transtorno médico como infarto agudo do miocárdio não fulminante, transplante de órgãos, tratamento oncológico bemsucedido e outras resoluções, o paciente continua apresentando sinais e sintomas. Por não ter correto discernimento dos sintomas, quando o médico tenta tranquilizar o somatizador, não raro é interpretado como se o doutor não tivesse conhecimento ou entendesse a situação, assim como não estivesse levando o paciente a sério. Esse fato, os levam a se automedicar e dessa maneira realmente prejudica sua saúde (Ministério da Saúde, 2013).
Os sintomas são aleatórios em diversas partes do corpo e pode variar até mesmo de cultura para cultura. É, portanto, importante estar inteirado da vida do paciente e nesse ponto a medicina da família é essencial. O paciente que não é corretamente atendido tende a se tornar agressivo e insatisfeito com os profissionais e com a vida (Bombana, 2006).
O transtorno de somatização é uma desordem de alta complexidade pela dificuldade de ser diagnosticada e, portanto, de difícil cura. Os pacientes são frequentadores assíduos dos atendimentos de saúde e sempre apresentam queixas que os levam a buscar as causas de seus sintomas pelo menos uma vez ao ano. A persistência dos pensamentos sobre patologia em conjunto com os sentimentos, dores físicas e má adaptação levam o somatizador a prejuízos na vida intelectual, social e íntima (Neto, 2022).
O que chama a atenção da medicina é que os sintomas são reais e não simulados ou inventados pelo paciente. E, portanto, o diagnóstico confia exclusivamente na história pregressa e por vezes com a confirmação de alguns membros da família. Para encontrar a melhor conduta, a boa relação entre médico e paciente é recomendável, já que a confiança entre ambos é o ponto chave, evitando muitos gastos para o Sistema Público de Saúde e para o paciente ou somente gastos para o paciente no caso de procurar atendimento no Sistema Privado de Saúde (Dimsdale, 2020).
Anteriormente, os termos transtorno de somatização, transtorno somatoforme, transtorno de dor somatoforme, assim como hipocondria eram classificados separadamente. Entretanto, agora são considerados como transtornos de sintomas somáticos, pois apresentam dores físicas (somáticas) (Macêdo, 2021).
Quando se fala em Transtorno de Somatização, a característica principal são as múltiplas queixas recorrentes que são clinicamente significativas. Para ser clinicamente significativa, uma queixa somática precisa estar causando ao paciente prejuízos relevantes em vários âmbitos da vida individual e social, resultando em uso de medicamentos e acompanhamento médico (DSM-V, 2014).
Existem alguns critérios que são usados como parâmetros para diagnóstico dessas queixas somáticas:
Critério A, 30 anos é a idade em que se deve iniciar as queixas somáticas que vão perdurar por muitos anos (DSM-V, 2014).
Critério B1, quatro lugares devem estar relacionados com o histórico da dor e as funções também devem ser diferentes. Critério B2, dois sintomas gastrintestinais devem estar presentes no histórico da dor. Critério B3, náuseas e inchaço abdominal são queixas frequentes nesses pacientes. Em muitos casos, exames de imagem e intervenções cirúrgicas desnecessárias são realizadas. Sendo necessário que ao menos um sintoma sexual ou reprodutivo se faça presente. Critério B4, tremores, consciência e equilíbrio prejudicados, fraqueza, paralisia de algum membro ou perda da sensibilidade dele, convulsões, não responsividade, cegueira, visão dupla, surdez, afonia, dificuldade de deglutição, retenção urinária são alguns dos sintomas que precisam estar presentes sugerindo algum dano neurológico. Em relação ao sexo, homens vão apresentar disfunção erétil e ejaculatória e mulheres, menorragia, menstruação irregular ou até vômitos ao longo da gestação (DSMV, 2014).
Critério C, uma condição médica geral ou uso de alguma substância não conseguem explicar diversas queixas. Os casos que acontecem nessas condições vão exceder as queixas e o dano individual e social vão ser maiores do que se espera (DSM-V, 2014).
Critério D, os pacientes com esses sintomas não estão inventando ou criando, eles realmente sentem essas dores inexplicáveis. Através do exame físico é totalmente possível fazer o diagnóstico de tais queixas subjetivas. Alguns pacientes podem ter diagnósticos diferenciais, como, síndrome do cólon irritável (DSM-V, 2014).
Transtornos da Personalidade, Transtorno Depressivo Maior, Transtorno de Pânico e Transtornos Relacionados a Substâncias, Transtornos da Personalidade Histriônica, Borderline e Antissocial são os Transtornos da Personalidade estão diretamente e totalmente associados com o Transtorno de
Somatização. Essa relação entre os transtornos se dá pela submissão a vários procedimentos, exames, diagnósticos diferenciais, combinações inadequadas de tratamentos e pelo uso de diferentes medicamentos. Toda essa combinação de fatores traz prejuízos e agravamento do quadro (Araújo, 2014).
Com relação à cultura e gênero, há variabilidade de sintomas. Em países asiáticos, foi relatado desconforto nas mãos e pés, assim como sensação de presença de vermes e formigas na cabeça e pele das pessoas, também houve a preocupação da perda da fertilidade masculina (Bombana, 2006).
Na América do Norte, o índice de acometimento é maior para mulheres. Estudos mostram que a prevalência varia de 0,2 a 2% para pessoas do sexo feminino e 0,2% em pessoas do sexo masculino. Mas, há muitos fatores que podem alterar os resultados, como o entrevistador não ser médico e não ter base suficiente para fazer o diagnóstico; as respostas variarem de acordo com as características da região e cultura dos entrevistados; e a metodologia empregada para fazer a avaliação (Araújo, 2014).
Outro ponto importante, é que a somatização tem maior incidência em parentes de primeiro grau do sexo feminino, de 10 a 20%. Esses indivíduos têm maior risco de desenvolver outros transtornos, assim como, outros transtornos apresentam probabilidade de levar ao Transtorno de Somatização (Araújo, 2014).
A saúde é considerada como um bem público global: que não deve ser excludente e deve estar disponível para beneficiar a todos. A saúde global tem foco na saúde pública e saúde internacional, age além das fronteiras nacionais, aponta a construção de estratégias unido a coletividade, a interdisciplinaridade e ações de promoção, prevenção e recuperação da saúde humana (Macêdo, 2021).
É possível relacionar os aspectos da saúde global ao modelo biopsicossocial, pois é uma abordagem que alcança o indivíduo como um todo, e relaciona o físico, emocional, mental e social à saúde humana. Compreendendo a saúde global desta maneira, é possível entender que a maioria da doença leva a algum grau de somatização (Kickbush, 2013).
Considerações Finais
A somatização se caracteriza por apresentar três ou mais sintomas aleatórios em diferentes sistemas do organismo como, sistema gastrointestinal, cardiorrespiratório e neurológico. Tais sintomas, são clinicamente inexplicáveis, mas a existência de dor confere legitimidade às dores psíquicas. Em estudantes de medicina, o estímulo externo intenso ultrapassa as capacidades de resposta do organismo, alterando a homeostase. Para um melhor diagnóstico e tratamento, se faz importante promover a compreensão biopsicossocial do aluno, com a comunicação efetiva entre os psiquiatras, acadêmicos de medicina e outros profissionais de saúde. O transtorno de somatização é uma desordem de alta complexidade e, portanto, de difícil cura. A medicina ainda apresenta dificuldades para fechar diagnóstico, assim como os somatizadores em identificar o transtorno e buscar ajuda. E, portanto, o diagnóstico é fechado exclusivamente na história pregressa e por vezes com a confirmação de alguns membros da família. Esses indivíduos têm maior risco de desenvolver outros transtornos, assim como, outros transtornos apresentam probabilidade de levar ao Transtorno de Somatização.
Referências:
AMERICAN PSYCHIATRIC ASSOCIATION. Manual diagnóstico e estatístico de transtornos mentais. Tradução: Maria Inês Correa Nascimento et al. 5ª ed. Porto Alegre: Artmed, 2014. 206 p.
ARAÚJO, A. C; NETO, F. L. A nova classificação Americana para os Transtornos Mentais: o DSM-5. Rev. bras. ter. comport. cogn. São Paulo. v. 16, n. 1, p. 67– 82, abr. 2014.
BERNARDO, A. A ciência da somatização. Veja Saúde, 16 abr. 2021. Disponível em: https://saude.abril.com.br/mente-saudavel/a-ciencia-da-somatizacao/. Acesso em: 15 jun. 2022.
BOMBANA, J. A. Sintomas somáticos inexplicáveis clinicamente: um campo impreciso entre a psiquiatria e a clínica médica; DOI: https://doi.org/10.1590/S0047-20852006000400007; J Bras. Psiquiatr. Universidade Federal de São Paulo (UNIFESP), 55 (4): 308-312, 2006;
CLARKE, D. M. et al. An empirically derived taxonomy of common distress syndromes in the medically ill. J Psychosom Res. 54: 323-330, 2003.
COELHO, C. Controvérsias sobre a somatização. Rev. Psiq. Clín. 34 (6); 278284, 2007;
DIMSDALE, J. Transtorno de sintoma somático. Disponível em: https://www.msdmanuals.com/pt/profissional/transtornospsiqui%C3%A1tricos/sintoma-som%C3%A1tico-e-transtornosrelacionados/transtorno-de-sintoma-som%C3%A1tico. Acesso em: 7 jun. 2022.
DSM IV. Transtornos Somatoformes. Disponível em: https://www.psiquiatriageral.com.br/dsm4/somat.htm. Acesso em: 7 jun. 2022.
FERRAZ. Instituto de Psicologia, Universidade de São Paulo. A somatização no campo da psicopatologia não-neurótica; Rev. SBPH. vol.13 no.2 Rio de Janeiro dez. 2010;
IPAN. Estimulação magnética Transcraniana. Disponível em: https://www.ipan.med.br/estimulacao-magnetica-transcraniana/. Acesso em: 20 mai. 2022.
KROENKE K. Patients presenting with somatic complaints: epidemiology, psychiatric comorbidity and management. Int J Methods Psychiatr Res, 12: 3443, 2003.
LAZZARO, C. Somatização na prática médica. Arq. Ciênc. Saúde 2004 abr./jun.; 11(2): X-X.
MACÊDO, K. B. Corpo e sintoma no paciente somatizador: uma visão psicodinâmica. Ágora: Estudos em Teoria Psicanalítica, v. 24, n. 2, p. 1–11, maio 2021.
MALECK, M. “Construindo artigo científico no Curso de Medicina”. Rev. Saúde (Vassouras). Vassouras, ev. 2020. Disponível em: http://editora.universidadedevassouras.edu.br/index.php/PT/article/view/2176. Acesso em: 24 out. 2022.
MARGIS, R. et al. (2003). Relação entre estressores, estresse e ansiedade. Revista de Psiquiatria do Rio Grande do Sul, 25 (1), 65-74.
MINISTÉRIO DA SAÚDE, Cadernos de Atenção Básica: Saúde Mental. 34ª edição. Brasília DF, 2013. Editora Ms, 2013.
MSD MANUALS – Transtornos psiquiátricos sintoma somático e transtornos relacionados fatores psicológicos que afetam outras condições médicas. Disponível em: https://www.msdmanuals.com/pt/profissional/transtornos-psiquiátricos/sintomasomático-e-transtornos-relacionados/fatores-psicológicos-que-afetam-outrascondições-médicas. Acesso em: 20 mai. 2022.
NETO, L. et al. Transtorno de sintomas somáticos: histórico, aspectos clínicos e classificações contemporâneas. Diálogos Interdisciplinares em Psiquiatria e Saúde Mental, v. 1, n. 1, p. 53–59, 1 Jan 2021. Acesso em: 7 jun, 2022.
NETO, R. Transtornos Somatoformes. Disponível em: https://www.medicinanet.com.br/conteudos/revisoes/7716/transtornos_somatof ormes.htm. Acesso em: 15 jun. 2022.
PAPALIA, D. E.; OLDS, S. W. Desenvolvimento humano. Tradução: Daniel Bueno. 8. ed. Porto Alegre: Artmed. 2000.
PERUZZO, A. Estresse e Vestibular Como Desencadeadores de Somatizações em Adolescentes e Adultos Jovens. Psicol. Argum. 2008 dez. 26(55), 319-327;
PHILLIPS, K. A. – Psychosis in body dysmorphic disorder. J Psychiatr Res 38: 63-72, 2004
QUARTILHO, M. O Processo de Somatização. DOI: http://dx.doi.org/10.14195/978‑989‑26‑1149‑5;
SKINNER, B. F. Ciência e Comportamento Humano, 11 ed. São Paulo: Martins Fontes, 2003. (obra original publicada em 1953).
STEKEL, W. The Frigid Woman, Gallimard, p. 28. Paris: Gallimard, 1949.
TÓFOLI, L; ANDRADE, L; FORTES, S. Somatização na América Latina:uma revisão sobre a classificação de transtornos somatoformes, síndromes funcionais e sintomas sem explicação médica. Braz. J. Psychiatry, v. 33, p. s59–s69, [S.d.]. Acesso em: 7 jun. 2022.
