COGNITIVE, BEHAVIORAL CHANGES AND TREATMENT IN SCHIZOPHRENIA: LITERATURE REVIEW
REGISTRO DOI: 10.5281/zenodo.10841519
Caroline Silva Régis1
Prof. Dr. Gilmar dos Santos Nascimento2
RESUMO
Tema. A esquizofrenia não é uma “personalidade dividida” como muitas pessoas imaginam por causa de seu nome. A patologia é chamada de frenia (mente) esquizo (fragmentada ou dividida) porque faz com que suas vítimas sofram profundas deficiências em sua capacidade de pensar com clareza e sentir emoções normais Objetivo: Analisar as alterações cognitivas, e comportamentais da esquizofrenia e a importância do tratamento assertivo. Métodos: Trata-se de uma pesquisa de cunho bibliográfico do tipo revisão sistemática com abordagem qualitativa no período de 2000 a 2023. Os dados serão coletados utilizando os Descritores em Ciências da Saúde (DeCS/MeSH), onde serão empregados os seguintes descritores para seleção dos artigos científicos: Psiquiatria, transtorno de personalidade, esquizofrenia e sintomas cognitivos. Resultados: A esquizofrenia é um transtorno mental grave que afeta cerca de 0,2% a 2% da população, independentemente do nível sociocultural. Caracteriza-se por episódios de intensas distorções do pensamento e da percepção e pela inadequação e embotamento do afeto. Embora nenhum sintoma patognomônico seja identificado, há uma hierarquia de sintomas. Para fins de diagnóstico da esquizofrenia, deve haver a presença de pelo menos uma das síndromes: sintomas do grupo de classificação mais alta ou pelo menos dois dos sinais e sintomas do grupo de classificação mais baixa. Conclusão: Portanto a esquizofrenia é um distúrbio hereditário, apontando para a necessidade de obter uma avaliação precisa e assertiva por parte dos profissionais envolvidos no entendimento da patologia, diagnóstico e tratamento adequado, devido ao comprometimento que a patologia traz.
Palavras-Chave: Complexo Cognitivo; Esquizofrenia; Psicopatologia;
ABSTRACT
Theme. Schizophrenia is not a “split personality” as many people imagine because of its name. The pathology is called schizophrenia (mind) because it causes its victims to suffer profound deficiencies in their ability to think clearly and feel normal emotions. Objective: To analyze the cognitive and behavioral changes of schizophrenia and the importance of assertive treatment. Methods: This is a bibliographic research of a systematic review type with a qualitative approach from 2000 to 2023. Data will be collected using the Health Sciences Descriptors (DeCS/MeSH), where the following descriptors will be used for selection of scientific articles: Psychiatry, personality disorder, schizophrenia and cognitive symptoms. Results: Schizophrenia is a serious mental disorder that affects approximately 0.2% to 2% of the population, regardless of sociocultural level. It is characterized by episodes of intense distortions of thought and perception and by inadequacy and blunting of affect. Although no pathognomonic symptoms are identified, there is a hierarchy of symptoms. For the purpose of diagnosing schizophrenia, there must be the presence of at least one of the syndromes: symptoms from the highest classification group or at least two of the signs and symptoms from the lowest classification group. Conclusion: Therefore, schizophrenia is a hereditary disorder, pointing to the need to obtain an accurate and assertive assessment by professionals involved in understanding the pathology, diagnosis and appropriate treatment, due to the impairment that the pathology brings.
Keywords: Cognitive Complex; Schizophrenia; Psychopathology;
INTRODUÇÃO
A esquizofrenia não é uma “personalidade dividida” como muitas pessoas imaginam por causa de seu nome. A patologia é chamada de frenia (mente) esquizo (fragmentada ou dividida) porque faz com que suas vítimas sofram profundas deficiências em sua capacidade de pensar com clareza e sentir emoções normais. O indivíduo com Esquizofrenia pode apresentar um quadro de psicose, alucinações, delírios, pensamento e comportamento anormais, expressão reduzida de emoções, motivação reduzida, deterioração das funções mentais e problemas com o funcionamento das atividades diárias, incluindo trabalho, assuntos sociais, relacionamentos e autocuidado (TOURINHO, 2006).
Os sinais e sintomas primários da doença apresentam-se com mais frequência durante a adolescência ou início da idade adulta. Embora possa aparecer repentinamente, a condição mais comum inicia de forma insidiosa. Os pacientes podem apresentar sintomas prodrômicos inespecíficos, incluindo perda de energia, iniciativa e interesses, humor deprimido, isolamento, comportamento inadequado, negligência com a aparência e higiene pessoal, que podem levar várias semanas ou até meses antes que os sintomas característicos da doença apareçam. (BELLACK et al.,2001); (DSM-5, 2014).
Embora nenhum sintoma patológico tenha sido identificado, existem variações nos sintomas. Para diagnosticar esquizofrenia, pelo menos uma das síndromes: sintomas do grupo de classificação mais alta ou pelo menos dois dos sinais e sintomas do grupo de classificação mais baixa devem estar presentes. Esses sintomas apareceram em quase todos os estágios da doença. (ALVARENGA et al., 2008).
De acordo com Melo et al. (2003) no que se refere ao tratamento a medicação antipsicótica, atividades de reabilitação, apoio comunitário e psicoterapia são os três principais componentes para obter melhores resultados. Além de fornecer informações aos familiares sobre os sintomas e tratamento da esquizofrenia (psicoeducação familiar). O autor destaca ainda, que com relação a psicoterapia, a mesma não reduz os sintomas da esquizofrenia, no entanto, a psicoterapia pode ser útil na construção de um relacionamento colaborativo entre pessoas com esquizofrenia, seus familiares e o médico. Dessa forma, a pessoa pode entender e aprender como tratar a doença, tomar os medicamentos conforme prescrição médica e saber lidar com as situações estressantes que podem agravar a doença.
Portanto este trabalho é preciso, aponta a necessidade de uma avaliação precisa e decisiva, devido ao comprometimento da esquizofrenia, para encontrar o tratamento adequado ao paciente, pois esta doença pode se manifestar em diversos graus e estágios. A partir desse contexto, nossa questão norteadora é: quais alterações cognitivas e comportamentais caracterizam a esquizofrenia e qual o tratamento adequado? Por fim, a pesquisa tem como objetivo geral analisar as alterações cognitivas e comportamentais da esquizofrenia e a importância do tratamento assertivo.
2 MATERIAL E MÉTODO
Este estudo foi realizado por meio de revisão de literatura e coleta de dados epidemiológicos e fichas de notificação de casos de esquizofrenia. O estudo aborda a prevalência da esquizofrenia na região brasileira, que tem uma população estimada de 203.062.512. Possui 42 mil unidades médicas em seu território. (SCHEFFER et al., 2023)
2.1 População e Amostra
Serão utilizados dados epidemiológicos a partir de dados levantados no material selecionado, conforme fluxograma apresentado, através de revisão de literatura, eventualmente complementados por dados das fichas de notificação epidemiológica da Região Norte. O período da pesquisa será de 2010 a 2024.
Fluxograma de levantamento e análise de dados para pesquisa.
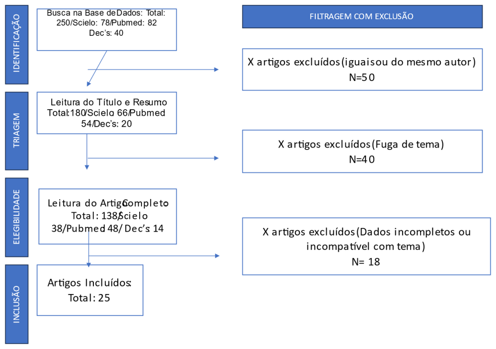
Fonte: Elaborado pela autora
3 RESULTADOS E DISCUSSÃO
A partir da pesquisa realizada e dos dados cuidadosamente coletados, emergem resultados que fornecem insights valiosos e contribuem significativamente para o entendimento do fenômeno em estudo. Os resultados obtidos revelam uma série de padrões e tendências que merecem ser destacados e analisados com atenção.
Além disso, os dados revelaram uma distribuição assimétrica dos resultados, com uma concentração significativa de observações em torno de determinados valores. Esse padrão sugere a presença de fatores ou condições que influenciam fortemente os resultados, destacando a complexidade e a multifacetada natureza do fenômeno em análise.
3.1 Generalidades Sobre a Esquizofrenia
A esquizofrenia é uma condição psiquiátrica com alterações crônicas, cujo início pode variar entre 15 e 20 anos de idade em homens e 20 a 25 anos de idade em mulheres. A ciência ainda não sabe a causa desta doença, pois acredita-se que existem fatores genéticos que podem contribuir para o desenvolvimento desta doença, mas este fator por si só não pode ser determinado. (HANSEN et al., 2015).
Para Oliveira (2015) a esquizofrenia está diretamente relacionada aos problemas ambientais e sociais daquele indivíduo, por isso é capaz de reduzir ou aumentar os padrões psicóticos.
A patologia pode ocorrer especialmente em pessoas que vivem em condições de vulnerabilidade física, mental, social ou financeira, de modo que a causa do quadro ou o seu desenvolvimento se deva a fatores agravantes da família e da sociedade. Como a causa exata da esquizofrenia ainda não foi determinada, não se pode afirmar que a família do paciente seja a principal causa do transtorno, portanto a intervenção psicológica afeta diretamente o relacionamento entre família, pacientes e profissionais. (SCAZUFCA, 2015).
Para Macedo et al. (2013) O conhecimento sobre a esquizofrenia é muito importante para diagnosticar e tratar com precisão os pacientes. A comunidade anormal ainda tem muitos preconceitos e até falta de compreensão sobre a gravidade da doença. Portanto é importante que o público tenha uma compreensão clara sobre a esquizofrenia, o bom senso ainda está cheio de preconceitos de pessoas que não conseguem explicar melhor o assunto, por isso é necessário encontrar buscar ajuda, divulgar, formas de esclarecer e ajudar essas pessoas a resolverem problemas sociais.
De acordo com Junior et al. (2015) a esquizofrenia ao longo de seu curso apresenta alterações cognitivas no paciente acometido, inclusive durante o período prodrômico. Para o autor as principais alterações cognitivas em pacientes com esquizofrenia é a perda de velocidade no processamento de informações básicas, dificuldade em manter a atenção focada em uma determinada situação por um período considerável, perda da capacidade de armazenar informações para uso imediato, problemas em gerar, armazenar e recuperação ou manipulação de imagens, dificuldades na resolução de novos problemas e compreensão de regras sociais.
3.2 Diagnóstico de Esquizofrenia
A esquizofrenia, quando diagnosticada, passa por um longo processo de adaptação do paciente e familiares, devido à nova etapa que terão que enfrentar. Com o tempo, constatou-se que o diagnóstico não é realizado por um exame específico, como uma ressonância magnética, mas pela anamnese de um especialista que atenderá o paciente e colherá as informações necessárias para entender sua situação e o que levou à consulta (LIEBERMAN, 2012). Na tabela 1 podemos verificar a classificação dos quadros clínicos de esquizofrenia.
Quadro 1: Classificação dos quadros clínicos de esquizofrenia
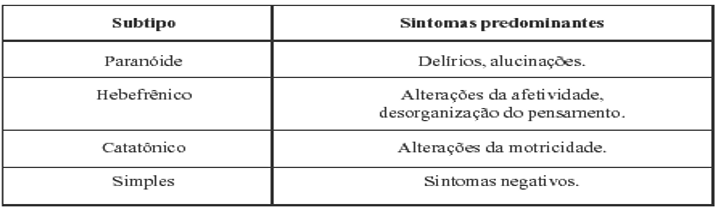
Fonte: http://pepsic.bvsalud.org/scielo.php?script=sci_arttext&pid=S1676- 73142002000100008
O diagnóstico de esquizofrenia inclui variedades de sinais e sintomas relacionados ao comprometimento do funcionamento acadêmico, social ou ocupacional. Portanto, os sintomas de humor devem ser levados em consideração, pois na maioria dos casos o afeto é inapropriado, como riso sem estimulação adequada, depressão, raiva ou ansiedade (DSM-5, 2014).
Para a análise do comportamento, a formulação de um diagnóstico envolve a compreensão dos comportamentos considerados inadequados, o que requer uma análise das contingências que os instalam e os mantêm. Nesse sentido, o uso de classificações categóricas é limitante porque a topografia do comportamento não é suficiente para entender sua função para um determinado indivíduo. A análise funcional do comportamento é essencial para o planejamento da intervenção clínica (NICOLINO et al., 2011).
Os sintomas persistentes da doença devem persistir durante pelo menos 6 meses, período durante o qual o paciente deve ter pelo menos 1 mês de sintomas activos (ou menos se tratado com sucesso) e problemas sociais ou ocupação persistente ocorrendo durante um período significativo. Essas questões não devem ser transferidas para outro estado. (DSM-5, 2014)
Neto (2015) reforça que geralmente esta avaliação é realizada por um especialista que analisa os sintomas do paciente, porém não existem exames laboratoriais que possam ser utilizados para diagnosticar a esquizofrenia. Na tabela 2 destacamos os grupos e sintomas dos portadores de esquizofrenia.
Quadro 2: Grupos e Sintomas aos portadores de esquizofrenia
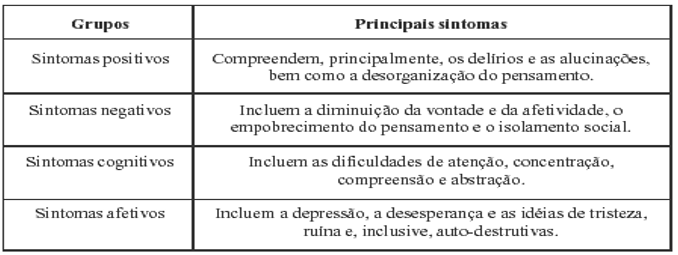
Fonte:http://pepsic.bvsalud.org/scielo.php?script=sci_arttext&pid=S1676-73142002000100008
3.3 Aspectos Comportamentais
Para Wilson et al. (2009) um princípio importante para a análise do comportamento que envolve mudanças no ambiente é o conceito de aprendizagem, que pode ocorrer por meio de ações de um organismo ou palavras. Esse conceito é complexo e inclui vários outros princípios, principalmente a ideia de que o comportamento tem uma função, não acontece aleatoriamente e deve ser estudado para explorar o que o determina, pois, entender o que é aprendizagem significa analisar como ocorre a mudança de comportamento.
O quadro de esquizofrenia pode ser preenchido por dois ou mais critérios. De sintomas, o que podem ser destacados são: delírios, alucinações ou fala desorganizada, se apresentar dentro de um período de trinta dias (DSM-5, 2014). Outros critérios referem-se a distúrbios nas áreas de funcionamento, a persistência de alguns sintomas continuamente por seis meses, o estabelecimento de um diagnóstico diferencial, a impossibilidade de que o distúrbio esteja associado a efeitos fisiológicos ou outras condições médicas (DSM-5, 2014).
Bellack et al. (2001) discorrem que o comportamento grosseiramente desorganizado ou catatônico se refere a um comportamento estúpido e infantil, excitação imprevisível, postura rígida, movimentos estereotipados, entre outros; os chamados sintomas negativos, como expressão diminuição do sofrimento emocional, avolia, alogia, anedonia e falta de sociabilidade são comuns e estão parcialmente associados à morbidade na esquizofrenia, especialmente os dois primeiros considerados mais pronunciados.
Atualmente, a esquizofrenia é definida pela Organização Mundial da Saúde (OMS) como um transtorno grave caracterizado por distorções do pensamento e da percepção, estados emocionais inapropriados, comportamento perturbado e presença de falsas crenças, que acomete pessoas no final da adolescência ou início da vida. Cujo o curso varia e pode facilitar a recuperação dos sintomas ou a transição para a cronicidade (OMS, 2001). Na figura 1 obtém-se os sinais e alterações comportamentais no quadro de esquizofrenia em desenvolvimento.
Figura 1: Sinais e comportamentos
Fonte:https://www.saude.ce.gov.br/2021/06/29/pacientes-com-esquizofrenia-recebem-tratamento-multidisciplinar-no-hsm/
3.4 Alterações Cognitivas na Esquizofrenia
Destacam-se as sete funções cognitivas mais afetadas na esquizofrenia: velocidade de processamento, atenção/alerta, memória de trabalho, aprendizagem verbal e memória, aprendizagem visual e memória, raciocínio/resolução de problemas e cognição social (TOURINHO et al., 2006).
- Velocidade de processamento: habilidade associada à velocidade de processamento cognitivo em tarefas simples (por exemplo: nomeação de cores);
- Atenção/alerta: a capacidade de manter a atenção focada em uma tarefa (foco no tempo) (por exemplo, assistir a um filme na TV);
- Memória de trabalho (memória de trabalho): capacidade de reter certa quantidade de informação para uso imediato (por exemplo: saber se uma sequência de letras apresentadas é igual a uma sequência anterior);
- Aprendizagem verbal e memória: capacidade de aprender informações verbalizadas e relembrá-las (memória imediata preservada e memória de longo prazo/reconhecimento prejudicado);
- Aprendizagem visual e memória: a capacidade de criar, armazenar e manipular imagens visuais (associadas a vários aspectos do processamento de imagens, como geração, transformação, armazenamento e recuperação);
- Raciocínio/resolução de problemas: capacidade de pensar em novas situações, minimamente dependente dos conhecimentos adquiridos (capacidade de resolver novos problemas, associar ideias, extrapolar e reorganizar informação);
- Cognição social: uma habilidade relacionada à capacidade de perceber e entender as regras sociais (a capacidade de estabelecer relações sociais).
Santos et al. (2003) informam que essas mudanças cognitivas correspondem às mudanças nas camadas I e II. A teoria da inteligência do The Cattell-Horn-Carroll (CHC), além da cognição social, é um aspecto cognitivo especializado desenvolvido por um indivíduo a fim de resolver problemas para a adequada adaptação social.
O córtex pré-frontal parece estar envolvido no desenvolvimento dessas habilidades. Em indivíduos saudáveis, processos como empatia e julgamentos éticos e morais estão associados à cognição social. Em pacientes com esquizofrenia, o comprometimento da cognição social é considerado um fator responsável pelo isolamento social do paciente e está presente desde o primeiro episódio psicótico (SANTOS et al., 2003). Na figura 2 nota-se as alterações e funções cognitivas na esquizofrenia.
Tabela 2: Funções cognitivas e alterações na esquizofrenia
3.5 Tipos de Esquizofrenia
A classificação do Manual Diagnóstico e Estatístico de Transtornos Mentais (DSM-IV, 1995) aceita como critério a predominância de um ou outro do conjunto de sintomas que divide a esquizofrenia em diferentes tipos clínicos. Os principais subtipos clínicos pelo DSM-IV são: paranóide (delírios predominantes, muitas vezes de natureza persecutória ou alucinações), desorganizada (também chamada de hebefrênica, em que transtornos afetivos de tipo incoerente, inapropriado ou infantil), catatônicos (sintomas de rigidez, negativismo ou agitação psicomotor), indiferenciado (delírios e alucinações acompanhados de predominância grosseira e incoerente e desorganizado) e residual (predominância de sintomas negativos).
Esquizofrenia paranóide – Os principais sintomas deste tipo de esquizofrenia são alucinações, delírios, sensação de perseguição e pensamentos de conspiração. Alucinações e delírios geralmente giram em torno do mesmo tema e permanecem consistentes ao longo do tempo (DEACON et al., 2013)
Os esquizofrênicos paranóides também podem apresentar fala e escrita arrastadas, mudanças de humor, mudanças de personalidade e falta de interesse na vida social, o que pode resultar em isolamento social. No entanto, nem sempre os pacientes têm dificuldade em manter suas atividades normais e relacionamentos estáveis com outras pessoas. Os motivos ainda não estão claros, mas é possível que um dos motivos seja o fato de sintomas desse tipo aparecem bem mais tarde, quando a pessoa já conseguiu se estabelecer pessoal e profissionalmente (DEACON et al., 2013).
Esquizofrenia catatônica – Embora a esquizofrenia catatônica fosse um subtipo na edição anterior do DSM, argumentou-se no passado que a catatonia deveria ser mais um especificador. Isso ocorre por uma variedade de condições psiquiátricas e condições médicas gerais (GORDON et al., 2022).
Esse tipo de esquizofrenia geralmente se manifesta como imobilidade, mas também pode se parecer com:
- imitação comportamental;
- mutismo;
- estado de estupor.
Os sintomas predominantes neste tipo de doença são distúrbios do movimento. Os esquizofrênicos catatônicos podem ter limitações significativas na realização de movimentos corporais a ponto de cessarem totalmente os movimentos voluntários. Em outros casos, pode acontecer o oposto onde os movimentos aumentam dramaticamente. Os pacientes também podem apresentar resistência à mudança de aparência, movimentos repetitivos, não participar de atividades produtivas de sua rotina e passar horas parados na mesma posição. Outros sintomas associados à esquizofrenia catatônica são o hábito de repetir as falas de outras pessoas ou imitar seus movimentos (GORDON et al., 2022).
Esquizofrenia hebefrênica – A esquizofrenia hebefrênica, também chamada de desorganizada, é caracterizada por um comportamento mais infantil com reações emocionais inapropriadas e pensamentos incoerentes. Alucinações e delírios são menos comuns neste tipo, embora não sejam sintomas excluídos desta classificação.
Esquizofrênicos hebefrênicos têm dificuldade em seguir processos e organizar pensamentos. Isso pode dificultar a realização de tarefas simples de rotina, como escovar os dentes, tomar banho ou se vestir. Esses pacientes também têm dificuldade em expressar sentimentos e se comunicar, podem parecer emocionalmente instáveis e ter reações desproporcionais em várias situações (MELO et al., 2023).
Esquizofrenia residual – Esse tipo de esquizofrenia é diagnosticado quando o paciente não apresenta mais sintomas significativos ou quando eles aparecem com baixa intensidade. Algumas alucinações e delírios ainda podem estar presentes, mas suas manifestações tendem a ser menos frequentes do que nos estágios iniciais da doença (NASCIMENTO et al., 2013).
Esquizofrenia indiferenciada – Se um paciente apresenta sintomas de esquizofrenia que ainda não estão totalmente formados ou não são específicos o suficiente para serem classificados como qualquer um dos outros tipos de doença, eles são classificados como esquizofrênicos indiferenciados. Nesses casos, os sintomas podem variar em intensidade e frequência, causando incerteza na classificação exata da doença. No entanto, deve-se ter em mente que os tipos de esquizofrenia podem variar ao longo da vida do paciente. Portanto, aqueles diagnosticados com esquizofrenia indiferenciada podem ser reclassificados ao longo do tempo à medida que a condição se desenvolve (NESSELLO et al., 2014).
Por fim, a discussão apontou que a esquizofrenia é um transtorno mental complexo que afeta a maneira como uma pessoa pensa, sente e se comporta. Caracteriza-se por uma variedade de sintomas, incluindo alucinações, delírios, pensamento desorganizado, discurso incoerente e alterações no funcionamento social e ocupacional. A sua etiologia ainda não é totalmente compreendida, mas sabe-se que envolve uma combinação de fatores genéticos, neurobiológicos e ambientais.
Uma discussão sucinta sobre a esquizofrenia envolveria abordar alguns pontos-chave:
Sintomas e diagnóstico: Os sintomas da esquizofrenia podem variar de pessoa para pessoa e podem se manifestar de formas diferentes ao longo do tempo. O diagnóstico geralmente é baseado na observação dos sintomas e na exclusão de outras condições médicas que possam ser responsáveis pelos mesmos.
Fatores de risco: Vários fatores de risco estão associados ao desenvolvimento da esquizofrenia, incluindo história familiar da doença, exposição a estressores ambientais durante o desenvolvimento fetal ou na infância, uso de substâncias psicoativas e alterações no funcionamento cerebral.
Abordagens de tratamento: O tratamento da esquizofrenia geralmente envolve uma combinação de medicamentos antipsicóticos, terapia psicológica e suporte social. A abordagem de tratamento varia de acordo com a gravidade dos sintomas e as necessidades individuais do paciente.
Impacto na vida diária: A esquizofrenia pode ter um impacto significativo na vida diária do indivíduo, afetando suas relações interpessoais, funcionamento ocupacional e qualidade de vida. O suporte familiar e comunitário desempenha um papel crucial no manejo da doença e no apoio ao paciente.
Desafios e estigma: O estigma em torno da esquizofrenia ainda é um problema significativo, muitas vezes resultando em discriminação e marginalização dos indivíduos afetados. Isso pode dificultar o acesso ao tratamento e o engajamento no cuidado, exacerbando os desafios associados à doença.
4 CONCLUSÃO
Portanto, a esquizofrenia é uma doença genética, alguns estudos epidemiológicos mostram que pessoas com parentes de primeiro grau com esquizofrenia têm maior risco de desenvolver esta doença, o que sugere a necessidade de existirem testes precisos e confiáveis de especialistas envolvidos na compreensão desta doença. Patologia, diagnóstico e tratamento adequado da incapacidade causada pela patologia.
A esquizofrenia é um transtorno mental complexo que afeta a percepção da realidade, os pensamentos, as emoções e o comportamento de uma pessoa. Entre os vários domínios afetados pela esquizofrenia, um dos mais importantes é a compreensão, que se refere aos processos mentais envolvidos na compreensão, processamento e interpretação da informação. As alterações cognitivas na esquizofrenia podem incluir dificuldades de atenção, memória, raciocínio e resolução de problemas.
Além das manifestações cognitivas, os sintomas comportamentais também são proeminentes na esquizofrenia. Isso pode incluir comportamento desordenado, isolamento social, dificuldade em manter relacionamentos interpessoais e muito mais.
O tratamento da esquizofrenia normalmente envolve uma abordagem multifacetada que inclui medicamentos antipsicóticos, psicoterapia, apoio social e, em alguns casos, reabilitação cognitiva. Os medicamentos antipsicóticos são frequentemente prescritos para ajudar a controlar os sintomas psicóticos, como alucinações e delírios. No entanto, esses medicamentos podem ter efeitos colaterais e não tratam diretamente as alterações de humor.
A reabilitação cognitiva é um tratamento que visa melhorar as funções cognitivas prejudicadas na esquizofrenia. Isso pode ser feito por meio de exercícios e técnicas destinadas a melhorar a atenção, a memória, as habilidades sociais e a resolução de problemas. A terapia cognitivo-comportamental (TCC) também pode ser útil para ajudar as pessoas a desenvolver habilidades de enfrentamento e controlar os sintomas.
Além disso, o apoio social e o envolvimento em atividades significativas, como o apoio ao emprego e a formação em competências sociais, podem desempenhar um papel importante na recuperação e no bem-estar da população geral de pessoas com esquizofrenia.
É importante que o tratamento da esquizofrenia seja individualizado para atender às necessidades de cada indivíduo e muitas vezes requer uma abordagem colaborativa entre profissionais de saúde mental, familiares e familiares e indivíduos afetados. A intervenção precoce e o tratamento contínuo são fundamentais para melhorar os resultados a longo prazo e promover uma melhor qualidade de vida para as pessoas com esquizofrenia.
REFERÊNCIAS
ANDERY, Maria Amália; MICHELLETO, Nilza e SÉRIO, Maria Tereza. Modo causal de seleção por consequências e a explicação do comportamento In: Comportamento e causalidade. PUC/São Paulo, 2009
ALVARENGA, P; GUERRA, A. Fundamentos em psiquiatria. São Paulo: Manole, 2008.
BELLACK, Alan; BUCHANAN, Robert; GOLD, James. The American Psychiatric Association Practice Guidelines for Schizophrenia: Scientific Base and Relevance for Behavior Therapy. Behavior Therapy. v.32, n.2, p. 283-308, 2001.
CORDEIRO, Franciele et al., Cuidados de enfermagem à pessoa com esquizofrenia: revisão integrativa. Online. Disponível em: <http://cascavel.cpd.ufsm.br/revistas/ojs- Acesso em Janeiro de 20224.
DEACON, Brett J. The biomedical model of mental disorder: a critical analysis of its validity, utility, and effects on psychotherapy research. Clinical psychology review, v. 33, n. 7, p. 846–861, 2013. Disponível em: <https://www.sciencedirect.com/science/article/pii/S0272735813000482>.
DEMO, P. Metodologia do conhecimento científico. São Paulo: Atlas, 2000
GORDON, Joshua A.; MORRIS, Sarah E.; AVENEVOLI, Shelli. A framework for integration of dimensional and diagnostic approaches to the diagnosis of schizophrenia. Schizophrenia research, v. 242, p. 98–101, 2022. Disponível em: https://www.sciencedirect.com/science/article/pii/S0920996422000664 acesso em Fevereiro de 2024.
HANSEN, Nayara et al.,. A sobrecarga de cuidadores de pacientes com esquizofrenia: uma revisão integrativa da literatura. Online. Disponível em: <https://www.fen.ufg.br/fen_revista/v16/n1/pdf/v16n1a25.pdf>.Acesso em Fevereiro de /2024.
LIEBERMAN, J. A.; STROUP T. S.; PERKINS, D. O Fundamentos da esquizofrenia. Porto Alegre, RS. Artmed, 2012.
MARZANO, Maria; SOUSA, Célia. UM RELATO DE EXPERIÊNCIA DE QUEM VIVENCIA. A REFORMA PSIQUIÁTRICA NO BRASIL. Online. Disponível em:<http://www.scielo.br/pdf/reben/v56n5/a23v56n5.pdf>. Acesso em: 25 out. 2023
MACEDO, TPM; Fernandes CA; Costa IS. Rede de apoio social de pacientes com diagnóstico de esquizofrenia: estudo exploratório. Estudo. psicol. (Natal), Natal , v. 18, n. 4, p. 639- 647, Dec. 2013 .
MELO, Antonio Henrique Ferreira; FREITAS, Fernando. Esquizofrenia, modelo biomédico e a cobertura da mídia. Saúde em Debate, v. 47, n. 136, p. 96–109, 2023. Disponível em: <https://www.scielo.br/j/sdeb/a/zwwyCkhSqzZcNR5p7jpjX5f/?lang=pt>. Acesso em: Junho de. 2023.
MESSAS, Guilherme et al.,. Ausência de efeito de gênero em esquizofrenia familiar: um estudo brasileiro. Online. Disponível em:<http://www.scielo.br/pdf/anp/v58n2B/2252.pdf>. Acesso em: Julho de. 2023
NASCIMENTO, Alcione Melo Trindade do; MENEZES, Jaileila de Araújo. Intimidações na adolescência: expressões da violência entre pares na cultura escolar. Psicologia & sociedade, v. 25, n. 1, p. 142–151, 2013. Disponível em: <http://dx.doi.org/10.1590/s0102-71822013000100016>. Acesso em junho 2023.
NESELLO, Francine; SANT’ANNA, Flávia Lopes; SANTOS, Hellen Geremias dos; et al. Características da violência escolar no Brasil: revisão sistemática de estudos quantitativos. Revista Brasileira de Saúde Materno Infantil, v. 14, n. 2, p. 119–136, 2014. Disponível em: <http://dx.doi.org/10.1590/s1519-38292014000200002>.Acesso junho 2023.
NICOLINO PS, Vedana KGG, Miasso AI, Cardoso L, Galera SAF. Esquizofrenia: adesão ao tratamento e crenças sobre o transtorno e terapêutica medicamentosa. Revista da Escola. Enfermagem. USP [Internet]. 2011
OLIVEIRA, Francisca; FORTUNATO, Maria. Reabilitação psicossocial na perspectiva da reforma psiquiátrica. Online. Disponível em:<http://www.cchla.ufrn.br/vivencia/sumarios/32/PDF%20para%20INTERNET_32/CA P%2010_FRANCISCA%20BEZERRA_E_MARIA%20LUCINETE.pdf>.Acesso junho de 2023.
SCHEFFER, M. et al. Demografia Médica no Brasil 2023. São Paulo, SP: FMUSP, AMB, 2023. 344 p. ISBN: 978-65-00-60986-8.
SANTOS, S. S., & CAPOCCI, P. O. (2003). Importância do apoio familiar aos pacientes com esquizofrenia. Revista de Enfermagem da UNISA, 4, 13–16.
SCAZUFCA, Marcia. Abordagem familiar em esquizofrenia. Online. Disponível em: <http://www.scielo.br/pdf/rbp/v22s1/a17v22s1.pdf>.Acesso em maio de 2023.
TOURINHO, Emanuel. Mundo interno e autocontrole. Revista Brasileira de Análise do Comportamento. v.2, n.1, p.21-36, 2006.
WILSON, B. A. GRACEY, F., EVANS. Neuropsychological rehabilitation: theory, models, therapy and outcomes. New York: Cambridge University Press. 2009,
1 Acadêmica de Medicina do Centro Universitário Aparício Carvalho – Fimca
2 Professor do Centro Universitário Aparício Carvalho – Fimca
