REGISTRO DOI: 10.5281/zenodo.10605775
Silas Rocha Neto1
Matheus Suavinha Jayme1
Eduardo Antunes Martins1
Paulo Mauricio Silva Lassance1
Ana Paula Amaral Souza1
Acimar Gonçalves da Cunha Junior1
Resumo
Introdução: A gastrosquise é uma malformação congênita da criança que consiste em um defeito na parede abdominal que promove a extrusão do conteúdo abdominal para o líquido amniótico, em sua maior parte, intestino. A incidência dessa condição de saúde é de aproximadamente 15,7 casos para cada 10 mil nascidos vivos. O tratamento do paciente com a utilização da terapia com pressão negativa (TPN) é descrito como uma das opções para se alcançar o fechamento facial da parede abdominal de forma segura. Objetivo: Relatar um caso no qual foi realizado terapia com pressão negativa no tratamento de gastrosquise complexa. Materiais e métodos: Trata-se de um estudo observacional e de braço único, seguindo todas as recomendações da resolução 466/12 do Conselho Nacional de Saúde. Considerações finais: O tratamento da gastrosquise através da terapia com pressão negativa tem sido demonstrado na literatura como uma terapia promissora no fechamento facial da parede abdominal de forma segura e efetiva. O relato do presente estudo contribuiu para agregar com mais informações na literatura demonstrando a segurança do uso desta terapia em pacientes neonatais.
Palavras-chave: Malformação congênita. Gastrosquise complexa. Peritoneostomia. Pressão negativa
Introdução
A gastrosquise é uma anomalia congênita, caracterizada por uma abertura na parede abdominal que resulta na protrusão, principalmente, do intestino para dentro do líquido amniótico (SKARSGARD, 2016). A principal teoria que explica a patogênese inclui a involução prematura da veia umbilical, gerando assim uma fragilidade na parede no segundo trimestre (DEVRIES, 1980). O principal fator de risco relatado nesta condição é a idade materna inferior a 25 anos (STALLINGS, ISENBURG , et al., 2019). Tendo uma incidência média de aproximadamente 15,7 para cada 10.000 nascidos vivos (CASTILLA, MASTROIACOVO e ORIOLI, 2008).
A primeira classificação proposta para a doença se divide em dois grupos. A gastrosquise simples, sendo essa a maior parte dos casos, caracteriza-se pela não observação de malformações intestinais; enquanto a gastrosquise complexa, corresponde a aproximadamente 10% dos casos relatados, refere-se a presença de outras malformações no trato gastrointestinal (principalmente a atresia), ou ainda presença de isquemia, perfuração ou volvo intestinal (MOLIK , GINGALEWSKI, et al., 2001). Outra apresentação muito rara da doença é “Closing Gastroschisis” ou “Vanishing gastroschisis”, termos usados para descrever o fechamento pré natal do defeito sob o mesentério causando por isquemia ou o desaparecimento da maior parte do intestino médio, sendo essa uma das causas de síndrome do intestino curto neonatal (PERRONE, OLSON , et al., 2019).
O diagnóstico pode ser realizado no pré-natal a partir da décima segunda semana de gestação. Sendo importante identificar a presença ou ausência de membrana recobrindo o conteúdo abdominal; quais órgãos encontram-se exteriorizados; presença de sinais de mal rotação; ou ainda sinais de outras malformações como as atresias e estenoses (AIUM, 2019).
Ao nascimento há um melhor desfecho em pacientes nascidos a termo (a partir de 37 semanas de vida) de via de parto natural, não havendo associação de presença de complicações no manejo cirúrgico da gastrosquise, neste grupo de pacientes (KIROLLOS e ABDEL-LATIF, 2018).
O período pós-natal imediato requer a realização de aquecimento do conteúdo, seguido de ressuscitação volêmica por acesso venoso periférico (JANSEN , SAFAVI, et al., 2012). A abordagem pós-natal inclui duas estratégias principais, sendo a redução primária e a redução estadiada. A estratégia de redução estadiada é a opção de escolha para evitar uma síndrome de hipertensão abdominal (JANSEN , SAFAVI, et al., 2012).
A redução estadiada pode ser realizada de forma primária, como primeira escolha, diante da impossibilidade da realização de redução primária, ou ainda diante da falha desta última. Ela consiste no implante de um silo acoplado a aponeurose, permitindo assim a redução gradativa do conteúdo para a cavidade, seguido de síntese de parede assim que possível (JANSEN , SAFAVI, et al., 2012).
Cabe salientar que nos casos de cenários abdominais catastróficos, advindos da cirurgia do trauma propiciaram o desenvolvimento de técnicas de manejo do abdome aberto; situações em que se faz necessário a manutenção de peritoneostomia para revisão cirúrgica, drenagem e permitir ainda o tratamento da síndrome compartimental, advinda de situações de abdome agudo (BROWN e RENTEA, 2022). A Evolução da peritoneostomia clássica, denominada bolsa de Bogotá, consiste na confecção de um peritoneostomia com aspiração contínua, ou curativo de Barker, o qual consiste na terapia com pressão negativa (BROWN e RENTEA, 2022).
Desta forma o abdome aberto é uma forma eficaz e segura de manejar o paciente grave ou que possua quadro de peritonite instalada (DEMETRIADES e SALIM, 2014). Uma preocupação na realização de curativos com pressão negativa na cavidade abdominal é a formação de fístula entérica, no entanto, sabe-se que a terapia implica na redução da incidência de fístula enteroatmosférica (CRISTAUDO, JENNINGS, et al., 2017).
Sendo assim, a utilização da terapia com pressão negativa (TPN) é descrita como uma das opções para se alcançar o fechamento facial da parede abdominal de forma segura (GUTIERREZ e GOLLIN, 2012). No período neonatal o curativo de Barker é uma medida efetiva e segura para prevenção da Síndrome compartimental abdominal (HATTORI, NUMANOGLU e COX , 2017). E a utilização da TPN pode ser empregada no reparo primário da gastrosquise simples como opção à confecção do silo cirúrgico de forma efetiva e segura (HASSAN e PIMPALWAR, 2011).
O tratamento da gastrosquise complexa com a utilização da terapia com pressão negativa é descrito como uma das opções para se alcançar o fechamento facial da parede abdominal de forma segura. Desta forma, o estudo tem objetivo de relatar de um caso de um paciente, neonato, no qual foi realizado terapia com pressão negativa no tratamento de gastrosquise complexa.
Materiais e métodos
Trata-se de um estudo observacional e de braço único com objetivo de relatar um caso no qual foi realizado terapia com pressão negativa no tratamento de gastrosquise complexa. O estudo seguiu todas as recomendações da resolução 466/12 do Conselho Nacional de Saúde.
Relato de caso
Neonato, nascido 36 semanas e dois dias, por via natural devido a trabalho de parto prematuro, sem diagnóstico gestacional prévio de comorbidades. Evoluiu na sala de parto com desconforto respiratório sendo colocado em ventilação mecânica. Após punção venosa e hidratação, o paciente foi encaminhado ao centro cirúrgico para intervenção, sendo verificado a presença de gastrosquise simples com edema moderado, sendo submetido a redução parcial do conteúdo intestinal e confecção de silo abdominal suturado em aponeurose. O paciente foi submetido a duas reduções de conteúdo em centro cirúrgico, notando presença de conteúdo entérico no curativo do silo após 17 dias da primeira abordagem, sendo realizada confecção de curativo com Terapia de Pressão Negativa; todo conteúdo abdominal foi protegido com plástico multiperfurado, colocado compressa estéril acima de conteúdo e drenagem transcutânea com sonda 12FR para confecção de vácuo, todo o conteúdo foi ocluído com curativo estéril tipo adesivo Foam e a sonda foi conectada em vácuo a 10cmH2O continuamente.
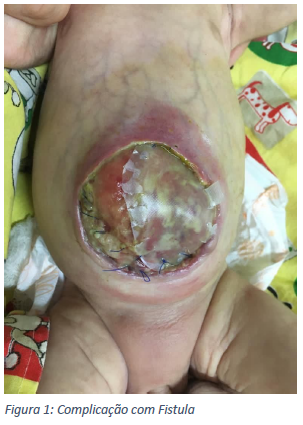
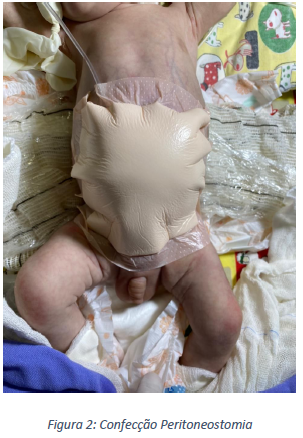
O débito e aspecto do curativo foi quantificado periodicamente, realizou-se a troca e revisão regular do curativo a cada dois ou três dias, para avaliar o aspecto das alças. O curativo foi mantido em pressão negativa por 19 dias, quando não se observou mais conteúdo entérico, importante contração da pele bem como aumento do tecido de granulação local. Após reintrodução da dieta e aceitação do seio materno o paciente foi encaminhado para Unidade de Cuidados Intermediários sendo submetido diariamente a curativo da ferida abdominal.
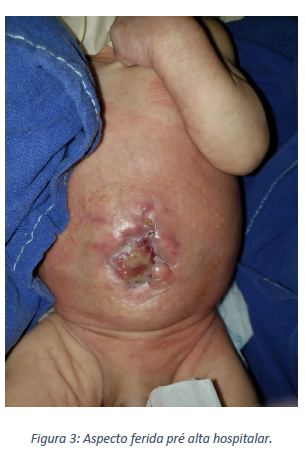
O paciente recebeu alta hospitalar após 85 dias de vida, apenas com pequena ferida abdominal que apresentou-se fechada na primeira consulta ambulatorial de revisão cirúrgica, mantendo adequado ganho de peso, presença de boa aceitação da dieta, hábitos intestinais preservados e ao exame presença de pequena hérnia ventral que segue em acompanhamento para abordagem posterior.
Discussão
A literatura ainda é bem escassa quando se trata do tratamento de gastrosquise, sendo essa uma condição de saúde desafiadora devido aos eventos adversos sérios associados, sendo que os resultados na gastrosquise são determinados pela lesão intestinal (BUTLER, FUCHS e BRUZONI , 2018; LEDBETTER, 2012; MCBRIDE, STOCKTON, et al., 2014). São várias as teorias sobre o desenvolvimento da gastrosquise, sendo postulado ao longo dos anos teorias como a formação anormal precoce da parede corporal até o envolvimento vascular ou implicação do saco vitelino; o envolvimento da medula e a patogênese comum do desenvolvimento na onfalocele; podendo ser também ocasionado por uma falha na diferenciação do mesênquima dentro da prega lateral e subsequente reabsorção da camada ectoblástica, deixando um defeito descoberto; ou uma ruptura vascular da artéria onfalomesentérica direita, que causaria infarto da base do cordão e da parede abdominal circundante; podendo ser também uma involução precoce da veia umbilical direita enfraqueceria a somatopleura e permitiria sua ruptura ao longo da junção do pedúnculo do corpo; e mais recentemente foi postulado que poderia ser por conta do dobramento lateral anormal do embrião impediria a fusão normal do pedúnculo vitelino dentro do cordão (BURGOS, 2022).
A gastrosquise complexa engloba anormalidades intestinais concomitantes, maior morbidade, maior mortalidade, maior período de ventilação mecânica, maior tempo de internação hospitalar e maior intolerância alimentar quando comparado aos casos simples, contudo, os casos complexos representam menos de um terço de ocorrência de gastrosquise (MORRIS-JR, WESTMORELAND, et al., 2013). A intervenção fetal para gastrosquise normalmente não é considerada devido aos resultados pós-natais bem-sucedidos na maioria dos casos (PERRONE, OLSON, et al., 2019). O ideal é que o parto cesariano seja realizado entre a 35ª e 36,6ª semana de gestação, pois está associada a uma maior taxa de fechamento primário, menor tempo de internação hospitalar e menor necessidade de nutrição parenteral (JACZYńSKA, MYDLAK, et al., 2023).
Contudo, a idade média gestacional nesta condição de saúde é por volta das 34,2 semanas, por meio de cesariana eletiva para prevenir inflamação intestinal intra uterina e danos causados pelo parto vaginal, e para criar as melhores condições possíveis para o fechamento primário no recém-nascido (JACZYńSKA, MYDLAK, et al., 2023). O risco de sepse em pacientes prematuras é maior, podendo ocorrer em até 34% dos recém-nascidos neste grupo, sendo que após 37 semanas a ocorrência é de até 24% dos casos (JACZYńSKA, MYDLAK, et al., 2023). O paciente aqui relatado teve o parto realizado dentro da idade gesatcional ideal (36 semanas), contudo, foi realizado por via de parto natural, devido ao trabalho de parto prematuro e por não haver diagnóstico gestacional prévio de comorbidades.
O evento adverso mais comum é a atresia intestinal, ocorrendo entre 23,8% a 94,7% das vezes na gastrosquise complexa, sendo essa identificada em três cenários: a primeira e mais comum é quando a atresia é diagnosticada no momento da primeira avaliação do intestino. A Segunda é uma suspeita de atresia ou estenose que não pode ser confirmada devido ao emaranhado intestinal grave, mas é confirmada posteriormente. O terceiro cenário é uma estenose ou atresia diagnosticada em paciente inicialmente classificado como gastrosquise simples (JACZYńSKA, MYDLAK, et al., 2023).
Pode correr também eventos adversos como perfuração intestinal entre 2,9% a 30% dos casos; vólvulo entre 0,97% a 37,5%; complicações intestinais entre 4 a 5%; morte fetal intrauterina em até 4,5%; episódios de enterocolite necrosante, sendo mais comum na gastrosquise simples; síndrome do intestino curto em até 27% dos casos, cabe salientar que síndrome do intestino curto está associada ao risco de mortalidade em até 37,5% dos casos. A gastrosquise também é responsável por até 55% de ocorrência de restrição de crescimento fetal devido à perda de proteínas e líquidos através do intestino exposto. Não obstante, os recém nascidos com gastrosquise podem ficar entre um a quatro meses internados, com uma taxa de mortalidade de até 10% dos casos, porém, cerca de 43% dos casos tem alta da Unidade de Terapia Intensiva Neonatal sem nutrição parenteral, 65% apresentaram autonomia enteral no último acompanhamento e apenas 12% podem apresentar colestase de longa duração (JACZYńSKA, MYDLAK, et al., 2023; MORRIS-JR, WESTMORELAND, et al., 2013; PERRONE, OLSON, et al., 2019). No paciente aqui relatado, não houve presença de nenhum evento adverso relacionado a gastrosquise ou a técnica de confecção de curativo com Terapia de Pressão Negativa. Contudo, após consulta de seguimento pós-tratamento, observou-se a ocorrência de hérnia ventral.
Cada paciente com gastrosquise complexa é único, o tratamento cirúrgico, incluindo o método de fechamento e tratamento dos danos intestinais, de preferência, deve ser adaptado ao paciente. O fechamento primário previne a perda evaporativa de líquidos, hipotermia, infecção e inflamação por exposição ao ambiente e está associado a melhores resultados neonatais: menor tempo de ventilação mecânica, menor tempo de nutrição parenteral total, menor tempo para início da alimentação enteral, menor tempo de internação hospitalar e menor risco de infecção da ferida cirúrgica em comparação à técnica de fechamento tardio, contudo, às vezes, por conta do intestino distendido e emaranhado, não há condições de realização do fechamento imediato (BUTLER, FUCHS e BRUZONI , 2018). Além, deve se observar que o fechamento primário imediato ao nascimento, pode resultar em comprometimento respiratório, síndrome compartimental abdominal, isquemia intestinal, diminuição da perfusão dos membros inferiores, anúria e necessidade de ressuscitação vigorosa com fluidos para manter a pressão arterial (BUTLER, FUCHS e BRUZONI , 2018).
O fechamento fascial geralmente é obtido primariamente ou após redução do silo. Um enxerto protético pode ser usado para cobrir o intestino exposto, mas é improvável que resulte em fechamento definitivo, a menos que seja possível obter cobertura cutânea. Se o fechamento fascial de um defeito de gastrosquise não puder ser alcançado após um silo ter sido colocado por 7 a 10 dias e o conteúdo visceral não for reduzido ao nível da parede abdominal, deve se utilizar outra estratégia clínica (BAHARESTANI, AMJAD, et al., 2009).
Alternativas como curativos biológicos têm sido usados para cobrir o defeito da parede abdominal para conseguir um fechamento temporário ou permanente (BAHARESTANI, AMJAD, et al., 2009). Umas das terapias que têm sido usadas no tratamento de feridas pediátricas é a Vacuum Assisted Closure ® (VAC ® Therapy, KCI Licensing Inc., San Antonio, TX), um sistema integrado de terapia de feridas que aplica pressão negativa controlada a feridas agudas e crônicas por meio de uma célula aberta, podendo ser usada em pacientes pediátricos a espuma poliuretano ou polivinílico. O sistema prepara o leito da ferida para o fechamento, removendo o excesso de líquido intersticial e materiais infecciosos, diminuindo o edema e promovendo a perfusão e a formação de tecido de granulação (BAHARESTANI, AMJAD, et al., 2009; BUTLER, FUCHS e BRUZONI , 2018).
Este método já está bem consagrado para tratamento de feridas em adultos, contudo, na população pediátrica, ainda há poucos relatos da eficácia clínica da terapia de feridas por pressão negativa (BAHARESTANI, AMJAD, et al., 2009). O que tem sido observado na literatura é que essa facilita o fechamento da ferida, diminui a necessidade de retalhos musculares, melhorar o preparo do leito da ferida e a obtenção do enxerto, auxiliando no controle da resposta inflamatória e na redução de custos. Além disso, tem sido observado também que este método auxilia na diminuição da troca de curativos, diminuição de medicação para dor e diminuição das internações hospitalares (BAHARESTANI, AMJAD, et al., 2009; ROBERTS e WISEMAN, 1976).
Alguns cuidados importantes na prescrição de terapia de feridas por pressão negativa estão associados ao monitoramento dos pacientes neonatos em relação à perda de líquidos e desidratação (BAHARESTANI, AMJAD, et al., 2009). Em nosso caso, o paciente foi submetido a duas reduções de conteúdo em centro cirúrgico, notando presença de conteúdo entérico no curativo do silo após 17 dias da primeira abordagem, sendo realizada confecção de curativo com Terapia de Pressão Negativa, sendo acompanhado rotineiramente e mantido a terapia por pressão negativa por 19 dias, momento em que foi possível não se observou mais conteúdo entérico, importante contração da pele bem como aumento do tecido de granulação local. Observamos também que após a Terapia de Pressão Negativa, houve reintrodução da dieta e aceitação do seio materno, possibilitando que o paciente fosse encaminhado para Unidade de Cuidados Intermediários sendo submetido diariamente a curativo da ferida abdominal.
Em estudo realizado por Butler, Fuchs e Bruzoni (2018), observou-se que a terapia de feridas por pressão negativa pode ser usada para auxiliar na redução gradual de anomalias extremamente grandes de gastrosquise, particularmente em bebês clinicamente frágeis, sem a necessidade de malha sintética ou biológica. Em estudo realizado por McBride, et al. (2014), foi observado eficácia da terapia de feridas por pressão negativa realizada em quatro crianças para facilitar o fechamento desses defeitos complexos.
TRI, et al. (2021), realizou estudo com um neonato através de terapia de feridas por pressão negativa usada durante 14 dias, sendo que essa contribuiu para que o paciente recebesse alta hospitalar em 67 dias. Demonstrando que este método pode ser usado com eficácia para auxiliar na redução visceral, promover o desenvolvimento do tecido de granulação e a epitelização da pele em pacientes com gastrosquise complexa. Hubbard e Pimpalwar (2009), observaram que ao utilizar pressão negativa mínima (50–75), foi possível observar a diminuição da troca de curativos e alcançou o fechamento total da ferida em 17 dias, com tempo de primeira mamada em 18 dias e interrupção da nutrição parenteral total em 21 dias. Choi, et al. (2011) e STOFFAN, et al. (2012) também salientam que a terapia de feridas com pressão negativa é uma importante ferramenta terapêutica para o manejo de feridas abdominais em lactentes, principalmente em casos que os defeitos variam entre 4 a 10 cm.
Apesar da maioria dos casos aqui apresentados tem tido tempo de internação menor que 60 dias (BAHARESTANI, AMJAD, et al., 2009; JACZYńSKA, MYDLAK, et al., 2023), na literatura é possível observar que os pacientes podem ficar internados por até quatro meses, sendo que em nosso caso o paciente teve alta hospitalar após 85 dias de vida com uma pequena ferida abdominal que apresentou-se fechada na primeira consulta ambulatorial de revisão cirúrgica.
Apesar dos estudos relatarem a eficácia da terapia de feridas com pressão negativa, foram relatados também alguns eventos adversos na população pediátrica, sendo os mais frequentes as fístula enterocutânea, pedaço de espuma retido na ferida, hemorragia do enxerto, hemorragia do local doador, tendo como complicações menos frequentes dermatite ou maceração da pele, sangramento mínimo com remoção do curativo, dor com trocas de curativos e mau funcionamento do dispositivo. Além disso, em adultos, foram observados infecção sistêmica, como sepse ou septicemia, não obstante, cabe salientar que, apesar do menor período de trocas de curativos, a dor e desconfortos relacionados a este podem contribuir com piora da qualidade de vida dos pacientes, sendo indicado o uso de sedação ou anestesia antes da troca de curativos para diminuir a dor e o trauma psicológico (BAHARESTANI, AMJAD, et al., 2009; SANTOSA, KELLER, et al., 2019).
Na literatura, tem sido observado que o manejo das feridas consiste em cobrir as vísceras com uma camada interposta e posicionar o curativo sobre a camada, sendo recomendado uma pressão negativa de 75 mmHg para pacientes com gastrosquise, podendo continuar com a terapia até que a ferida se contraia e o tecido de granulação cubra toda a cavidade da ferida. Neste momento, a terapia pode ser alterada para um curativo úmido de rotina como modalidade de curativo final. Essa terapia não substitui os cuidados clínicos padrão para os pacientes de alto risco, principalmente tendo em vista que ainda é uma técnica pouco usada na população neonatal e com poucos relatos de estudos mais recentes na literatura (BAHARESTANI, AMJAD, et al., 2009; BURGOS, 2022; SANTOSA, KELLER, et al., 2019; STOFFAN , RICCA, et al., 2012; ROBERTS e WISEMAN, 1976).
Considerações finais
O tratamento da gastrosquise através da terapia com pressão negativa tem sido demonstrado na literatura como uma terapia promissora no fechamento facial da parede abdominal de forma segura e efetiva. O relato do presente estudo contribuiu para agregar com mais informações na literatura demonstrando a segurança do uso desta terapia em pacientes neonatais.
Referências
AIUM. AIUM Practice Parameter for the Performance of Detailed Second- and ThirdTrimester Diagnostic Obstetric Ultrasound Examinations. J Ultrasound Med, v. 38, n. 12, p. 3093-3100, 2019.
BAHARESTANI, et al. V.A.C. Therapy in the management of paediatric wounds: clinical review and experience. Int Wound J, v. 1, n. 1, p. 1-26, 2009.
BROWN, L. R.; RENTEA, R. M. Temporary Abdominal Closure Techniques. tatPearls
[Internet]. Treasure Island (FL): StatPearls, 2022.
BURGOS, C. M. Novel hypothesis on the origin of gastroschisis? Pediatr Surg Int, v. 39, n. 1, p. 41, 2022.
BUTLER, M. W.; FUCHS , ; BRUZONI ,. Serial Reduction of an Extremely Large Gastroschisis using Vacuum-Assisted Closure. European J Pediatr Surg Rep, v. 6, n. 1, p. 9799, 2018.
CASTILLA, E. E.; MASTROIACOVO, ; ORIOLI, I. M. Gastroschisis: International epidemiology and public health perspectives. American Journal of Medical Genetics Part C: Seminars in Medical Genetics, v. 148C, n. 3, p. 162-179, 2008.
CHOI, W. W.; MCBRIDE, C. A.; KIMBLE, R. M. Negative pressure wound therapy in the management of neonates with complex gastroschisis. Pediatr Surg Int, v. 27, n. 8, p. 907-911, 2011.
CRISTAUDO, et al. Complications and Mortality Associated with Temporary Abdominal Closure Techniques: A Systematic Review and Meta-Analysis. Am Surg, v. 83, n. 2, p. 191216, 2017.
DEMETRIADES , ; SALIM,. Management of the open abdomen. Surg Clin North Am, v. 94, n. 1, p. 131-153, 2014.
DEVRIES, P. A. The pathogenesis of gastroschisis and omphalocele. J Pediatr Surg, v. 15, n. 3, p. 245-251, 1980.
GUTIERREZ, I. M.; GOLLIN,. Negative pressure wound therapy for children with an open abdomen. Langenbecks Arch Surg, v. 397, n. 8, p. 1353-1357, 2012.
HASSAN, S. F.; PIMPALWAR,. Primary suture-less closure of gastroschisis using negative pressure dressing (wound vacuum). Eur J Pediatr Surg, v. 21, n. 5, p. 287-291, 2011.
HATTORI, ; NUMANOGLU, ; COX ,. Temporary Vacuum-Assisted Closure of the Open Abdomen in Neonates. Eur J Pediatr Surg, v. 27, n. 5, p. 437-442, 2017.
HUBBARD , B. A.; PIMPALWAR,. Sutureless delayed primary gastroschisis repair with negative pressure dressing. Eur J Pediatr Surg, v. 19, n. 2, p. 132-3, 2009.
JACZYńSKA, et al. Perinatal Outcomes of Neonates with Complex and Simple Gastroschisis after Planned Preterm Delivery-A Single-Centre Retrospective Cohort Study. Diagnostics (Basel), v. 13, n. 13, p. 2225, 2023.
JANSEN , L. A. et al. Preclosure fluid resuscitation influences outcome in gastroschisis. Am J Perinatol, v. 29, n. 4, p. 307-312, 2012.
KIROLLOS, D. W.; ABDEL-LATIF, M. E. Mode of delivery and outcomes of infants with gastroschisis: a meta-analysis of observational studies. Arch Dis Child Fetal Neonatal Ed, v. 103, n. 4, p. 355-363, 2018.
LEDBETTER, D. J. Congenital abdominal wall defects and reconstruction in pediatric surgery: gastroschisis and omphalocele. Surg Clin North Am, v. 92, n. 3, p. 713-27, 2012.
MCBRIDE, C. A. et al. Negative pressure wound therapy facilitates closure of large congenital abdominal wall defects. Pediatr Surg Int, v. 30, n. 11, p. 1163-1168, 2014.
MOLIK , K. A. et al. Gastroschisis: a plea for risk categorization. J Pediatr Surg, v. 36, n. 1, p. 51-55, 2001.
MORRIS-JR, M. W. et al. Staged closure with negative pressure wound therapy for gastroschisis with liver herniation: a case report. J Pediatr Surg, v. 48, n. 5, p. 13-5, 2013.
PERRONE, E. E. et al. Closing gastroschisis: The good, the bad, and the not-so ugly. J Pediatr Surg, v. 54, n. 1, p. 60-64, 2019.
PERRONE, E. E. et al. Closing gastroschisis: The good, the bad, and the not-so ugly. J Pediatr Surg, v. 54, n. 1, p. 60-64, 2019.
ROBERTS, M. T.; WISEMAN, N. E. Constant negative pressure: an adjunct in the treatment of gastroschisis. Anaesth Intensive Care, v. 4, n. 2, p. 141-145, 1976.
SANTOSA, K. B. et al. Negative-Pressure Wound Therapy in Infants and Children: A Population-Based Study. J Surg Res, v. 235, n. 1, p. 560-568, 2019.
SKARSGARD, E. D. Management of gastroschisis. Curr Opin Pediatr, v. 28, n. 3, p. 363-369, 2016.
STALLINGS, E. B. et al. Population-based birth defects data in the United States, 2012-2016: A focus on abdominal wall defects. Birth Defects Res, v. 111, n. 18, p. 1436-1447, 2019.
STOFFAN , A. P. et al. Use of negative pressure wound therapy for abdominal wounds in neonates and infants. J Pediatr Surg, v. 47, n. 8, p. 1555-1559, 2012.
TRI, T. T. et al. A case series describing vacuum-assisted closure for complex congenital abdominal wall defects. Clin Ter, v. 172, n. 4, p. 273-277, 2021.
Hospital Materno Infantil de Brasília, Secretaria de Saúde do Distrito Federal, Brasília – Brasil
