Functional Clinical Assessment of the Elderly in Primary Health Care: Experience Report
REGISTRO DOI:10.5281/zenodo.10357929
Valmira Ribeiro dos Santos1
Viviane Pereira Marques dos Santos.2
Maria Gabrielle dos Santos Corrêa3
Orientador: Ramon Moraes Penha4
RESUMO
Objetivo: Relatar a experiência no uso do Indice de Vulnerabilidade Clínico-Funcional-20 em uma Unidade Básica de Saúde do Centro Oeste Brasileiro, como forma de avaliação multidimensional da Pessoa Idosa. Métodos: Relato de experiência na aplicação do Indice de Vulnerabilidade Clínico-Funcional-20 para um grupo de pessoas idosas de uma Unidade Básica de Saúde. Resultados: Foram avaliadas ao menos 40 pessoas acima de 60 anos a partir do protocolo definido. Aproximadamente 60% dessa população eram pessoas idosas em risco de fragilidade (pontuação entre 7 a 14 pontos), com estrato variado para classificação. A polifarmácia estava presente em mais de 80% das pessoas idosas. Muito embora não tenha sido aplicado nenhum instrumento de avaliação para Medicamentos Potencialmente Inapropriados para idosos, pela experiência clínica, é possível inferir que mais da metade dos medicamentos em curso estão nessa categoria. O IVCF-20 parece melhor adequado à realidade brasileira do que o Vulnerable Elders Survey (VES-13) na predição de agravos e organização da assistência. Considerações finais: A avaliação centrada na pessoa e adequada às características da pessoa idosa na Atenção Primária à Saúde é fundamental não apenas para oferecer a assistência adequada à essa população, mas sobretudo como forma de gestão do cuidado centrado nas reais necessidades de saúde, guiada pelo modelo multidimensional de envelhecimento humano.
Palavras-chave: Assistência farmacêutica; Envelhecimento Humano; Atenção Primária à Saúde.
ABSTRACT
Objective: To report the experience in using the Clinical-Functional Vulnerability Index-20 in a Basic Health Unit in the Brazilian Center-West, as a form of multidimensional assessment of the Elderly. Methods: Experience report in applying the Clinical-Functional Vulnerability Index-20 to a group of elderly people in a Basic Health Unit. Results: At least 40 people over 60 years of age were evaluated based on the defined protocol. Approximately 60% of this population were elderly people at risk of frailty (score between 7 and 14 points), with a varied stratum for classification. Polypharmacy was present in more than 80% of elderly people. Although no assessment instrument has been applied to Potentially Inappropriate Medications for the elderly, based on clinical experience, it is possible to infer that more than half of current medications are in this category. The IVCF-20 seems better suited to the Brazilian reality than the Vulnerable Elders Survey (VES-13) in predicting health problems and organizing care. Final considerations: Person-centered assessment appropriate to the characteristics of elderly people in Primary Health Care is essential not only to offer adequate assistance to this population, but above all as a way of managing care centered on real health needs, guided by the multidimensional model of human aging.
Keywords: Pharmaceutical assistance; Human Aging; Primary Health Care
INTRODUÇÃO
O processo de envelhecimento humano é marcado por múltiplos fatores, associados ou não, à senilidade, espacialmente pelo dato de que a senescência é marcada pelo envelhecimento saudável, determinado por critérios biomédicos e sociais objetivos, tendo base na ausência de doenças e incapacidades, na manutenção da capacidade física, cognitiva e no engajamento ativo com a vida social.
A espécie humana necessitou de muito tempo para atingir um bilhão de pessoas, o que teria ocorrido em 1830. Em 1927, esse número dobrou, alçando para três bilhões de habitantes no planeta em 1960, com acelerada curva de crescimento. Em quatorze anos foi atingida a marca dos quatro bilhões. O quinto bilhão veio em 1987 e, doze anos depois, em 1999, chegou no sexto bilhão. Da população global, em 1950, eram cerca de 204 milhões de idosos no mundo, e já em 1998, quase cinco décadas depois, esse contingente alcançava 579 milhões de pessoas, marca de quase 8 milhões de indivíduos idosos anualmente. As projeções indicam que em 2050 a população idosa será de 1,9 bilhões de pessoas 1.
Por consequência, os reflexos do aumento de idosos são evidentes nas estruturas socioeconômica e política dos países, especialmente na área do trabalho, da saúde e da previdência. Suas demandas sociais avolumam-se e passam a se constituir em desafios para a sociedade, em especial para a família, o que se coloca em uma condição de repensar essa relação entre estabelecer políticas para crianças e adolescentes, assim como uma política para o idoso 2.
O envelhecimento é multifatorial, ocorre de forma progressiva e envolve alterações significativas na homeostase e utilização de reservas vitais. Sofre influências de fatores ambientais e é variável quanto ao ritmo em que atinge cada um de nossos órgãos. Os mecanismos que promovem são considerados múltiplos e influenciáveis, o que justifica considerá-los um processo de causas endógenas e exógenas3.
A determinação das condições de saúde dessa população deve considerar seu estado geral, ou seja, levar em conta um nível satisfatório de independência funcional e não apenas a ausência de doença. Dessa forma, pensa-se na ideia de funcionalidade, que passa a ser um dos mais relevantes atributos do envelhecimento humano4 .
A complexidade que a longevidade humana determina às pessoas e organizações sociais é tamanha que desde 1015 a Organização das Nações Unidas e a Organização Mundial de Saúde buscam alternativas para otimizar a qualidade de vida das pessoas de modo geral, mas sobretudo, aumentar as estratégias para que as pessoas idosas possam permanecer o mais autônoma e independente possível5. Dessa forma, em dezembro de 2020 foi proclamada a Década do Envelhecimento Saudável nas Américas, como principal estratégia para o estabelecimento de sociedades adaptadas para todas as idades. A organização Panamericana da Saúde (OPAS) é líder da agenda nas Américas. A proposta consiste de um conjunto de ações alicerçada em 4 princípios: 1. Mudar a forma como Pensamos, Sentimos e Agimos com relação à idade a ao envelhecimento; 2. Garantir com que as comunidades promovam as capacidades das pessoas idosas; 3. Entregar serviços de cuidados integrados e de atenção primária à saúde centrado na pessoa e adequados às pessoas idosas e, 4. Propiciar cuidados de longo prazo às pessoas idosas que necessitem6.
Na medida em que os indivíduos sofrem alterações significativas na funcionalidade, a ocorrência de fragilidades tende a ser predominante. O termo fragilidade é aplicado para retratar o grau de vulnerabilidade do idoso a desfechos desfavoráveis tais como, internação hospitalar, declínio funcional e óbito. Entretanto, há diversas definições de fragilidade na literatura, o que compromete sua padronização e instrumentalização na prática clínica7 .
Objetivos
Relatar a experiência de uma residente farmacêutica na avaliação de risco para declínio clínico-funcional das pessoas idosas, por meio do Índice de Vulnerabilidade Clínico-Funcional-20 (IVCF-20), assistidas por uma Unidade de Saúde da Família em Campo Grande – MS.
MÉTODOS
Tipo de estudo
Tratou-se de um estudo tipo relato de experiência de uma residente farmacêuticas de um Programa de Residência Multiprofissional em Saúde da Família na avaliação de risco para declínio clínico-funcional das pessoas idosas, por meio do protocolo IVCF-20.
Local e detalhamento da experiência
O uso do IVCF-20 foi de Março a Outubro de 2023, junto a população acima de 60 anos atendida em uma unidade básica de saúde que possuía o serviço de farmácia clínica.O serviço consiste em consultas agendadas ou de demanda espontânea para acompanhamento farmacoterapêutico, orientações e educação em saúde. Todo o fluxo de atendimento foi delineado a partir do roteiro de consulta farmacêutica publicado pelo Ministério da Saúde para a Implantação dos Serviços de Clínica Farmacêutica8.
O IVCF-20 foi desenvolvido no Brasil no ano de 2014 pelo Prof. Edgar Nunes de Morais, da Universidade Federal de Minas Gerais (UFMG) e validado para uso na APS9. É constituído por 20 questões distribuídas em oito sessões (domínios da saúde do idoso): idade, auto percepção da saúde, incapacidades funcionais relacionadas as Atividades de vida diária (AVD) e as Atividades instrumentais de vida (AIVD), cognição, humor, mobilidade, comunicação e comorbidades múltiplas.
Figura 1. Indice de Vulnerabilidade Clínico-Funcional- 20
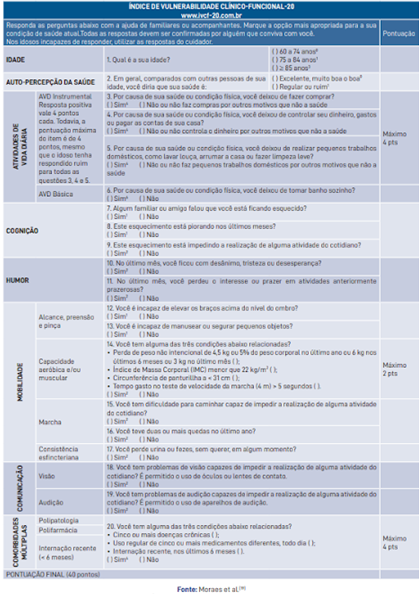
Cada seção possui uma pontuação específica que totalizam um valor máximo de 40 pontos. Quanto maior o valor obtido, maior é o risco de vulnerabilidade clínico-funcional do idoso, cuja estratificação é a seguinte:
Quadro 1. Estratificação e condutas digeridas pelo IVCF-20. Brasil, 2023
Pontuação Classificação Orientação/Conduta 0 a 6 Idoso Robusto ou baixo risco de Vulnerabilidade Acompanhamento pela unidade de saúde da família 7 a 14 Risco de Fragilização ou Moderado Risco de vulnerabilidade Deve ser encaminhado para a atenção secundária para avaliação multidimensional e prevenção do declínio funcional 15 > Frágil ou de Alto Risco Declínio funcional estabelecido, devendo ser encaminhado para avaliação multidimensional e acompanhamento especializado visando uma abordagem preventiva, curativa ou paliativa.
A fim de otimizar a relação escore-classificação, compõe as ferramentas do IVCF-20 a Régua de avaliação do declínio funcional:
Figura 2. Régua de avaliação do declínio funcional. Brasil, 2023.

Cada classificação possui ainda estratos que permitem exímio acompanhamento das capacidades funcionais a partir das Atividades Básicas, Avançadas e Instrumentais da Vida Diária (ABVD, AAVD e AIVD), conforme figura abaixo:
Figura1. Estratificação das capacidades funcionais a partir das Atividades Básicas, Avançadas e Instrumentais da Vida Diária (ABVD, AAVD e AIVD). Brasil, 2023
Estratificação de risco clínico-funcional do idoso. Idoso Robusto – ausência de declínio funcional Estrato 1 Idosos que se encontram no grau máximo de vitalidade Idosos independentes para todas as AAVD, AIVD e ABVD Ausência de doenças ou fatores de risco, exceto a própria idade Envelheceram livres de doenças e não apresentam outra condição de saúde preditora de desfechos adversos Estrato 2 Idosos independentes para todas as AAVD, AIVD e ABVD Apresentam condições de saúde de menor complexidade clínica, como a hipertensão arterial controlada e sem lesão de órgão-alvo ou diabetes mellitus controlado e sem lesão de órgão-alvo E/OU Apresentam fatores de risco gerais, como tabagismo, dislipidemia, osteopenia, depressão leve, dentre outros Estrato 3 Idosos independentes para todas as AAVD, AIVD e ABVD Apresentam doenças crônico-degenerativas com base em critérios diagnósticos bem estabelecidos e de maior complexidade clínica, como hipertensão arterial descontrolada ou com lesão de órgão-alvo, diabetes mellitus descontrolado ou com lesão de órgão-alvo, depressão moderada/grave, ataque isquêmico transitório, acidente vascular cerebral, doença renal crônica, insuficiência cardíaca, doença pulmonar obstrutiva crônica/asma, osteoartrite, doença arterial coronariana, história de infarto agudo de miocárdio, doença arterial periférica, câncer não cutâneo, osteoporose densitométrica, dor crônica, fibrilação atrial, doença de Parkinson e anemia Idoso em risco de fragilização – declínio funcional iminente Estrato 4 Idosos independentes para todas as AAVD, AIVD e ABVD Apresentam algumas das situações: Presença de evidências de redução da capacidade aeróbia/muscular: perda de peso significativa, fatigabilidade, baixo nível de atividade física associado à redução objetiva da força muscular ou CP 31cmPresença de CCL ou transtorno neurocognitivo levePresença de comorbidades múltiplas:Duas ou mais doenças crônico-degenerativas bem estabelecidas e de maior complexidade clínica (ver estrato 3)5 ou mais condições crônicas de saúde, incluindo as doenças crônico-degenerativas clássicas, enfermidades (illness), fatores de risco ou sintomas que necessitam de intervenção médicaPolifarmácia: uso diário de 5 ou mais medicamentos de classes diferentesInternação recente, nos últimos 6 meses Estrato 5 Idosos independentes para AIVD e ABVD Apresentam: Limitações nas AAVD (atividades relacionadas à integração social, atividades produtivas, recreativas e/ou sociais)Evidências clínicas de redução significativa da capacidade aeróbia/muscular: VM-4m ≤ 0,8 m/s ou TUG ≥ 20 segundo Idoso frágil – declínio funcional estabelecido Estrato 6 Idosos que apresentam: Independência para ABVD EDeclínio funcional parcial nas AIVD (dependência parcial) Estrato 7 Idosos que apresentam: Independência para ABVD EDeclínio funcional em todas as AIVD (dependência completa) Estrato 8 Idosos que apresentam: Dependência completa nas AIVD ESemidependência nas ABVD: comprometimento de uma das funções influenciadas pela cultura e aprendizado (banhar-se e/ou vestir-se e/ou uso do banheiro) Estrato 9 Idosos que apresentam: Dependência completa nas AIVD EDependência incompleta para ABVD: banhar-se, vestir-se, uso do banheiro, continência e transferência. A única AVDB preservada é a capacidade de alimentar-se sozinho Estrato 10 Idosos que apresentam: Dependência completa para ABVD Encontram-se no grau máximo de fragilidade e, consequentemente, apresentam o máximo de dependência funcional, necessitando de ajuda, inclusive, para alimentar-se
Uma vez organizado o roteiro e instrumentalização da avaliação das pessoas idosas, a farmacêutica residente lançou mão da experiência na aplicação do IVCF-20 junto às pessoas idosas na consulta farmacêutica.
RESULTADOS E DISCUSSÃO
Foram avaliadas ao menos 40 pessoas acima de 60 anos a partir do protocolo definido. Aproximadamente 60% dessa população eram pessoas idosas em risco de fragilidade (pontuação entre 7 a 14 pontos), com estrato variado para classificação. A polifarmácia estava presente em mais de 80% das pessoas idosas. Muito embora não tenha sido aplicado nenhum instrumento de avaliação para Medicamentos Potencialmente Inapropriados para idosos, pela experiência clínica, é possível inferir que mais da metade dos medicamentos em curso estão nessa categoria.
Destaca-se que ao procurar pela assistência farmacêutica na ocasião da retirada de medicamentos, nenhuma das pessoas idosas trazia consigo a Caderneta de Saúde da Pessoa Idosa, instrumento oficial do Ministério da Saúde para monitoramento do estado de saúde das pessoas acima de 60 anos. Os pacientes eram direcionados apenas com as receitas médicas, sem determinação do status funcional. No âmbito da Atenção Primária à Saúde, a orientação da assistência ainda é centrada nas doenças cronicas ou outras condições patológicas, refletindo aspectos históricos e estruturais importantes.
No início do século XX no Brasil o modelo de saúde era centrado na doença e segregação das pessoas idosas, em especial as mais vulneráveis, com grande presença do movimento “asilar”. Na década de 60 ocorreu o protagonismo do Serviço Social do Comércio (SESC), no desenvolvimento de ações de incentivo à autonomia das pessoas idosas. A partir da Constituição Federal de 1988, avanços na “participação Social” e a reversão da política assistencialista para “direito de cidadania”, alavancou movimentos sociais e científicos sobre o envelhecimento humano e direitos da pessoa idosa.
Sofisticada para época, a Política Nacional do Idoso (PNI) – lei n. 8842-1994, não foi aplicada em totalidade, priorizou o convívio em família em detrimento ao “asilamento” e definiu pessoa idosa àquela acima de 60 anos. Contudo, em 1999 foi publicada a Política Nacional de Saúde do Idoso (PNSI), criada através da Portaria nº 1395/1999, com ênfase na promoção do envelhecimento saudável; prevenção de doenças; recuperação da saúde; preservação/melhoria/reabilitação da capacidade funcional e seguridade no convívio social e desempenho da independência. A PNSI também definiu diretrizes ainda bem atuais, tais como: ênfase na promoção do envelhecimento saudável voltado ao desenvolvimento de ações que orientem a melhoria de suas habilidades funcionais; adoção precoce de hábitos saudáveis de vida; eliminação de comportamentos nocivos à saúde e, orientação aos idosos e seus familiares quanto aos riscos ambientais favoráveis a quedas10-11.
Finalmente, em 2006 foi publicada a Política Nacional de Saúde da Pessoa Idosa (PNSPI), Portaria nº 2528/2006, que manteve os moldes da PNSI de 1999, incluiu a implementação de ações e indicou as responsabilidades institucionais para alcance das propostas, instituiu a avaliação continuada dos serviços e fortaleceu os conceitos de capacidade funcional, autonomia, independência e qualidade de vida das pessoas idosas12.
Concomitantemente às evoluções legais no campo da saúde, em 2003, foi sancionado o Estatuto do Idoso – Lei 10.74113, inserindo a pauta dos Direitos dos Idosos e Deveres da Sociedade e, em 2022, foi publicado a LEI Nº 14.423, DE 22 DE JULHO DE 2022, que altera nomenclaturas e garante direitos e deveres das pessoas acima de 60 anos no Brasil14.
Muito embora o Brasil tenha avançado no campo legislativo, a área da saúde da pessoa idosa não avançou na mesma proporção. A Caderneta de Saúde da Pessoa Idosa, que deveria ser a ferramenta para avaliação e orientação do cuidado na Atenção Primária à Saúde tem baixa adesão pelos profissionais e usuários, é pouco específica para as necessidades de saúde da população idosa e não orienta o cuidado.
A ferramenta de base constante na Caderneta da Pessoa Idosa é o Vulnerable Elders Survey -13 (VES-13), desenvolvido com o objetivo de identificar idosos vulneráveis residentes na comunidade e é uma parte do projeto global denominado “Assessing Care of Vulnerable Elders” (ACOVE)15. Os critérios estabelecidos pelos autores para definir vulnerabilidade foram: Idade igual ou superior a 65 anos e Alto risco de declínio funcional ou morte em dois anos (Desfechos de Interesse). A construção do VES-13 foi realizada a partir de estudo retrospectivo, com amostra probabilística de idosos não institucionalizados, incluídos no Medicare Current Beneficiary Survey (EUA) entre o período de 1993 a 1995.
Foram consideradas as 13 principais variáveis preditoras de mortalidade para composição do instrumento: Idade; Autoavaliação da saúde ruim;Presença de informante auxiliar ou substituto; Diabetes; Acidente vascular cerebral; Diagnósticos psiquiátricos; Infarto agudo do miocárdio ou angina; Insuficiência cardíaca ou outras condições cardíacas; Déficit visual e auditivo; Fratura de quadril; Câncer; Artrite e Histórico de tabagismo15.
À acurada análise, é possível observar que o VES-13 tem origem em países desenvolvidos, com idade de corte de 65 anos, com aspectos socioculturais incompatíveis com a realidade brasileira, sobretudo quando considerada a pontuação de corte do instrumento. Na medida em que as pessoas idosas apresentavam três ou mais pontos tinham risco 4,2 vezes maior de declínio funcional e morte em dois anos.
Neste sentido, pela experiência vivenciada na aplicação do Índice de Vulnerabilidade Clínico-Funcional-20 itens (IVCF-20), foi possível considerá-la de fácil aplicação (5 a 10 minutos), com solidez na proposição de classificação e estratificação mais acurada, permitindo condutas mais resolutivas frente aos problemas encontrados. Seu especial destaque está para as pessoas classificadas como “Idoso Frágil”, cujos desafios de manejo na APS são maiores.
O IVCF-20 considera “idoso frágil” aquele com declínio funcional estabelecido e algum grau de dependência para gerenciar sua vida, em virtude de incapacidades únicas ou múltiplas, como incapacidade cognitiva (demência, depressão, delirium e doença mental), instabilidade postural (história de duas ou mais quedas nos últimos 6 meses e/ ou dificuldades da marcha caracterizadas por desequilíbrio e alterações no padrão da marcha, capazes de restringir sua participação social), imobilidade parcial ou completa, incontinência esfincteriana capaz de restringir a participação social do indivíduo ou incapacidade comunicativa (distúrbios da comunicação oral/ escrita, da audição e da visão, capazes de restringir a participação social do indivíduo) 7.
Esse grupo de idosos frágeis se divide em três subgrupos, de acordo com a probabilidade de melhora funcional e/ ou qualidade de vida7:
- Idoso frágil com alto potencial de melhora funcional: são idosos com maior probabilidade de ganho funcional e/ ou qualidade de vida, beneficiando-se do acompanhamento geriátrico-gerontológico especializado integrado com a APS.
- Idoso frágil com baixo potencial de melhora funcional: são idosos que apresentam declínio funcional estabelecido e baixo potencial de reversibilidade clínico-funcional. Nesses idosos, o acompanhamento geriátrico-gerontológico especializado não necessita ser feito de forma intensiva. Este subgrupo deve ser manejado na APS, com apoio da AAE em saúde do idoso quando necessário, com o objetivo de evitar a piora funcional.
- Idoso frágil em fase final de vida: apresenta grande dependência funcional e sobrevida estimada menor que 6 meses ou que tem resposta negativa à seguinte pergunta: “Você ficaria surpreso se o paciente falecesse nos próximos meses, semanas ou dias?”.
A Teoria Multidimensional do Envelhecimento adotada pelo IVCF-20 estima que cerca de 50% das pessoas acima de 60 anos atendidas pela APE é seja robusta, necessitando de pequenos ajustes na atenção à saúde, particularmente no que se refere à prescrição de intervenções fúteis ou potencialmente iatrogênicas. Cerca de 20% dos idosos são frágeis e necessitam de respostas diferenciadas para suas demandas de saúde, definidas de maneira compartilhada pela AAE e APS. O terceiro grupo, idosos com risco de fragilização ou pré-frágeis, representa cerca de 30% da população idosa e deve ser monitorado rigorosamente pela APS, pois estão em risco de adquirirem incapacidades funcionais7. Esses dados são compatíveis com os encontrados no presente relato de experiência.
CONSIDERAÇÕES FINAIS
O cuidado oferecido às pessoas idosas, especialmente àqueles portadores de múltiplas condições crônicas de saúde ou com necessidades complexas, é frequentemente fragmentado, ineficiente, ineficaz e descontínuo, podendo agravar ainda mais sua condição de saúde.
A atenção à saúde das pessoas idosas mais frágeis, com qualidade, resolutividade e custo-eficácia, deve ser associada a princípios essenciais, como: a) avaliação multidimensional ou abrangente, que reconheça as demandas biopsicossociais do usuário, seus valores, crenças, sentimentos e preferências para o cuidado; b) elaboração do plano de cuidados, composto por todas as intervenções preventivas, curativas, reabilitadoras e paliativas; c) Comunicação eficaz entre os profissionais e serviços necessários para implementação do plano de cuidados e, d) Promoção do engajamento ativo do usuário e sua família no cuidado com sua saúde.
REFERÊNCIAS
Caldas, CP. Envelhecimento populacional e transição Epidemiológica: implicações para a Enfermagem. IN: Gonçalves, LHT; Tourinho, FSV, (org.). Enfermagem no cuidado ao idoso hospitalizado. Barueri, SP: Manole, 2012. (Série enfermagem).
- Furtado, EA. Formação de cuidadores de idosos. In: Cardoso, MCAF (org.). Fonoaudiologia no envelhecimento. São Paulo: Roca, 2012.
- Cardoso, MCAF. Envelhecimento. In: Cardoso, MCAF (org.). Fonoaudiologia no envelhecimento. São Paulo: Roca, 2012.
- Veras, R. A contemporary and innovative care model for older adults. Rev. bras. geriatr. gerontol., Rio de Janeiro, v. 23, n. 1, e200061, 2020. <http://www.scielo.br/scielo.php?script=sci_arttext&pid=S1809-98232020000100202&lng=en&nrm=iso>.
- Organização das Nações Unidas. Relarório da 69.a ASAMBLEA MUNDIAL DE LA SALUD. Acción multisectorial para un envejecimiento saludable basado en el ciclo de vida: proyectocde estrategia y plan de acción mundiales sobre el envejecimiento y la salud. https://www.paho.org/es/documentos/accion-multisectorial-para-envejecimiento-saludable-basado-ciclo-vida-proyecto
- Organização Panamericada da Saúde. Década do Envelhecimento Saúdável mas Américas. https://www.paho.org/pt/decada-do-envelhecimento-saudavel-nas-americas-2021-2030#:~:text=A%20D%C3%A9cada%20do%20Envelhecimento%20Saud%C3%A1vel,sociedade%20para%20todas%20as%20idades.
- Moraes, EN; Carmo, JA; Machado, CJ; Moraes, FL. Índice de Vulnerabilidade Clínico-Funcional-20: proposta de classificação e hierarquização entre os idosos identificados como frágeis. Revista da Faculdade de Ciências Médicas de Sorocaba (Impresso), v. 22, p. 31-35, 2021.
- Brito; Oliveira; Silva; Penha, et al, 2023. O Mundo da Saúde, 2023,47:079-088, e13582022. https://revistamundodasaude.emnuvens.com.br/mundodasaude/article/view/1487/1282.
- Marques, JD et al. Análise do Índice de Vulnerabilidade Clínico-Funcional-20 dos idosos usuários do sistema único de saúde. Rev Soc Bras Clin Med. 2020;18(4):206-13.
- Brasil, Política Nacional do Idoso (PNI) – lei n. 8842-1994. https://www.planalto.gov.br/ccivil_03/leis/l8842.htm
- Brasil. Política Nacional de Saúde do Idoso (PNSI), criada através da Portaria nº 1395/1999. https://www2.mppa.mp.br/sistemas/gcsubsites/upload/37/Portaria%20NR%201395-99%20Politica%20Nac%20Saude%20Idoso.pdf
- Brasil. Política Nacional de Saúde da Pessoa Idosa (PNSPI), Portaria nº 2528/2006. https://bvsms.saude.gov.br/bvs/saudelegis/gm/2006/prt2528_19_10_2006.html
- Brasil. Estatuto do Idoso – Lei 10.741. https://www.planalto.gov.br/ccivil_03/leis/2003/l10.741.htm#:~:text=LEI%20No%2010.741%2C%20DE%201%C2%BA%20DE%20OUTUBRO%20DE%202003.&text=Disp%C3%B5e%20sobre%20o%20Estatuto%20do%20Idoso%20e%20d%C3%A1%20outras%20provid%C3%AAncias.&text=Art.,a%2060%20(sessenta)%20anos.
- Brasil. Lei Nº 14.423, de 22 de julho de 2022. https://www.planalto.gov.br/ccivil_03/_Ato2019-2022/2022/Lei/L14423.htm
Sloss EM, Solomon DH, Shekelle PG, Young RT, Saliba D, MacLean CH, Rubenstein LZ, Schnelle JF, Kamberg CJ, Wenger NS. Selecting target conditions for quality of care improvement in vulnerable older adults. J Am Geriatr Soc. 2000 Apr;48(4):363-9. doi: 10.1111/j.1532-5415.2000.tb04691.x. PM
Valmira Ribeiro dos Santos1 – Acadêmica do curso de pós graduação em Farmácia, Bacharel em Farmácia pela UNIDERP-ANHANGUERA, Campo Grande-MS, Brasil. Email: val.valmira2012@hotmail.com
Viviane Pereira Marques dos Santos.2 – Mestre em Biotecnologia, Universidade Católica Dom Bosco, Campo Grande, MS, Brazil. Preceptora do Programa de Residência Multiprofissional em Saúde da Família e Comunidade-Sesau/MS FIOcCRUZ. E-mail: viviane.df12@hotmail.com.br
Maria Gabrielle dos Santos Corrêa3 – Acadêmica do curso de pós graduação em Farmácia, Bacharel em Farmácia pela UFMS, Campo Grande-MS, Brasil. E-mail: gabriellemaria.2000@gmail.com
Ramon Moraes Penha4 – Prof. Adjunto do Instituto Integrado de Saúde da Universidade Federal do Mato Grosso do Sul (UFMS). Coordenador da Clinica Escola Integrada/UFMS. Coordenador do Ambulatório de Gerontogeriatria da Clínica Escola Integrada/UFMS. E-mail: ramon.penha@ufms.br
