POST-HERPETIC NEURALGIA – THE BENEFITS OF PHYSICAL THERAPY IN THE TREATMENT OF NEUROPATHIC PAIN: A CASE REPORT
REGISTRO DOI: 10.5281/zenodo.10199295
Douglas Lourenço da Costa1
Me. Jéssica Maria de Espindola2
RESUMO
INTRODUÇÃO: A neuralgia pós-herpética é uma complicação do período após o herpes zoster, responsável por um dos tipos mais comuns de dor neuropática, no qual é caracterizada por uma sensação intensa de ardência e queimação. Busca-se explorar as possibilidades que os meios fisioterapêuticos podem oferecer no tratamento desta condição, a fim de determinar se as abordagens terapêuticas são eficazes na redução da dor crônica e bem-estar do paciente. OBJETIVO: Investigar os benefícios dos recursos fisioterapêuticos sob a dor neuropática descrita. METODOLOGIA: A paciente com neuralgia pós-herpética foi submetida a um tratamento de fisioterapia domiciliar ao longo de dois meses, com um total de 36 sessões. O tratamento incluiu a associação de Neuro Eletroestimulação Transcutânea (TENS) e técnicas terapêuticas manuais. A avaliação da dor foi realizada antes e após cada sessão usando a Escala Visual Analógica (EVA) para medir a eficácia do tratamento ao longo do período proposto. RESULTADOS: Após 36 sessões de fisioterapia domiciliar, houve uma redução significativa da dor neuropática na paciente com neuralgia pós-herpética, melhorando sua qualidade de vida, embora a cura completa não tenha sido alcançada. CONCLUSÃO: Este estudo destacou a eficácia da fisioterapia no alívio da neuralgia pós-herpética, com redução dos sintomas e melhoria do bem-estar e humor da paciente. Futuras pesquisas são necessárias para aprimorar as opções fisioterapêuticas.
Palavras-chave: Herpes zoster. Neuralgia pós-herpética. Tratamento. Dor neuropática. TENS
ABSTRACT
INTRODUCTION: Post-herpetic neuralgia is a complication that occurs after herpes zoster and is responsible for one of the most common types of neuropathic pain, characterized by an intense sensation of burning and discomfort. This study aims to explore the possibilities that physiotherapeutic methods can offer in the treatment of this condition, to determine the effectiveness of therapeutic approaches in reducing chronic pain and improving the patient’s well-being. OBJECTIVE: To investigate the benefits of physiotherapeutic interventions in alleviating the described neuropathic pain. METHODOLOGY: The patient with post-herpetic neuralgia underwent a two-month home-based physiotherapy treatment, comprising a total of 36 sessions. The treatment included a combination of transcutaneous electrical nerve stimulation and manual therapeutic techniques. Pain assessment was conducted before and after each session using the Visual Analog Scale (VAS) to measure the treatment’s efficacy over the proposed period. RESULTS: After 36 sessions of home-based physical therapy, there was a significant reduction in neuropathic pain in the patient with post-herpetic neuralgia, improving her quality of life, although complete cure was not achieved. CONCLUSION: This study highlighted the effectiveness of physical therapy in relieving postherpetic neuralgia, reducing symptoms, and improving the well-being and mood of the patient. Future research is necessary to enhance physiotherapeutic options.
Keywords: Herpes zoster. Post-herpetic neuralgia. Treatment. Neuropathic pain. TENS.
INTRODUÇÃO
O herpes zoster ocorre devido à reativação do vírus varicela-zoster, o mesmo que causa a catapora (Jeon, 2015). Representa um considerável ônus para a saúde global, um problema que se estima aumentar à medida que a população envelhece (Kawai, et. al, 2014). As erupções cutâneas são semelhantes às da catapora, porém focadas em uma região específica do corpo, extremamente dolorosas e seguem o percurso de um ou vários nervos que tenham sido afetados pela infecção (Santos et. al, 2012). Essa reativação pode afetar qualquer faixa etária, mas sua incidência é maior em pacientes idosos e imunocomprometidos. A necessidade de hospitalização e as complicações associadas ao herpes zoster aumentam com o avanço da idade (Koshy et. al, 2018).
A complicação mais comum após a fase aguda do herpes zoster é a neuralgia pós-herpética, que é uma síndrome de dor neuropática, envolvendo os mecanismos periférico e central (Heymann et al., 2008). Afeta cerca de 22% das pessoas que sofreram com o herpes zoster, e pode apresentar maior gravidade em indivíduos com diabetes mellitus (Pentikis et al., 2011).
Pacientes idosos são os mais acometidos pela neuralgia pós-herpética e apresentam maior risco de dor prolongada, visto que a neuralgia pós-herpética é de difícil controle e requer um tratamento personalizado para cada paciente (Chen et al., 2011). A neuralgia pós-herpética apresenta dores espontâneas, que ocorrem sem estímulo aparente, com características como queimação, formigamento, choques, pontadas, dor contínua, variando em intensidade (Schestatsky, 2008).
Aos acometidos com neuralgia pós-herpética, é crucial considerar outras condições médicas e os medicamentos que o paciente faz uso antes de determinar a abordagem terapêutica, com foco sempre no bem-estar do paciente (Kost et al., 1996). A Neuro Eletroestimulação Transcutânea (TENS) pode ser útil para o alivio da dor, no entanto, é importante ressaltar que a eficácia de TENS no tratamento da dor provocada pelo herpes zoster não foi completamente confirmada devido à ausência de estudos controlados e randomizados (González et al., 2017).
Portanto, este estudo tem como objetivo identificar os benefícios da intervenção terapêutica na neuralgia pós-herpética, apresentando um caso clínico que ilustra as estratégias fisioterapêuticas específicas utilizadas, como TENS e a terapia manual. Além disso, pretende-se analisar a eficácia dos meios fisioterapêuticos como abordagem para a neuropatia crônica pós-herpética, contribuindo para uma melhor compreensão das opções terapêuticas disponíveis. É fundamental destacar que a literatura científica atual oferece evidências limitadas sobre a eficácia dos protocolos fisioterapêuticos no manejo da neuralgia causada pela herpes zoster (Portella et. al, 2013).
METODOLOGIA
A paciente recebeu tratamento em sua própria residência ao longo de 36 sessões durante dois meses. O protocolo inicial consistiu em uma sessão de terapia manual de 5 minutos, seguida de 5 minutos de crioterapia e uso de TENS com frequência de 4Hz, largura de pulso de 450µs e duração de 40 minutos.
Após a quarta sessão, o protocolo foi ajustado para incluir uma terapia manual de 10 minutos. A aplicação de TENS foi alterada para uma frequência de 50Hz, mantendo a largura de pulso de 450µs e a duração de 40 minutos. Além disso, ao final das sessões, foi incorporado o uso de óleo de massagem com arnica para alívio adicional da dor e relaxamento muscular.
Com base em evidências clínicas, o protocolo foi novamente modificado após a 7ª sessão até a 13ª sessão. O tempo de aplicação de TENS foi estendido para 60 minutos, com uma frequência de 50Hz e largura de pulso de 450µs.
As sessões subsequentes mantiveram uma frequência de 40Hz, uma largura de pulso de 150µs e uma duração de 50 minutos.
O estudo utilizou a Escala Visual Analógica (EVA) para avaliar a dor da paciente antes e após as sessões de tratamento. Os resultados dessas avaliações foram analisados para avaliar a eficácia do tratamento ao longo do período proposto.
O estudo foi aprovado pelo Comitê de Ética em Pesquisa (CEP) do Centro Universitário do Norte, número do parecer: 6.281.497. A participante deste estudo assinou o Termo de Consentimento Livre e Esclarecido.
O CASO CLÍNICO
Paciente J.L.A, sexo feminino, 80 anos de idade, com histórico médico de diabetes mellitus e hipertensão arterial sistêmica, manifestou, em fevereiro de 2021, erupções cutâneas na área esquerda do dorso e costelas, acompanhadas de dor intensa e sensação de queimação. Posteriormente, foi diagnosticada como caso de herpes zoster após internação hospitalar.
Durante o período agudo da condição, a paciente experimentou um nível de dor classificado como 10 na Escala Visual Analógica (EVA), o que levou à administração de morfina para proporcionar alívio. Entretanto, a dor retornava de maneira intensa após algumas horas. Após o período agudo, as erupções cutâneas foram seguidas por hiperestesia (aumento da sensibilidade) e parestesia (sensações anormais, como formigamento).
É importante citar que a paciente também apresenta alodinia térmica, ou seja, dor em resposta a estímulos térmicos, especialmente durante o banho. A paciente está sob acompanhamento regular com médico neurologista e atualmente está em tratamento com pregabalina (150mg) e carbamazepina (200mg), que são amplamente reconhecidos como medicamentos principais para o manejo da dor neuropática.
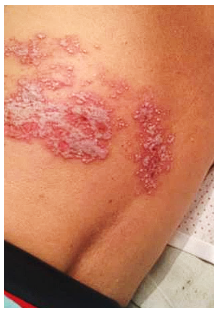
Figura 1. Paciente durante a fase aguda do herpes zoster (2021).
Na figura 1 é retratado o dorso da paciente durante o período agudo do herpes zoster. Observam-se claramente as erupções cutâneas caracterizadas por vesículas agrupadas ao longo de um dermátomo específico. As lesões apresentavam eritema e sinais de inflamação. A distribuição das erupções corresponde ao trajeto de inervação da via nervosa afetada e parece uma faixa ou cinturão ao redor do corpo. Isso acontece porque o vírus ativa-se e segue o trajeto de um único nervo, causando erupções e dor ao longo desse trajeto em um padrão linear na pele. A presença dessas erupções dolorosas é um marcador característico da infecção pelo vírus varicela-zoster.
A paciente relatou dor intensa e desconforto na área afetada durante esse período, condizente com os sintomas típicos desta fase do herpes zoster. Ela foi diagnosticada com herpes zoster precisamente durante o período no qual a pandemia estava em curso. Sua vivência durante a fase aguda da doença reflete os desafios enfrentados por muitos pacientes nesse contexto.
Maia et. al (2021) apontam um aumento da incidência dessa infecção durante a pandemia de COVID-19, embora a associação entre herpes zoster e COVID-19 não esteja bem estabelecida, o que sugere uma correlação entre essas doenças. O gráfico abaixo apresenta um aumento no número de casos de Herpes Zoster no Brasil, o que pode se correlacionar com o período da pandemia de COVID-19.
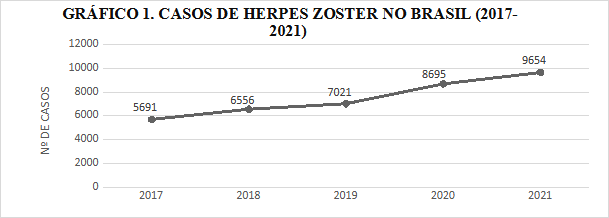
Fonte dos dados: Adaptado de Maia et al., International Journal of Infectious Diseases, v. 104, p. 732–733, 2021.
O TRATAMENTO FISIOTERAPÊUTICO
Este estudo de caso propôs um protocolo de tratamento fisioterapêutico específico para neuralgia pós-herpética, considerando 3 etapas de intervenção ao longo da quantidade de sessões pré-estabelecidas.
Etapa 1 (Sessões 1-12): Durante as treze primeiras sessões, o foco foi na redução do quadro álgico e no alívio dos sintomas mais intensos. Para isso, foram utilizadas as técnicas:
- 1) Eletroterapia: Frequências específicas, com uso de TENS, foram aplicadas visando a redução da sensação de dor crônica.
- 2) Dessensibilização com Crioterapia: Uso controlado de resfriamento localizado para diminuir a sensibilidade e aliviar o desconforto na área afetada.
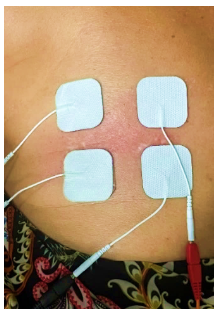
Figura 2. Paciente durante o uso do TENS.
- 3) Terapia Manual: Manipulações suaves para melhorar a mobilidade, reduzir a tensão muscular, além de proporcionar hipoalgesia. Nas sessões de 9 a 12, a paciente relatou parestesia, e durante a terapia manual foram encontrados pontos gatilhos na região do dorso e costelas, que foram tratados com sucesso, proporcionando alívio total para a paciente. Foi incorporado o uso de óleo de massagem de arnica para potencializar os efeitos anti-inflamatórios e analgésicos da terapia manual.
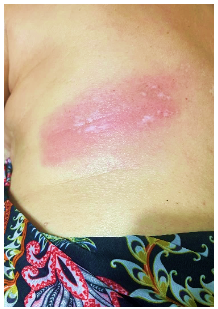
Figura 3. Paciente apresenta rubor após as técnicas de terapia manual.
Etapa 2 (Sessões 13-24): Nessa etapa do tratamento para a neuralgia pós herpes zoster, o foco principal foi manter os benefícios que foram alcançados na etapa anterior. Para isso, as duas abordagens principais continuaram sendo utilizadas:
- 1) Terapia Manual: Foram mantidas as técnicas de terapia manual que demonstraram eficácia na Etapa 1 do tratamento. Foi dada especial atenção às áreas na qual a paciente relatou sentir parestesia ou desconforto persistente.
- 2) Eletroterapia: A Neuro Eletroestimulação Transcutânea (TENS) continuou sendo parte fundamental do tratamento. Foram necessários ajustes nos parâmetros com base na resposta da paciente, onde o objetivo principal foi seguir reduzindo a dor contínua e aliviar os sintomas.
Etapa 3 (Sessões 25-36): Nessa última etapa do tratamento para a neuralgia pós-herpética, o foco se concentrou na consolidação dos ganhos obtidos nas etapas anteriores, permitindo a avaliação completa dos efeitos das abordagens fisioterapêuticas empregadas.
A utilização da Neuro Eletroestimulação Transcutânea (TENS) e da Terapia Manual permaneceram como componentes fundamentais do tratamento. Houve apenas ajuste no tempo de exposição com TENS, enquanto os demais parâmetros não foram ajustados se comparados à Etapa 2, visto que a paciente correspondeu positivamente à programação da etapa anterior.
RESULTADOS
Tabela 1. Resumo de Medidas e Resultados do Tratamento da Neuralgia Pós-Herpética
1ª Etapa 2ª Etapa 3ª Etapa Fases Redução Manutenção Consolidação Abordagens Utilizadas Crioterapia Terapia manual TENS TENS Terapia manual TENS Terapia manual Valor Máximo de Dor (Pré-sessão) 9 8 6 Valor Mínimo de Dor (Pré-sessão) 3 0 0 Média de Dor (EVA) 5,92 2,0 1,58 Categoria de Dor Moderada/Intensa Leve Leve % Redução de Dor – -66,22% -20,90% Total de sessões com EVA=0 – 5 8 % de sessões com EVA=0 – 41.67% 66,67% Parâmetros do TENS (Sessões 1-3) – 40Hz, 450µs; 40 min. (Sessões 4-6) – 50Hz, 450µs; 40 min. (Sessões 7-12) – 50Hz, 450µs; 60 min. 40Hz, 150µs; 50 min. 40Hz, 150µs; 60 min.
O acompanhamento da evolução do tratamento foi documentado através da Escala Visual Analógica de Dor (EVA), que registrou o grau de dor antes e após cada uma das sessões. A análise desses dados proporcionou informações importantes sobre a eficácia das intervenções realizadas.
Considerando que a primeira etapa do tratamento consistiu em 12 sessões e foi concluída, é possível tirar algumas conclusões sobre a eficácia do tratamento da paciente com neuralgia pós-herpes zoster utilizando a Escala Visual Analógica (EVA) para mensurar o nível de dor.
Inicialmente, a paciente relatou níveis significativos de dor, variando de 6 a 9 na escala EVA, ao início das sessões de tratamento. Observou-se uma redução significativa no nível da dor após cada sessão.
No início da segunda etapa de tratamento (13ª sessão), observou-se um desenvolvimento importante na evolução do estudo. A paciente relatou que não apresentava nenhuma dor significativa, marcando uma notável ausência dos desconfortos ocasionados pela neuralgia pós-herpética. Além do mais, a paciente informou ter experimentado uma noite de sono com qualidade satisfatória na noite anterior, sem ser acometida por sintomas desagradáveis de parestesia.
Um outro ponto importante registrado, na segunda etapa do tratamento, é que 5 sessões registraram grau 0 na Escala Visual Analógica, o que indica que a combinação de terapia manual e eletroterapia foi bem-sucedida em manter o alívio da dor e dos sintomas.
Durante as doze sessões finais (25-36), a paciente apresentou uma evolução notável em termos de redução da dor e melhoria dos sintomas. A partir da 29ª sessão, a paciente relatou ausência de dor, com todos os registros na EVA marcando 0. Esses índices indicam uma tendência clara de redução da dor ao longo dessas sessões finais.
Analisando cuidadosamente todo o tratamento fisioterapêutico, observou-se uma variação na Escala Visual Analógica (EVA) que merece atenção especial, pois houve aumento temporário na dor em todas as etapas do tratamento.
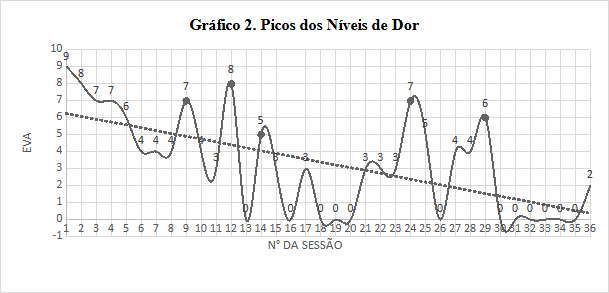
Legenda: Foram considerados picos do nível de dor as sessões que registram valores ≥ EVA 5.
Esses picos de dor transitórios podem ser atribuídos a uma série de fatores. Primeiramente, é importante considerar que a dor neuropática muitas vezes é cíclica e sujeita a flutuações (Barros et. al, 2016). Portanto, não é incomum que a intensidade da dor varie ao longo do tratamento, mesmo quando uma tendência geral de melhora é observada.
Considerando que durante o intervalo das sessões 9 e 12 a paciente apresentou resfriado, que podem tornar a paciente mais sensível à dor e menos tolerante a qualquer desconforto. Já nas sessões 14, 24 e 29 a área do corpo afetada pela herpes zoster apresentava sudorese e calor devido à temperatura ambiente, logo, a alodinia térmica pode ter desencadeado esses picos no quadro álgico, resultando em variações temporárias nos níveis de dor.
Em síntese, apesar da presença de picos temporários na intensidade da dor ao longo do tratamento, os resultados gerais deste estudo de caso demonstram uma notável eficácia no tratamento da paciente com neuralgia pós-herpética. Em números totais, a porcentagem de redução de dor entre a 1ª etapa (12 primeiras sessões) e a 3ª etapa (12 últimas sessões) é de aproximadamente 73.31%. A partir de uma condição inicial de dor significativa, a combinação de terapia manual com TENS mostrou-se capaz de proporcionar alívio e melhoria substancial dos sintomas.
A evolução constante e a tendência geral de redução da dor ao longo das sessões atestam a eficácia das intervenções fisioterapêuticas. Além disso, a análise cuidadosa desses picos de dor transitórios revelou uma série de fatores que podem influenciar na flutuação da dor neuropática, reforçando a complexidade do tratamento dessa condição. Portanto, esses resultados não apenas destacam a eficácia das abordagens terapêuticas adotadas, mas também enfatizam a necessidade de considerar a variabilidade da dor neuropática ao planejar e ajustar as intervenções fisioterapêuticas.
É importante destacar que, embora tenha havido uma redução significativa no quadro álgico da paciente, bem como melhorias notáveis em sua qualidade de vida, humor e queixas referente aos sintomas de parestesia e alodinia térmica, não se observou uma cura completa da neuralgia pós-herpética ao longo do estudo. Os resultados obtidos indicaram uma eficácia na redução dos sintomas e no alívio da dor, mas a condição neuropática persistiu. Portanto, o tratamento fisioterapêutico desempenhou um papel crucial na gestão da condição, proporcionando à paciente um maior conforto e bem-estar, já que os fármacos utilizados pela paciente, há 2 anos, não obtinham resultados satisfatórios no controle da dor.
DISCUSSÃO
Os desfechos deste relato de caso sobre o tratamento da neuralgia pós-herpética em uma paciente refletem a importância da intervenção fisioterapêutica no manejo da dor neuropática crônica. Os resultados demonstraram uma melhoria notável na qualidade de vida da paciente e uma redução substancial da dor, conforme avaliado pela Escala Visual Analógica (EVA).
Nas fases iniciais do tratamento, a ênfase foi na redução da dor e no alívio dos sintomas mais intensos. Nathan e Wall (1974), em seus estudos, ao empregarem TENS, alcançaram uma redução da dor em aproximadamente 27% dos participantes, que não haviam experimentado alívio tão eficaz com outras formas de tratamento. Em comparação com nosso estudo, a aplicação adaptada de TENS, considerando frequências e parâmetros ajustados para cada paciente, também contribuiu para uma significativa redução da dor ao longo das 36 sessões, proporcionando alívio e melhorias nos sintomas pré-existentes.
Nos ensaios clínicos conduzidos por Ing et al. (2015), aproximadamente 39% dos 20 participantes experimentaram diminuições notáveis na escala de dor ao utilizar dispositivos TENS. Apesar das divergências no tamanho da amostra, em comparação com nosso estudo, ambos apresentaram uma redução significativa da dor em pacientes com neuralgia pós-herpética, concluindo-se que há tendência positiva em relação à eficácia da intervenção com TENS.
O estudo de Barbarisi, et. al (2010) investigou a eficácia do tratamento combinado de pregabalina e TENS em 30 pacientes com neuralgia pós-herpética. Após uma semana, o resultado foi a redução significativa da dor na escala visual analógica. No estudo de Fenollosa et. al (1999), envolvendo 23 pacientes com neuralgia pós-herpética, a aplicação de TENS resultou em uma redução de mais de 50% da dor para 12 participantes, conforme a pontuação prévia na escala visual analógica.
Em nosso estudo, onde a paciente também apresentou uma redução do quadro álgico acima de 50%, os resultados parecem alinhar-se com os padrões observados nos estudos mencionados. Todos os estudos indicam uma resposta favorável ao tratamento, sugerindo que a intervenção, seja pregabalina associada de TENS ou apenas TENS, pode ser eficaz na diminuição da dor associada à neuralgia pós-herpética.
Para Amer-Cuenca et. al (2011), TENS produz seu efeito analgésico ativando as fibras aferentes dos tecidos profundos e com a combinação de parâmetros adequados reduz a dor desde o primeiro minuto de aplicação. Assim como no nosso relato de caso adotou-se a estratégia de ajustar os parâmetros de TENS em cada etapa para evitar possíveis tolerâncias, os autores mencionam a importância de usar intensidades elevadas para obter uma maior duração do efeito analgésico após o final da sessão e como a aplicação diária repetida com os mesmos parâmetros pode levar ao desenvolvimento de adaptação por meio do paciente.
Rabey (2003) afirma que a terapia manual age através da teoria das comportas, visto que o contato manual e a fricção na pele estimulam mecanorreceptores que possuem a capacidade de interromper a transmissão de estímulos dolorosos na medula espinhal. Essa abordagem também teve relevância ao longo do tratamento, pois durante as todas as etapas a terapia manual desempenhou um papel importante no alívio da dor, segundo relatos da pacientes. Essa redução da dor por meio da terapia manual pode ocorrer pelo efeito hipoalgésico (Nogueira, 2008).
Cook et. al (2023) menciona que a terapia manual é uma abordagem alternativa para a dor neuropática, mas não deve ser considerada como um tratamento isolado. Para ser eficaz no tratamento da dor neuropática, as técnicas de terapia manual devem influenciar diretamente as origens da dor neuropática, como manipulação e estimulação dos mecanorreceptores, além de influenciar fatores secundários, como a promoção da circulação sanguínea, liberação de endorfinas e o relaxamento dos tecidos ao redor na área de tratamento.
Segundo Wang et al. (2017) a administração regular de medicamentos para tratar dor neuropática, quando acompanhada de terapias intervencionistas, representa a abordagem mais adequada para o tratamento de pacientes com neuralgia pós-herpética. Em virtude disso, as intervenções fisioterapêuticas, podem ser opções válidas no manejo da dor neuropática combinadas ao uso de medicamentos, pois, segundo o autor, combinar diferentes intervenções de maneira apropriada resulta em um alívio da dor.
Já Gibson et. al(2017) afirmam que devido à qualidade extremamente baixa das evidências disponíveis, não é possível afirmar de maneira confiável se as formas terapêuticas não farmacológicas são eficazes no alívio da dor em indivíduos com neuralgia pós-herpética. Além disso, alegam que a ausência de dados impossibilitou a formulação de conclusões sobre o impacto de TENS na qualidade de vida dos pacientes.
Acerca disso, estudos bem conduzidos e controlados podem apresentar evidências positivas em relação à eficácia dos meios fisioterapêuticos, no alívio da dor neuropática, especificamente da neuralgia pós-herpética. Ao documentar a evolução da dor na paciente do estudo de caso, fica um claro exemplo de como o uso de TENS e terapia manual pode ser personalizada para atender às necessidades individuais. Isso destaca a importância de observar as respostas ao tratamento e a possibilidade de sucesso em casos individuais.
CONSIDERAÇÕES FINAIS
Este estudo ressaltou a eficácia das intervenções fisioterapêuticas, especialmente o uso de TENS e terapia manual, no tratamento da neuralgia pós-herpética. A redução significativa da dor, a adaptação personalizada do protocolo e a notável melhoria nos sintomas apresentados, destacam o potencial impacto benéfico da fisioterapia na qualidade de vida da participante com essa condição.
É fundamental reconhecer algumas limitações no tratamento da neuralgia pós-herpética, como a resposta variável dos pacientes, efeitos colaterais dos fármacos e consequentemente tolerância e dependência pelo organismo, além de que, as evidências existentes revelam-se insuficientes para sustentar efeitos positivos de abordagens não farmacológicas, visto que os estudos, em sua grande maioria, se mostram com grande variabilidade nas metodologias utilizadas.
Por isso, torna-se necessário desenvolver futuras pesquisas com amostras mais amplas e estudos controlados, inclusivamente com recursos fisioterapêuticos, para obter uma compreensão mais abrangente da eficácia dos meios terapêuticos empregados ao longo do relato de caso, visando aprimorar as estratégias de intervenção para a neuralgia pós-herpética.
REFERÊNCIAS
AMER-CUENCA, et al. Pain relief by applying transcutaneous electrical nerve stimulation (TENS): a randomized double-blind placebo-controlled trial. European Journal of Pain, v. 15, n. 1, p. 29-35, 2011.
BARBARISI, et. al. Pregabalin and transcutaneous electrical nerve stimulation for postherpetic neuralgia treatment. Clin J Pain. v. 26, n. 7, p. 567-572, 2010.
BARROS, et. al. Quadro clínico e diagnóstico da dor neuropática. Revista Dor, v. 17, p15-19, 2016.
CHEN, et al. Risk of herpes zoster in patients with systemic lupus erythematosus: a three-year follow-up study using a nationwide population-based cohort. Clinics, v. 66, n. 7, p. 1177–1182, 2011.
COOK, et al. Developing Manual Therapy Frameworks for Dedicated Pain Mechanism. JOSPT Open, v. 1, n. 1, p. 48-62, 2023.
FENOLLOSA, et. al. Eficacia del TENS a largo plazo en el dolor crónico no maligno. Rev Soc Esp Dolor, v. 6, p. 351-356, 1999.
GIBSON, et. al. Transcutaneous electrical nerve stimulation (TENS) for neuropathic pain in adults. Cochrane Database of Systematic Reviews, v. 11, 2017.
GONZÁLEZ, A; ROSAS, CO. Herpes zoster (HZ) y neuralgia posherpética (NPH) en el adulto mayor: particularidades en la prevención, el diagnóstico y el tratamiento. Gaceta Médica de México Artículo de Revisión, v. 153, n. 1, p. 92-101, 2017.
HEYMANN, et al. Diabetes as a Risk Factor for Herpes Zoster Infection: Results of a Population-Based Study in Israel. Infection, v. 36, n. 3, p. 226–230, 2008.
ING, et. al Transcutaneous electrical nerve stimulation for chronic post-herpetic neuralgia. International Journal of Dermatology, 2015
JEON, YH. Herpes zoster and postherpetic neuralgia: Practical consideration for prevention and treatment. Korean Journal of Pain, v. 28, p. 177-184, 2015.
KAWAI, et. al. Systematic review of incidence and complications of herpes zoster: Towards a global perspective. BMJ Open, v. 4, e004833, 2014.
KOSHY, et al. Epidemiology, treatment and prevention of herpes zoster: A comprehensive review. ResearchGate, v. 84, n. 3, p. 251–262, 2018.
KOST, RG.; STRAUS, SE. Postherpetic Neuralgia — Pathogenesis, Treatment, and Prevention. New England Journal of Medicine, v. 335, n. 1, p. 32–42, 1996.
MAIA, et al. Increased number of Herpes Zoster cases in Brazil related to the COVID-19 pandemic. International Journal of Infectious Diseases, v. 104, p. 732–733, 2021.
NATHAN, PW; WALL, PD. Treatment of Post-Herpetic Neuralgia by Prolonged Electric Stimulation. BMJ, v. 3, n. 5932, p. 645–647, 1974.
NOGUEIRA, LAC. Neurofisiologia da terapia manual. Fisioterapia Brasil, v. 9, n. 6, p. 414-421, 2008.
PENTIKIS, et. al. Pharmacokinetics and Safety of FV-100, a Novel Oral Anti-Herpes Zoster Nucleoside Analogue, Administered in Single and Multiple Doses to Healthy Young Adult and Elderly Adult Volunteers. Antimicrobial Agents and Chemotherapy, v. 55, n. 6, p. 2847–2854, 2011.
PORTELLA, et. al. Herpes-zoster and post-herpetic neuralgia. Revista Dor. São Paulo, v. 14, n. 3, p. 210-215, 2013.
RABEY, MI. Post-herpetic neuralgia: Possible mechanisms for pain relief with manual therapy. Manual Therapy, v. 8, n. 3, p. 180-184, 2003.
SANTOS, et al. Human herpes virus: types, oral manifestations and treatment. Odontol. Clín.-Cient, v. 11, n. 3, p. 191–196, 2012.
SCHESTATSKY, P. Definition, Diagnosis, and Treatment of Neuropathic Pain. Clinical and Biomedical Research, [S. l.], v. 28, n. 3, 2009.
WANG, et al. Morphine and pregabalin in the treatment of neuropathic pain. Experimental and Therapeutic Medicine, v. 13, n. 4, p. 1393–1397, 2017.
1 Discente do Curso de Fisioterapia do Centro Universitário do Norte – UNINORTE
2 Mestre em Ciências da Reabilitação, Coordenadora do Curso de Fisioterapia do Centro Universitário do Norte – UNINORTE
Endereço: Av. Djalma Batista, 2056 – Parque Dez de Novembro | Manaus | AM | 69050-010
