HYPERKERATOSIS AND ACANTHOSIS WITH MILD ATYPICALITY – CASE REPORT
REGISTRO DOI: 10.5281/zenodo.10150757
Katyany Rodrigues Soares
Orientadora Prof. Esp. Caren Cristina da Silva Batista
Prof. Esp. Ana Gabriela Reis Arouca
Marcela Ângela Ferreira da Silva
RESUMO
O presente trabalho relatará um caso clínico de hiperqueratose com atipia discreta. O objetivo deste trabalho é relatar um caso clínico de hiperqueratose com atipia discreta além de realizar uma revisão de literatura sobre essa condição cutânea. Os principais aspectos que envolvem a metodologia que fundamentou este estudo sobre hiperqueratose com atipia discreta, embasou-se em uma revisão bibliográfica, coletando artigos relevantes relacionados às palavras-chave: hiperqueratose com atipia discreta, lesão pré-cancerosa, diagnóstico, tratamento, e acompanhamento clínico. Essa pesquisa foi conduzida utilizando plataformas científicas reconhecidas, como PubMed, Medline e ScieLo. A finalidade desta produção é apresentar um caso clínico de hiperqueratose com atipia discreta e relatando todos os métodos, etapas e a evolução do caso por registro fotográfico, de forma a demonstrar como a intervenção terapêutica foi realizada.
Palavras-chave: Hiperqueratose com atipia discreta. Lesão pré-cancerosa. Diagnóstico. Tratamento. Acompanhamento clínico.
SUMMARY
The present work will report a clinical case of hyperkeratosis with mild atypia. The objective of this study is to report a clinical case of hyperkeratosis with mild atypia and to conduct a literature review on this skin condition. The main aspects involving the methodology that underpinned this study on hyperkeratosis with mild atypia were based on a literature review, collecting relevant articles related to the keywords: hyperkeratosis with mild atypia, precancerous lesion, diagnosis, treatment, and clinical follow-up. This research was conducted using recognized scientific platforms such as PubMed, Medline, and ScieLo. The purpose of this production is to present a clinical case of hyperkeratosis with mild atypia, detailing all methods, stages, and the case’s progress through photographic documentation to demonstrate how therapeutic intervention was carried out.
Keywords: Hyperkeratosis with mild atypia. Precancerous lesion. Diagnosis. Treatment. Clinical follow-up.
1 INTRODUÇÃO
O objetivo principal desse trabalho é apresentar o caso clínico de hiperqueratose com atipia discreta e relatar todos os métodos, etapas e a evolução do caso por registro fotográfico de forma a demonstrar como a intervenção terapêutica será realizada, lançando mão de técnicas cirúrgicas excisionais para remoção e posterior análise desse tecido hiper ceratinizado. Secundáriamente serão abordadas as características clínicas das lesões de hiperqueratose com atipia discreta em relação ao tamanho, forma, cor e localização na pele do paciente, e também as características histopatológicas das lesões, incluindo a presença de atipias celulares e outras alterações microscópicas relevantes. Essa análise permite a investigação dos fatores de risco associados à hiperqueratose com atipia discreta, como histórico de exposição solar, idade, sexo e antecedentes pessoais e familiares.
A designação “leucoplasia oral” foi cunhada pela primeira vez em 1877 para descrever lesões brancas na mucosa bucal de origem desconhecida (RODRIGUES et al., 2000). Em 1978, a Organização Mundial de Saúde (OMS) definiu a leucoplasia como uma “placa branca ou mancha branca que não pode ser removida por raspagem e não pode ser caracterizada clinicamente ou patologicamente como qualquer outra condição”. (Neville, 2009).
As alterações histológicas correspondentes a um quadro clínico de leucoplasia podem englobar um conjunto variado de diagnósticos, tais como hiperqueratose, acantose, displasia, carcinoma in situ e carcinoma de células escamosas invasivas. (Neville, 2009). Atualmente, a Leucoplasia Oral (LO) é considerada uma desordem potencialmente maligna, sendo a lesão com maior ocorrência de potencial de malignização na cavidade oral. O potencial de transformação maligna é o fator determinante para avaliar o risco de uma lesão ou condição pré-maligna evoluir para um câncer, tanto no momento do diagnóstico inicial quanto no futuro.
A leucoplasia geralmente afeta principalmente indivíduos do sexo masculino (70%) com idade acima de 40 anos. Embora a causa exata da leucoplasia seja desconhecida, várias hipóteses têm sido levantadas para explicar o surgimento dessa lesão. Entre essas hipóteses, destacam-se o uso de tabaco, o consumo excessivo de álcool, a exposição à radiação ultravioleta e a possível relação com microrganismos, como o treponema pallidum, cândida albicans e papilomavírus humano (HPV) (Neville, 2009).
O desenvolvimento da leucoplasia tem sido associado a diversos fatores de risco, tais como o uso de tabaco, consumo excessivo de álcool, exposição à radiação ultravioleta, presença de infecções por microrganismos como o treponema pallidum, cândida albicans e papilomavírus humano (HPV), além de idade avançada e histórico de lesões prévias na mucosa oral.
Estudos têm apontado o consumo de tabaco em suas diversas formas, como fumar, cheirar e mascar, como o principal fator de risco. É importante ressaltar que o tipo e as formas de consumo de tabaco podem variar regionalmente e exercer influência significativa na ocorrência e nas características das lesões associadas (Speight; Khurram; Kujan, 2018)
Além do tabaco, outras substâncias também têm sido relacionadas a problemas de saúde bucal. Entre elas, destaca-se o consumo de Noz de Areca, uma semente proveniente de palmeiras encontradas em regiões da Ásia e da África, e o Betel, uma folha de uma espécie de planta trepadeira originária das regiões sul e sudeste da Ásia. Essas substâncias são frequentemente marcadas em combinação, formando o que é conhecido como Paan (ou Betel Quid). O Paan é especificamente a associação de noz de Areca, cal (hidróxido de cálcio em pó) e folhas de Betel (Palmerín-Donoso; Cantero-Macedo; Tejero-Mas, 2020)
O consumo de álcool tem sido objeto de investigação como fator etiológico para a leucoplasia. Estudos realizados por Hashibe et al (2000) mostraram uma relação dose-resposta entre a frequência de ingestão de álcool e o risco de desenvolvimento de leucoplasia em homens. Essa pesquisa identificou o álcool como um importante fator de risco para o surgimento dessa condição oral.
A possível associação entre o vírus HPV e o desenvolvimento de leucoplasia tem sido objeto de especulação em alguns estudos. Em uma pesquisa conduzida por Ha et al (2002), foi detectado DNA do vírus HPV em apenas uma das 102 lesões potencialmente malignas estudadas, representando uma porcentagem mínima de 0,98 da amostra.
Outro estudo realizado por Campisi et al (2004) apontou um risco aumentado de infecção por HPV em leucoplasias, mas não estabeleceu o vírus como fator causal para o surgimento dessa doença. Contrariamente, em uma análise de 17 leucoplasias, SIRIBANG-ON et al (2008) não encontraram material genético compatível com DNA do HPV. Nesse mesmo estudo, ao considerar as características dos pacientes, a maioria deles tinha histórico de alcoolismo, consumo de tabaco ou mascava noz de areca, sugerindo que esses fatores poderiam estar relacionados ao aparecimento das lesões.
Atualmente, o exame histopatológico da leucoplasia é amplamente reconhecido como o método mais indicado e confiável para realizar o diagnóstico de transformação maligna. Através dessa abordagem, é possível obter informações detalhadas sobre as características das células epiteliais e identificar possíveis alterações pré-cancerosas, permitindo um diagnóstico preciso e uma avaliação adequada do risco de desenvolvimento de câncer (Scully; Porter, 2000).
A realização do exame histopatológico possibilita a análise microscópica das células presentes na lesão de leucoplasia, identificando padrões específicos que podem indicar a presença de atipias celulares e displasias, que são indicativos de um maior potencial de malignidade. Dessa forma, o método contribui significativamente para o planejamento do tratamento e para o monitoramento adequado dos pacientes com leucoplasia, visando à prevenção e ao diagnóstico precoce do câncer bucal (José et al., 2019).
O tratamento não cirúrgico das leucoplasias é uma abordagem terapêutica que pode ser adotada em certos casos para o controle e acompanhamento dessas lesões. Embora o exame histopatológico seja fundamental para estabelecer o diagnóstico e avaliar o risco de transformação maligna, algumas leucoplasias de menor gravidade podem ser tratadas sem a necessidade de intervenção cirúrgica.
Atualmente, o tratamento da leucoplasia oral abrange uma variedade de opções terapêuticas, incluindo terapias sistêmicas e remoção cirúrgica (Holmstrup; Dabelsteen, 2016). As terapias sistêmicas englobam a administração de retinóides, extratos de chá verde, inibidores da ciclooxigenase-2 e do fator de crescimento epidérmico, bem como agonistas do receptor ativado por proliferadores de peroxissoma. Essas abordagens têm sido investigadas como estratégias para controlar e tratar as lesões de leucoplasia, buscando reduzir a possibilidade de transformação maligna e melhorar os desfechos clínicos para os pacientes afetados (Van Der Waal, 2019).
A terapia fotodinâmica tem despertado crescente interesse devido às suas vantagens singulares. Uma revisão sistemática prévia sobre essa abordagem terapêutica revelou uma taxa geral de remissão (parcial e total) de 76,1% (Li et al., 2019). A terapia fotodinâmica é uma intervenção não cirúrgica que permite a acumulação seletiva de fotossensibilizadores no tecido-alvo antes da aplicação da luz, o que resulta em dano oxidativo às células pré-malignas e malignas. Essa estratégia possibilita o tratamento direcionado, preservando ao máximo o tecido saudável circundante e minimizando possíveis complicações (Fan et al., 1996)
A terapia fotodinâmica é uma intervenção não cirúrgica que permite o acúmulo seletivo de fotossensibilizadores no tecido-alvo antes da entrega da luz, causando dano oxidativo às células pré-malignas e malignas. Até agora, existem muitos tipos de fotossensibilizadores que podem ser usados na terapia fotodinâmica, incluindo ácido 5-aminolevulínico (5-ALA), Photofrin e mTHPC (Van Der Waal, 2019).
O uso do 5-ALA tem sido amplamente explorado no tratamento de displasias epiteliais orais devido às suas notáveis vantagens. Esse composto possibilita uma excelente penetração nos tecidos mais profundos, minimizando efeitos colaterais indesejados, aumentando a seletividade e reduzindo a fototoxicidade. Além disso, o 5-ALA está associado a menos dor durante o tratamento, tornando-o mais tolerável para os pacientes. Sua aceitação é facilitada por não exigir rigorosa restrição à exposição à luz, o que representa um diferencial importante em relação a outras terapias (Sasahira; Kirita, 2018).
2 METODOLOGIA
Para formar o embasamento teórico do presente trabalho foram coletados artigos inscritos sob as palavras-chave: hiperqueratose com atipia discreta, lesão pré-cancerosa, diagnóstico, tratamento, e acompanhamento clínico nas plataformas científicas PubMed, Medline e Scie-Lo.
Os Artigos adquiridos foram então estudados para que a conduta operatória do achado clínico fosse traçada com embasamento em técnicas com relatos de sucesso por repetição e que apresentassem uma boa metodologia em suas etapas cirúrgicas e com apresentação de proservação do paciente após intervenção.
3 RELATO DE CASO
Paciente do gênero masculino, 64 anos de idade, hipertenso descontrolado e usuário crônicos de entorpecentes, apresentou-se para atendimento com queixa periodontal dolorosa. Durante exame clínico foi verificado falta de controle de placa eficaz, grande acúmulo de biofilme por vestibular e lingual de todos os elementos, mobilidade dos dentes anteriores inferiores acompanhado de desconforto mastigatório. Ao exame clínico bucal foi formulada uma hipótese diagnóstica de hiperqueratose e acantose com atipia discreta em mucosa jugal do lado direito (figura 01), sendo proposto para este caso uma remoção cirúrgica da lesão com margem de segurança para confirmação de diagnóstico em exame laboratorial histopatológico.
Figura 01.
Na primeira consulta foi realizada uma orientação de higiene oral e orientação de forma acessível sobre como seria a intervenção cirúrgica para confirmação do diagnóstico, a importância do diagnóstico diferencial e explicações sobre riscos cirúrgicos e benefícios à saúde geral.
Depois de sete dias, foi realizada a cirurgia. Uma aferição de condição de saúde pré-operatória foi realizada de forma a assegurar que o paciente estava em estase arterial e sanguínea (capilar). A intervenção foi iniciada com a técnica anestésica local diretamente sobre o tecido a ser incisionado e ao redor de forma a promover hemostasia por vaso constricção, procedeu-se para a etapa de remoção do tecido jugal lesionado, com o auxílio de uma lâmina 15C, foi feito um retalho circular ao redor da lesão mantendo uma margem de 2mm de segurança, garantido a excisão completa da lesão leucoplásica em profundidade de 3mm (figura02 e 03).
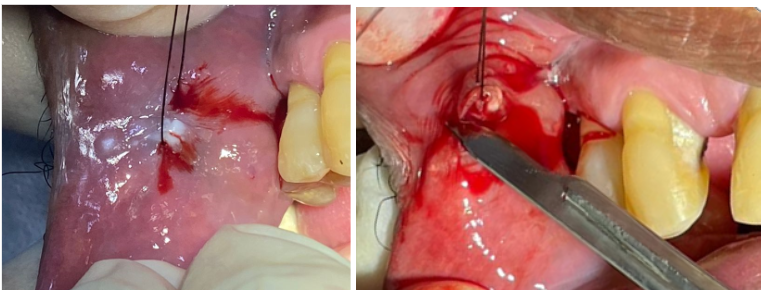
Figura 02 e 03.
A peça excisionada foi então posicionada no interior de um pote coletor universal em submersão de formol e enviado para o laboratório para análise histopatológica. A coaptação dos bordos foi realizada com fio de nylon 4.0 em dois pontos simples (figura 04 e 05) e ao paciente foi notificada a necessidade de retorno pós-operatório para remoção de sutura e acompanhamento da regeneração da área.
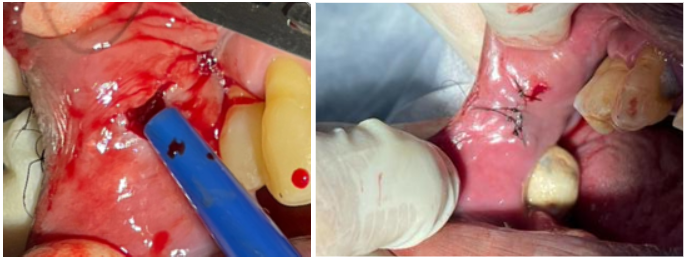
Figuras 04 e 05.
Após 15 dias, em laudo, foi confirmado o diagnóstico de hiperqueratose e acantose com atipia discreta, onde foram descritas as características macroscópicas do fragmento: alongado de tecido mole, coloração acastanhada, superfície lisa, consistência firme e elástica, que mede 0,8×0,6×0,4 cm. Seguida pela descrição microscópica (figura 06), onde foi evidenciado em cortes histológicos que o fragmento de mucosa jugal estava recoberta por epitélio estratificado pavimentoso paraqueratinizado com acantose, degeneração hidrópica, espongiose e hipercromatismo e que a lâmina própria estava formada por um tecido conjuntivo fibroso e denso, exibindo áreas de discreto infiltrado inflamatório mononuclear.
Figura 06.
4 RESULTADOS E DISCUSSÃO
A hiperqueratose e acantose com atipia discreta são condições orais que têm sido objeto de interesse crescente na área da odontologia e patologia bucal. Essas alterações na mucosa bucal podem ser clinicamente diagnosticadas como lesões brancas, caracterizadas por um aumento anormal na camada de queratina e notável proliferação de células epiteliais. Embora muitas dessas lesões sejam benignas, algumas podem apresentar potencial de transformação maligna, o que as torna um importante tema de pesquisa e atenção clínica.
A hipótese deste estudo é que a hiperqueratose com atipia discreta é uma condição cutânea com características específicas na apresentação clínica e histopatológica, e acredita-se que abordagens terapêuticas, como a excisão cirúrgica com margens de segurança e acompanhamento clínico adequado, são eficazes para o diagnóstico e tratamento dessa condição, resultando em uma resolução satisfatória das lesões cutâneas e prevenção de recorrências. A análise detalhada do caso clínico, juntamente com a revisão de literatura, fornecerá suporte para esta hipótese e contribuirá para o conhecimento científico sobre a hiperqueratose com atipia discreta.
5 CONSIDERAÇÕES FINAIS
Concluiu-se que a técnica cirúrgica empregada neste relato clínico foi efetiva para a redução das áreas de hiperqueratose, restauração da anatomia bucal comprometida e a proteção contra possíveis recidivas da lesão, trazendo conforto funcional e estético para o paciente.
REFERÊNCIAS BIBLIOGRÁFICAS
FAN, K. F. M.; HOPPER, C.; SPEIGHT, P. M.; BUONACCORSI, G.; MACROBERT, A. J.; BOWN, S. G. Photodynamic therapy using 5-aminolevulinic acid for premalignant and malignant lesions of the oral cavity. Cancer, v. 78, n. 7, p. 1374–1383, 1996.
HOLMSTRUP, P.; DABELSTEEN, E. Oral leukoplakia—to treat or not to treat. Oral Diseases, v. 22, n. 6, p. 494–497, 2016.
JOSÉ, H.; COELHO, R.; MACEDO, C.; ANTONIO, M.; COSTA, N. UMA ANÁLISE RETROSPECTIVA DE LESÕES MALIGNAS E DESORDENS A RETROSPECTIVE ANALYSIS OF MALIGNANT AND POTENTIALLY MALIGNANT DISORDERS DIAGNOSED IN SEVEN YEARS Resumo Abstract. v. 46, n. 1, p. 5–13, 2019.
LI, Y.; WANG, B.; ZHENG, S.; HE, Y. Photodynamic therapy in the treatment of oral leukoplakia: A systematic review. Photodiagnosis and Photodynamic Therapy, v. 25, p. 17–22, 2019. Disponível em: <https://www.sciencedirect.com/science/article/pii/S1572100018301157>.
NEVILLE, B. W. D. D. C. A. J. B. Oral and Maxillofacial Pathology. 3. ed.
PALMERÍN-DONOSO, A.; CANTERO-MACEDO, A. M.; TEJERO-MAS, M. Oral leukoplakia TT – Leucoplasia oral. Atencion primaria, v. 52, n. 1, p. 59–60, jan. 2020. Disponível em: <https://pubmed.ncbi.nlm.nih.gov/31029457>.
SASAHIRA, T.; KIRITA, T. Hallmarks of Cancer-Related Newly Prognostic Factors of Oral Squamous Cell CarcinomaInternational Journal of Molecular Sciences2018.
SCULLY, C.; PORTER, S. ABC of Oral Health. Swellings and Red, White, and Pigmented Lesions. BMJ (Clinical research ed.), v. 321, n. 7255, p. 225–228, jul. 2000.
SPEIGHT, P. M.; KHURRAM, S. A.; KUJAN, O. Oral potentially malignant disorders: risk of progression to malignancy. Oral Surgery, Oral Medicine, Oral Pathology and Oral Radiology, v. 125, n. 6, p. 612–627, 2018. Disponível em: <https://www.sciencedirect.com/science/article/pii/S2212440317312488>.
VAN DER WAAL, I. Oral Leukoplakia; a Proposal for Simplification and Consistency of the Clinical Classification and Terminology. Medicina oral, patologia oral y cirugia bucal, v. 24, n. 6, p. e799–e803, nov. 2019.
