REGISTRO DOI: 10.5281/zenodo.10137402
IANKA QUEIROZ LIMA (ORIENTADORA)1
CATARINA SANTOS DA SILVA2
GABRIELLE FERNANDA AGUIAR GONÇALVES3
TALYSSA MIRANDA GUEDES4
RESUMO
A pesquisa tem como objetivo geral contextualizar a fotobiomodulação do laser de baixa intensidade no tratamento da gengivoestomatite herpética primária em crianças. Os objetivos específicos são: elencar as características clínicas e epidemiológicas da gengivoestomatite herpética primária em crianças; mapear acerca do uso do laser de baixa intensidade na odontologia; apontar os benefícios do laser terapia no tratamento da gengivoestomatite; descrever o protocolo clínico. A metodologia utilizada é revisão de literatura integrativa, explicativa, qualitativa. Os resultados obtidos apontam que lasers de classe 2 e 3 são os mais utilizados no tratamento do gengivoestomatite herpética primária e os tipos: hélio-neônio (HeNe) e o Díodo (GaAlAs), trazem benefícios como: alívio dos sintomas, analgésica, regeneração tecidual e cicatrização das lesões e úlceras; e vantagens como: terapia invasiva, rápida recuperação e redução de riscos de infecção. Desse modo, conclui-se que o tratamento da gengivoestomatite herpética primária com laser de baixa intensidade é benéfica e vantajosa para o paciente.
Palavras-chave: Odontopediatria; Gengivoestomatite Primária; Laser; Terapia.
1 INTRODUÇÃO
O uso de laser de baixa intensidade (LBI) na odontopediatria possui várias vertentes e está em constante evolução e desenvolvimento. A literatura tem mostrado efeitos analgésicos, anti-inflamatório e cicatrizantes, tornando o tratamento de patologias mais eficientes, inclusive da gengivoestomatite herpética primária (GHP) (RODRIGUES et al., 2021).
A GHP em bebês e crianças é quase sempre causada pelo vírus do herpes simples (HVS-1), geralmente entre 6 meses a 5 anos de idade, tendo uma prevalência de 33% nessa população (ANJANEYAN, DURAISAMY, PAI, 2023; HAAS, DAMO, GOMES, 2016). Sua manifestação acontece com uma semana após contato com gotículas de salivas contaminadas, após esse período inicia-se as latências dolorosas e pequenas úlceras, acompanhadas também de febre, mal-estar geral, irritabilidade, dor de cabeça, linfadenopatia regional, tem sua cura espontânea das úlceras no período de 7 e 14 dias (SANTOS, JÚNIOR, CARVALHO, 2022; HUANG et al., 2020), podem se distribuir amplamente através da boca, envolvendo o palato, faringe, gengivas, mucosa bucal e língua (LIMA et al., 2021).
Nesse contexto, o conhecimento das características físicas das diferentes luzes do laser e de suas propriedades ópticas e térmicas dos tecidos orais são importantes para entender a interação dos lasers odontológicos com os tecidos biológicos, auxiliando crucialmente na escolha correta da terapia mais eficiente para o tratamento da GHP (FERREIRA et al., 2023).
Alguns estudos relataram que a administração de aciclovir oral dentro de 72 a 96 h após o início da doença pode efetivamente reduzir a duração da febre, úlceras orais e dificuldade de ingestão de alimentos em crianças com essa condição (HUDSON, POWELL, 2009; LAWALL et al., 2005). No entanto, no estudo realizado por Huang et al., (2020) não houve melhora significativa na duração da febre e na diminuição do tempo de hospitalização de crianças com GHP, com uso de aciclovir em até 72 horas.
Assim, o tratamento a LBI vem ganhando cada vez mais espaço como estratégia de tratamento do GHP (RIBEIRO et al., 2021; RODRIGUES et al., 2021; MARANGONI et al., 2022). Apesar de não existir um protocolo universalmente aceito para essa finalidade, a terapia com laser tem-se colocado como coadjuvante no tratamento convencional (VAZZOLLER et al., 2016).
Desse modo, a pesquisa propõe por meio do levantamento bibliográfico contextualizar as características clínicas e epidemiológicas da GHP em crianças, difundir o conhecimento a acerca do uso do laser em odontopediatria no tratamento da GHP bem como seu protocolo clínico.
2 PERCURSO METODOLÓGICO
A presente pesquisa é de caráter explicativo e tem como objetivo geral contextualizar o uso do laser de baixa intensidade no tratamento da gengivoestomatite herpética primária em crianças.
A coleta de dados incluiu artigos publicados nas bases de dados Scientific Eletronics Library Online (SciELO), Rede de Revistas Científicas de América Latina y el Caribe, España y Portugal (Redalyc), Literatura Latino-Americana e do Caribe em Ciências da Saúde/Bireme (LILACS), National Library of Medicine (PubMed) e Biblioteca Virtual em Saúde Odontológica (BVS) utilizado os seguintes descritores: Odontopediatria; Gengivoestomatite Primária; Laser; Terapia.
Foram incluídos estudos do tipo de revisão de literatura, revisão sistemática, relato de caso, estudos longitudinais e experimentais. Pesquisa inicial, foram encontrados 75 artigos e após uma leitura seletiva, 42 artigos foram excluídos; após aplicação dos critérios de exclusão, 11 artigos foram excluídos; finalizando a coleta de dados, 22 artigos foram selecionados para o desenvolvimento do estudo.
3 RESULTADOS E DISCUSSÃO
A GHP (Figura 1) é uma doença viral altamente contagiosa que afeta crianças, adolescentes e adultos, e se caracteriza por uma inflamação na gengiva e nas mucosas da boca. Tem alta prevalência em crianças entre um e seis anos, causada pelo HSV tipo 1 que corresponde a 90% dos casos, atinge mais crianças do gênero feminino, sendo recorrente entre os dois e três anos de idade, representa 25% dos casos no Brasil (ANJANEYAN, DURAISAMY, PAI, 2023; DA SILVA et al., 2020).
Figura 1. Gengivoestomatite herpética primária
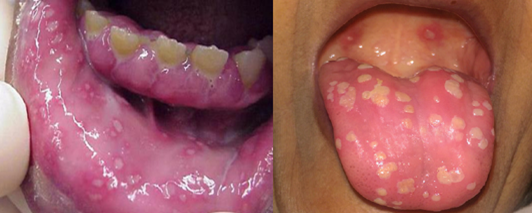
Fonte: Anjaneyan, Duraisamy e Pai (2023).
De acordo com Matos et al. (2016) as crianças podem apresentar um mal-estar geral, dor ao deglutir, dificuldade de se alimentar, irritabilidade, febre e linfadenopatia regional. Outras possíveis complicações evidenciadas nos estudos de Santos, Júnior e Carvalho (2022) incluíram desidratação, infecção bacteriana secundária, herpes labial recorrente, herpes genital e até mesmo uma síndrome rara que afeta o sistema nervoso central.
O diagnóstico é feito com base na análise dos sintomas clínicos, histórico médico e exame físico. Em casos específicos, o médico pode solicitar exames laboratoriais, tais como o teste de anticorpos e o teste de reação em cadeia da polimerase (PCR). Os exames laboratoriais comuns incluem hemograma completo, dosagem de proteínas, dosagem de sódio e potássio, além dos testes sorológicos mais específicos para detecção do vírus e anticorpos. Nesse contexto, o diagnóstico é primordial para escolha da melhor estratégia de tratamento da patologia. Uma das soluções que vem ganhando destaque da Odontologia é o tratamento com LBI (HUANG et al., 2020; MATOS et al., 2016).
Diante dos avanços tecnológicos, uma terapia vem se destacando para o tratamento da GHP é a LBI. Amplamente utilizada na Odontologia, o laser é definido como uma radiação eletromagnética que se propaga através do espaço. Composto por substâncias sólidas, líquidas e gasosas, apresentam características monocráticas e fótons que penetram nos tecidos duros e moles que varia de cumprimento de onde de 380 a 700nm e potência variável de 250 a 500mW. Seus efeitos biológicos são causados por efeitos fotofísicos, fotoquímicos e fotobiológicos (LOPES et al. 2022; MONTEMOR, RAMOS, 2022).
Sua aplicabilidade nos tecidos mole e duros tem grandes vantagens. Destacam-se os efeitos biológicos no tecido duro a capacidade de redução bacteriana no local, relacionado ao efeito dos lasers infravermelho e o efeito térmico produzem mudanças estrutural nas células bacterianas (RODRIGUES et al., 2021).
Os estudos de Rumão et al. (2021)com 12 crianças de 5 a 8 anos submetidas ao uso do laser de Diodo apontaram para excelentes resultados relacionados a redução da inflamação, redução do sangramento e aceleração do tempo de cicatrização das úlceras. Esses mesmos resultados foram apontados nos estudos de Nogueira et al. (2021) quanto a eficiência e aceleração da cicatrização das lesões em apenas 3 sessões de Laser. Relacionados aos efeitos de cicatrização, pesquisa de Rodrigues et al., (2021) evidenciaram paralelo ao processo de aceleração da cicatrização, efeitos estimulantes na regeneração óssea dos pacientes submetidos a LBI.
Os autores Marangoni et al. (2022) evidenciam os benefícios do LBI em crianças relacionados aos efeitos analgésicos e redução de dor na região lesionada. Um estudo com 30 crianças, Rumão et al., (2020) obteve os mesmos resultados.
Outro benefício evidenciado é o efeito anti-inflamatório dos LBI que ao interagir com os tecidos, ativa o processo de regeneração celular e reduz o processo inflamatório, acelerando o processo de cicatrização (VAZZOLLER et al., 2016). Estudos de Ribeiro et al. (2021) alerta para os efeitos opostos quando utilizado o LBI em alta doses, inibe os efeitos anti-inflamatórios da laserterapia.
Os estudos de Ferreira et al. (2023), De Barros e De Vasconcelos Catão (2022) e Vazzoller et al., (2016) enfatizam os efeitos do laser no tecido mole, tem grande capacidade de eliminação dos tecidos doentes por meio dos cumprimentos de onda que favorecem a hemoglobina e melanina, funcionando como excelente coagulante e hemostático. No tratamento da GHP os tipos de lasers mais utilizados são os de classe 2 e 3. Nesse contexto, destacam-se o laser de díodo e Hélio-neônio (Figura 2) (VAZZOLLER et al., 2016). Essa preferência dar-se ao fato de os profissionais evidenciar a eficiência dos lasers com ondas vermelhas de 632 a 660nm e infravermelhos de 820 a 940nm que tem poder de atingir regiões mais profundas (MARANGONI et al., 2022).
Figura 2. Laser de Díodo e Hélio neônio

Fonte: Marangoni et al. (2022).
Esses benefícios são evidenciados por meio do poder de fotobiomodulação do laser. Consiste na utilização de luz de baixo poder para regular processos biológicos em nível celular. Esse tipo de tratamento envolve expor tecidos biológicos à luz, geralmente nas faixas visíveis e infravermelhas próximas do espectro. Embora o mecanismo exato da fotobiomodulação ainda não seja totalmente compreendido, existem várias teorias e evidências que indicam maneiras pelas quais ela pode afetar as células e os tecidos (DE BARROS; DE VASCONCELOS CATÃO, 2022).
Segundo De Barros e De Vasconcelos Catão (2022), Marangoni et al. (2022) e Couto et al. (2017), alguns mecanismos propostos pela fotobiomodulação são:
Produção de ATP (Adenosina Trifosfato): A luz tem a capacidade de estimular a atividade da cadeia respiratória mitocondrial, o que resulta em um aumento na produção de ATP. Isso pode levar a melhorias na função das células e sua habilidade de se regenerar (COUTO et al., 2017).
Aumento da Circulação Sanguínea: A fotobiomodulação pode promover a dilatação dos vasos sanguíneos, aumentando o fluxo sanguíneo para a área exposta à luz. Isso pode melhorar o fornecimento de oxigênio e nutrientes às células, contribuindo para o processo de cicatrização e recuperação (DE BARROS; DE VASCONCELOS CATÃO, 2022).
Redução da Inflamação: Estudos sugerem que a fotobiomodulação tem a capacidade de regular tanto a liberação das citocinas pró-inflamatórias quanto das anti-inflamatórias, resultando em uma diminuição da resposta inflamatória (FERREIRA et al., 2023).
Ativação de Enzimas e Proteínas: A luz tem influência sobre diversas enzimas e proteínas, incluindo aquelas envolvidas no processo de reparação celular e síntese proteica (MARANGONI et al., 2022).
Modulação dos Processos de Sinalização Celular: A fotobiomodulação é capaz de afetar as vias responsáveis pela comunicação entre as células, incluindo aquelas relacionadas ao crescimento celular, diferenciação e sobrevivência celular (COUTO et al., 2017).
Redução do Estresse Oxidativo: A luz desempenha um papel importante no equilíbrio do estresse oxidativo nas células, reduzindo assim a produção dos radicais livres e promovendo atividades antioxidantes (DE BARROS; DE VASCONCELOS CATÃO, 2022).
Ressalta-se que o efeito da fotobiomodulação pode variar dependendo da dose de luz, comprimento de onda utilizado e tipo de células ou tecidos irradiados. Além disso, a investigação nesta área continua e novos conhecimentos são obtidos sobre os mecanismos subjacentes à fotobiomodulação (MARANGONI et al., 2022).
Não há muitas evidências relacionadas ao protocolo clínico do uso da LBI na literatura (PASCHOAL et al., 2022). Todavia, os estudos de Rumão et al., (2021) sugerem um protocolo para o uso do Laser de Diodo, seguindo o manual e as recomendações do fabricante onde indicava-se o comprimento de onda de 808nm e potência de 0,1W em uma área de spot de 24mm2 com direcionamento perpendicularmente com a mucosa, livre de saliva, duração de 20s para cada ponto de aplicação, conforme ilustrado na figura a seguir.
Figura 3. Uso do Laser de Diodo no tratamento da GHP
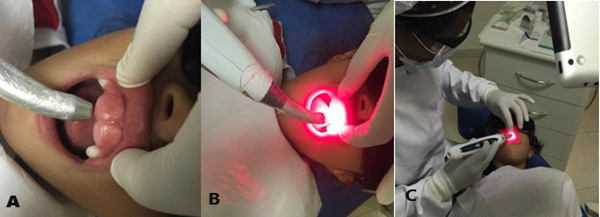
Fonte: Rumão et al. (2021).
O tratamento das lesões intraorais com irradiações por LBI (comprimento de onda = 660nm) foi proposto visto suas ações biomoduladora, anti-inflamatória, antiálgica, antiedematosa e cicatrizante. Foram realizadas, semanalmente, aplicações pontuais com dose de 90 J/cm² e potência de 40 mW e área de spot de 0,04 cm2 (DE BARROS; DE VASCONCELOS CATÃO, 2022).
Figura 4. Tratamento da GHP com laser
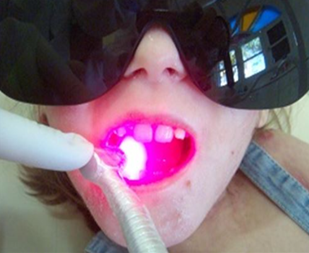
Fonte: De Barros e De Vasconcelos Catão (2022).
No relato clínico de Vazzoller et al., (2016) para o tratamento da GHP, foi utilizado protocolo clínico semelhante ao indicado por Rumão et al., (2021) onde as sessões de LBI foram divididas em 3 dias com aplicação de 50 segundos divididos em 5 pontos distintos da lesão com comprimento de onda de 600nm e 100W de potência, conforme ilustra a figura a seguir.
Figura 5. Tratamento da GHP com laser de Diodo
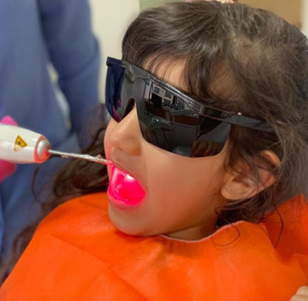
Fonte: Rumão et al., (2021).
De Moraes et al. (2022), Hudson e Powell (2009) e Lawall et al. (2005) relatam que muitas aplicações de laser de baixa intensidade são realizadas por meios ativos de diodo nos comprimentos de onda vermelhos (632, 660nm) e infravermelhos (820, 940nm). Esses LBI proporciona o estímulo ao sistema imunológico o que pode ajudar o corpo a combater o vírus do herpes mais rapidamente, bem como maior metabolismo dos neurônios e acréscimo da capacidade de formação de mielina. Todo procedimento cumprindo rigorosamente o manual de instrução e recomendações do fabricante, além do conhecimento e capacitação do profissional que manuseia o equipamento a laser.
Porém, alguns cuidados e precauções são necessários como: os dentistas precisam ser cuidadosos para não expor técnicos e pacientes à luz laser durante procedimentos; os profissionais de odontologia envolvidos no procedimento devem utilizar óculos de proteção e garantir uma boa ventilação na sala de tratamento durante a aplicação do laser; os pacientes que possuem algum tipo de sensibilidade são mais propensos a sentir desconforto durante o tratamento com o laser (MARANGONI et al., 2022).
Nesse contexto, os benefícios terapeuticos do LBI foram amplamente evidenciados na literatura e incluem: ação analgesica, anti-inflamatório, ação de regeneração nervosa e ação cicatrizante. O LBI pode ser utilizado como analgésico em alguns procedimentos, como extração dentária, reduzindo a necessidade de medicamentos analgésicos pós-operatórios. Pode ser utilizado para acelerar a regeneração tecidual em casos de feridas cirúrgicas na boca ou do tratamento de GHP. Utilizado para aliviar sintomas como dor e inflamação em casos de deformidades ósseas, aftas e herpes labial (DE MORAES et al., 2022; PASCHOAL et al., 2022; NOGUEIRA et al., 2021; RUMÃO et al., 2021; VAZZOLLER et al., 2016).
Desse modo, as vantagens obtidas pelo tratamento da GHP por LBI abrangem: método não invasivo, não causa dor, inflamação ou sangramento excessivo durante ou após o procedimento que maximizar adesão ao método; os pacientes geralmente apresentam uma recuperação mais rápida do que em outros tratamentos, com menor dor e inflamação; como o laser é um agente estéril, ele reduz o risco de infecções em cirurgias e em outros tratamentos odontológicos (DE MORAES et al., 2022; LOPES et al. 2022; MONTEMOR, RAMOS, 2022; PASCHOAL et al., 2022; NOGUEIRA et al., 2021; RUMÃO et al., 2021; VAZZOLLER et al., 2016).
O efeito da fotobiomodulação relacionados a dosimetria variada de radiação afeta a atividade da cadeia respiratória mitocondrial e alguns marcadores de estresse oxidativo. Este mecanismo criado pelo uso de terapia a laser de baixa potência, incluindo aumento da atividade mitocondrial e dos níveis de trifosfato de adenosina, produção de pequenas quantidades de espécies reativas de oxigênio e produção de óxido nítrico, permite um ajuste favorável do metabolismo celular para normalizar a função celular (DE BARROS; DE VASCONCELOS CATÃO, 2022).
Observa-se que o laser é um grande aliado no tratamento da GHP em crianças e o mais adequado devido ao seu efeito fotobiomodulatórios e apresenta resultados mais rápidos, alívio imediato da dor devido seu poder analgésico e aceleração da cicatrização, e serve como atrativo para as crianças a luz vermelha e o melhor de tudo, não dói e não tem ruído (MARANGONI et al., 2022).
Todavia, numerosos estudos clínicos foram realizados para chegar a um consenso sobre a melhor dosimetria com tempos de exposição e local de aplicação do laser para obter os melhores resultados com a luz laser. No entanto, em muitos ensaios clínicos, os protocolos utilizados nestes estudos não atendem aos padrões científicos aplicáveis aos ensaios clínicos devido à falta de metodologia detalhada (DE BARROS; DE VASCONCELOS CATÃO, 2022).
4 CONCLUSÃO
Diante dos resultados evidenciados, laserterapia na odontologia é o uso terapêutico de lasers de baixa intensidade para tratar uma variedade de condições bucais e orofaciais. A laserterapia é considerada um campo promissor na odontologia devido aos seus benefícios potenciais. Em relação ao tratamento da GHP, esses benefícios incluem a redução da dor, a aceleração da cicatrização de tecidos, a redução da inflamação e a melhoria da circulação sanguínea, comprovando sua eficiência.
ANJANEYAN G.; DURAISAMY P.; PAI R. Gengivoestomatite herpética primária. Indian Dermatology Online Journal, 14(1), 148-149, 2023.
COUTO, Roberta Souza D.’Almeida et al. Protocolo de terapia fotodinâmica e fotobiomodulação no tratamento de herpes simples labial-fase vesicular: relato de dois casos clínicos. Revista Digital APO, 1(2), p. 38-42, 2017.
DA SILVA, Weslay Rodrigues; DE ALENCAR, Rômulo César; FÉLIX, Larissa Hellen de Paiva; BRAZ, Marissol Ivo; DE MELO, Marina Lins Maymone; DA SILVA, Thyago Morais Vicente. As principais alterações estomatológicas em pacientes pediátricos: uma revisão de literatura. Odontol. Clín.-Cient., 19(2), 107-113, 2020.
DE BARROS, Daiane Domingos; DE VASCONCELOS CATÃO, Maria Helena Chaves. Avaliação da fotobiomodulação do laser de baixa intensidade no tratamento de úlcera traumática oral: uma revisão integrativa da literatura. Research, Society and Development, 11(4), p. 1-14, 2022.
DE MORAES, Daniela Abreu et al. Laser de baixa intensidade em pulpotomia de dentes decíduos. Revista de Odontopediatría Latinoamericana, 12(1), 1-9, 2022.
FERREIRA, Jéssica Leny Gomes et al. Laserterapia e seus benefícios interdisciplinares. Estudos Avançados sobre Saúde e Natureza, 5(1), 77-87, 2023.
HAAS, Marina Flamia; DAMO, Dalila Meazza; GOMES, Diego Antonio Viana. Herpes Vírus (HSV-1 e HSV-2). Conversas Interdisciplinares, 12(2), 1-12, 2016.
HUANG CW.; HSIEN, CH.; LIN, MR; HUANG, YC. Características clínicas da gengivoestomatite devido à infecção primária do vírus herpes simplex em crianças. BMC Infectious Diseases, 20(782), 1-9, 2020.
HUDSON, B.; POWELL, C. Rumo à medicina baseada em evidências para pediatras: O aciclovir oral melhora o resultado clínico em crianças imunocompetentes com gengivoestomatite primária por herpes simples? Archive Disease Children. 94(2), 165-167, 2009.
LAWALL, MA.; ALMEIDA, JFA.; BOSCO, JMD.; BOSCO, A. Gengivoestomatite Herpética Primária em adulto: relato de caso. Revista Odontol Ciência da PUCRS, 20(48), 191-194, 2005.
LIMA, Maria Mirene Louzada Eller et al. Infecções fúngicas e virais em pacientes pediátricos: manifestações orofaciais. Anais do Seminário Científico do UNIFACIG, 6(1), 1-8, 2021.
LOPES, Misaely de Freitas; DA COSTA, Beatriz Pereira; DA SILVA, Keyse Loyanne Batista, DEGRAZZIA, Felipe Weindenbach Degrazzia; MORAES, Daniela Abreu de Moraes. Laser de baixa intensidade em pulpotomia de dentes decíduos. Revista de Odontopediatría Latinoamericana, 1(22), 1-9, 2022.
MATOS, Andréia Lopes; DE SÁ, Maria Aparecida Barbosa; PEREIRA, Mayane Moura; OLIVEIRA, Stéphany Ketllin Mendes; TEXEIRA, Nádia Nara Soares; FREITAS, Daniel Antunes. Lesões bucais na infância: revisão sistemática de interesse da fonoaudiologia. Revista CEFAC, 18(1), 209-213, 2016.
MARANGONI, Analúcia Ferreita; BENEDITO, Larissa Caroliny de Brito; SOARES, João Víctor; NASCIMENTO, Fábio Dupart. Fotobiomodulação por Laser de Baixa Intensidade no Tratamento de estomatite. Research, Society and development, 11(6), 1-10, 2022.
MONTEMOR, Amanda Rodrigues; RAMOS, Rogério Rodrigo. Laser de baixa intensidade em cirurgia bucomaxilofacial. Revista Ibero-Americana de Humanidades, Ciências e Educação, 8(5), 1845-1864, 2022.
NOGUEIRA, Danielly Negrão Guassú et al. Laser de baixa intensidade: custo da terapia no trauma mamilar. Revista Brasileira Saúde Mater. Infant. 21(1), 161-171, 2021.
PASCHOAL, Marco Aurélio Benini et al. Aplicação de lasers em odontologia: um estudo bibliométrico dos 100 artigos mais citados. Pesquisa Oral Brasileira, 36,(104), 1-15, 2022.
RIBEIRO, Ramon Ferreira et al. Efeitos da terapia a laser de baixa potência em pacientes com neuralgia trigeminal. Brazilian Journal of Health Review, 4(3), 14340-14351, 2021.
RODRIGUES, Bárbara Andrade Leimig et al. Tipos de Lasers e suas aplicações em odontopediatria. Research, Society and development, 10(5), 1-12, 2021.
RUMÃO, Welinton Lemos et al. Influência do fotobiomodulação na percepção da dor durante o movimento ortodôntico inicial. Rev. Odontol. 49(1), 1-8, 2020.
SANTOS, Ingrid Cristina Nascimento; JÚNIOR, Helvécio Marangon de Amorim; CARVALHO, Thiago. Manifestações bucais da Covid-19: revisão integrativa da literatura. Research, Society and Development, 11(13), 1-8, 2022.
VAZZOLLER, Rafael Marinho Souza et al. Tratamento do herpes simples por meio da laserterapia: relato de casos. Rev Cient ITPAC, 9(1), 1-11, 2016.
