REGISTRO DOI: 10.69849/revistaft/ch10202602131402
Luciana Cristina Martins Silva
Márcia Catarina Vargas
Flávia Dos Santos Lugão De Souza
RESUMO
O Trauma Raquimedular (TRM) decorre de um evento traumático muitas vezes ocasionado por acidentes automobilísticos e moto ciclísticos, lesões por armas de fogo e armas brancas, queda de altura, e até mesmo por mergulho em águas rasas. Corresponde à interrupção dos tratos nervosos, sensoriais e motores da medula em quaisquer porções estruturais o que resulta na insuficiência parcial ou total das funções. O objetivo deste estudo é compreender a assistência de enfermagem efetivada às vítimas de lesão raquimedular, apresentar as principais complicações do TRM e descrever a epidemiologia e fisiopatologia do trauma raquimedular. A metodologia utilizada foi a pesquisa integrativa da literatura. O estudo foi elaborado entre julho a novembro de 2025. Utilizando os descritores “Enfermeiro, Trauma Raquimedular e Complicações” foram selecionados 10 estudo com corte temporal de 2020-2025, nas bases SciELO, BVS e PubMed. Com o perigo do trauma raquimedular, a pessoa afetada enfrenta longos períodos de internação e reabilitação, durante os quais podem emergir várias complicações, como trombose venosa profunda, bexiga neurogênica, intestino neurogênico, lesões de pressão, pneumonias, perda de tônus muscular e choque neurogênico. Portanto, o enfermeiro neste contexto torna-se fundamental para reduzir ou ainda prevenir tais complicações, desempenhando uma função relevante na assistência aos indivíduos com trauma raquimedular.
PALAVRAS-CHAVE: Enfermeiro. Trauma Raquimedular. Complicações.
ABSTRACT
Spinal Cord Injury (SCI) results from a traumatic event often caused by car and motorcycle accidents, gunshot and stab wounds, falls from heights, and even diving into shallow water. It corresponds to the interruption of the nerve, sensory, and motor tracts of the spinal cord in any structural portion, resulting in partial or total impairment of function. The objective of this study is to understand the nursing care provided to victims of spinal cord injury, to present the main complications of SCI, and to describe the epidemiology and pathophysiology of spinal cord injury. The methodology used was integrative literature review. The study was conducted between July and November 2025. Using the descriptors “Nurse, Spinal Cord Injury and Complications,” 10 studies with a time frame of 2020-2025 were selected from the SciELO, BVS, and PubMed databases. Due to the danger of spinal cord injury, the affected individual faces long periods of hospitalization and rehabilitation, during which various complications may emerge, such as deep vein thrombosis, neurogenic bladder, neurogenic bowel, pressure injuries, pneumonia, loss of muscle tone, and neurogenic shock. Therefore, the nurse in this context becomes fundamental in reducing or even preventing such complications, playing a relevant role in the care of individuals with spinal cord injury.
KEYWORDS: Nurse. Spinal Cord Injury. Complications.
1. INTRODUÇÃO
A medula espinal está situada, dentro do canal vertebral, entre o bulbo (ao nível do forame magno do osso occipital) e a segunda vértebra lombar (L2), geralmente. No homem, mede cerca de 45 cm (um pouco menor na mulher). Sua função, de maneira geral, é a condução de impulsos nervosos das regiões do corpo até o encéfalo (coordenando as atividades musculares e os reflexos). Sendo assim, ela é de extrema importância para o funcionamento do organismo e, quando traumatizada, as consequências podem ser graves para o paciente (SILVA, MOURA e NETO, 2020).
Trauma é definido como um conjunto de alterações/lesões produzidas por uma ação violenta, física ou química, externa ao organismo, podem causar lesões graves e simultâneas em diversos órgãos e deve ser tratado rapidamente e adequadamente para evitar sequelas ou até mesmo à morte (SANTOS, 2022).
O Trauma Raquimedular (TRM) decorre de um evento traumático muitas vezes ocasionado por acidentes automobilísticos e moto ciclísticos, lesões por armas de fogo e armas brancas, queda de altura, e até mesmo por mergulho em águas rasas. Corresponde à interrupção dos tratos nervosos, sensoriais e motores da medula em quaisquer porções estruturais (ligamentar, medular, discal, óssea, radicular ou vascular) o que resulta na insuficiência parcial ou total das funções (OLIVEIRA et al., 2021). Na figura 1 segue as áreas de acometimento de trauma medular e sua repercussão motora.
Figura 1. Áreas de acometimento de trauma medular e sua repercussão motora.
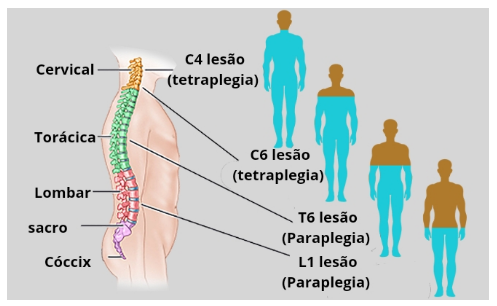
Fonte: https://www.saudebemestar.pt/pt/clinica/ortopedia/lesoes-vertebro-medulares/.
O TRM constitui um importante problema de saúde pública em âmbito mundial, devido ao elevado potencial de morbidade, mortalidade e impacto socioeconômico. Estima-se que a incidência global anual do trauma raquimedular varie entre 15 e 40 casos por milhão de habitantes, com média aproximada de 26,5 casos por milhão, segundo revisões sistemáticas recentes de base populacional. Essas variações refletem diferenças regionais relacionadas a fatores socioeconômicos, padrões de mobilidade urbana, violência e políticas de prevenção (MAIA et al., 2020).
Os homens na faixa etária dos 20 aos 29 anos de idade são o grupo no qual este tipo de trauma é mais frequente, o nível lombar é o mais habitual e o nível cervical mais associado à lesão medular (RIBERTO et al., 2023).
É amplamente reconhecido que o trauma medular provoca consequências significativas na vida das pessoas. Portanto, ressalta-se que aqueles que sofrem de lesão medular enfrentam mudanças fisiológicas, neurológicas e psicológicas, o que leva ao comprometimento do seu bem-estar e, consequentemente, da sua qualidade de vida (SANTOS, 2022).
O indivíduo acometido por tal lesão sofre grandes modificações psicomotoras e psicológicas durante o processo de aceitação da sua condição atual. Diante da deficiência física adquirida perde-se mais que os movimentos do corpo, modificam-se também autonomia, perspectivas sobre o futuro, posição no trabalho, hábitos diários e responsabilidades (OLIVEIRA, et al., 2021).
Diante deste cenário, surge a seguinte questão: de que maneira a atuação do enfermeiro pode auxiliar na melhoria da qualidade de vida dos pacientes com trauma raquimedular?
Perante a gravidade do TRM, o indivíduo acometido enfrenta um longo período de hospitalização e recuperação, podendo surgir nesse processo inúmeras complicações do quadro como trombose venosa profunda, bexiga neurogênica, intestino neurogênico, lesões por pressão, pneumonias, diminuição do tônus muscular e choque neurogênico, sendo necessário e importante a presença do enfermeiro nesse processo para minimizar ou até mesmo evitar essas complicações (OLIVEIRA et al., 2021).
A partir da premissa, este artigo objetiva compreender a assistência de enfermagem efetivada às vítimas de lesão raquimedular. Apresentar as principais complicações do TRM e descrever a epidemiologia e fisiopatologia do trauma raquimedular.
Tal situação, ressalta a relevância deste estudo para a assistência à saúde e para a comunidade científica. Com a gravidade do TRM, a pessoa afetada enfrenta longos períodos de internação e reabilitação, durante os quais podem emergir várias complicações, como trombose venosa profunda, bexiga neurogênica, intestino neurogênico, lesões de pressão, pneumonias, perda de tônus muscular e choque neurogênico (RIBERTO et al., 2023).
Portanto, a presença do enfermeiro nesse contexto é fundamental para reduzir ou até mesmo prevenir essas complicações sendo um grande desafio à equipe de enfermagem, o que exige do profissional a necessidade de conhecimento em todas as fases que permeiam o processo de aceitação, reabilitação e readaptação do paciente.
2. METODOLOGIA
O presente estudo foi realizado pelo método de pesquisa integrativa, no qual foram analisados os artigos respeitando o tema abordado, com o intuito de ampliar e aprofundar os conhecimentos no assunto e descrever, posteriormente, o que foi extraído dos documentos estudados.
O trabalho foi realizado entre julho a novembro de 2025. Foram pesquisados artigos na Foram selecionados artigos eletrônicos indexados nas bases de dados: Scientific Eletronic Library Online (SciElo), National Library of Medicine (MEDLINE/PubMed) e Biblioteca Virtual em Saúde (BVS), publicados nos últimos anos 5 anos (2020 a 2025), relacionados ao tema estudado, através de buscas com os descritores: “Assistência de Enfermagem”, “Traumatismo da Medula Espinal”, “Lesões da Medula Espinhal”, “Complicações”.
Com base nos descritores foram elaborados os seguintes critérios de inclusão do estudo: título compatível com a temática, idioma na língua portuguesa, ano de publicação dentro do corte temporal de 2020 a 2025, disponibilidade na íntegra para leitura e download e referencial teórico na área temática da enfermagem.
Quanto aos critérios de exclusão do estudos foram todos os demais que não se enquadraram com os critérios descritos acima, os que se encontravam repetidos nas bases e os que não se aproximavam com o tema em discussão.
Para a seleção dos artigos na base SciELO foram encontrados 87 artigos utilizando os descritores selecionados para o estudo, após a utilização dos filtros idioma, texto completo, idioma português, corte temporal (2020-2025) e área enfermagem, foram escolhidos 6 artigos. Já na base MEDLINE/PubMed foram selecionados no primeiro momento 68 artigos e após a filtragem foram eleitos 2 artigos, por fim na última base BVS foram selecionados no primeiro momento 45 artigos e após a filtragem foram eleitos 3 artigos. O total de documentos encontrados com os descritores citados foram 10, os quais foram apresentados no quadro 1 e no fluxograma 1 está descrito a filtragem dos artigos nas bases selecionados.
Quadro 1. Total de artigos selecionados nas bases SciELO, PubMed e BVS.
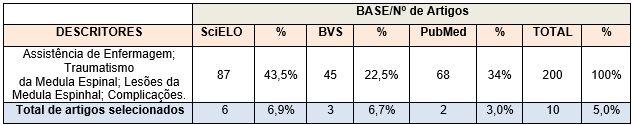
Fonte: Autoras do estudo, (2026).
Fluxograma 1. Filtragem dos artigos nas bases selecionados.

Fonte: Autoras do estudo, (2026).
3. RESULTADOS
Após a leitura prévia, os 10 artigos selecionados foram categorizados, dando suporte à elaboração do quadro 2, que apresenta os títulos, autores, anos de publicação, revista científica, metodologia empregada e objetivos das obras.
Quadro 2. Características dos artigos selecionados quanto aos títulos, autores, anos de publicação, revista e metodologia e objetivos das obras estudadas.
| TÍTULO | AUTORES | REVISTA/ANO | METODOLOGIA | OBJETIVO |
| Perfil Epidemiológico das Fraturas Traumáticas das Colunas Torácica e Lombar Submetidas ao Tratamento Cirúrgico. | Buffon et al. | Revista médica do Paraná/ 2021. | Estudo documental. | Analisar os dados epidemiológicos de pacientes com fraturas das colunas torácica e/ou lombar que foram submetidos à intervenção cirúrgica e custos relativos ao atendimento. |
| A gestão da dor aguda na pessoa vítima de trauma: Uma revisão integrativa da literatura. | Mascarenhas e Nascimento | Brazilian Journal of Health Review/2022 | Revisão Integrativa da Literatura. | Identificar as intervenções de enfermagem farmacológicas e não-farmacológicas desenvolvidas no âmbito da gestão multimodal da dor aguda na pessoa vítima de trauma. |
| Abordagens Clínicas na Sistematização da Assistência de Enfermagem a Clientes Gravidas Politraumatizadas no Ambiente Pré-Hospitalar. | Santos. | Revista Brazilian Journal of Health Review/2022 | Revisão integrativa de literatura. | examinar os conceitos inerentes ao atendimento pré-hospitalar a gestante politraumatizada e identificar através da literatura os cuidados de enfermagem a cientes politraumatizadas no ambiente pré-hospitalar. |
| Assistência de enfermagem no TRM: uma revisão integrativa da literatura. | Oliveira et al. | REAEnf/2021 | Revisão integrativa da literatura. | Compreender e retratar a assistência de enfermagem prestada a pacientes vítimas de TRM. |
| Atuação do enfermeiro no atendimento pré-hospitalar mediantes situações de TRM. | Cardoso et al. | Brazilian Journal of Health Review/2021 | Estudo de revisão literária. | Abordar sobre a atuação da equipe de enfermagem no atendimento pré-hospitalar perante emergências com ênfase na assistência imediata e conduta efetiva nos casos de TRM. |
| Diagnósticos de enfermagem em pacientes neurológicos: estudo documental. | Soares et al. | Rev Enferm Contemp/2021 | Estudo documental. | Identificar o perfil sociodemográficoe clínico e os diagnósticos de enfermagem em pacientesneurológicos. |
| Estudo dos determinantes dos custos no atendimento dos pacientes com lesão medular decorrente de TRM. | Riberto et al. | Acta Fisiátr/2023 | Estudo de campo com a revisão de informações clínicas. | Avaliar os custos associados ao atendimento hospitalar e ambulatorial dos pacientes com TRM em um serviço universitário. |
| Perfil clínico epidemiológico da lesão medular em centro de reabilitação em Teresina, Piauí. | Silva et al. | Research, Society and Development/2025 | Estudo documental. | Avaliar as causas e etiologias das lesões, identificar o perfil clínico e demográfico dospacientes, além de comparar a evolução clínica dos diferentes tipos de lesões. |
| Perfil de pacientes com TRM em Visita Pré-operatória de Enfermagem. | Maia et al. | Braz. J. of Develop. /2020 | Estudo descritivo, de natureza quantitativa. | Caracterizar o perfil sociodemográfico e clínico de pacientes no pré e pós-operatório, vítimas de TRM, através da Sistematização da Assistência de Enfermagem Perioperatória. |
| TRM: uma revisão literária do seu mecanismo e da sua epidemiologia. | Silva, Moura e Neto. | Editora Pasteur/2020 | Revisão sistemática da literatura. | Revisar os mecanismos de traumatismo, os tipos de lesão medular, a avaliação do paciente com TRM e a sua reabilitação. |
Fonte: Autora do estudo, (2025).
No que se refere ao tipo de pesquisa dos artigos selecionados, observou-se a seguinte distribuição: cinco revisões de literatura (50%), três estudos de análise de prontuários (30%), um estudo de campo e um descritivo (10%) cada. Segue no gráfico 1 a distribuição dos artigos segundo o tipo de pesquisa.
Gráfico 1. Distribuição dos estudos em relação ao tipo de pesquisa.
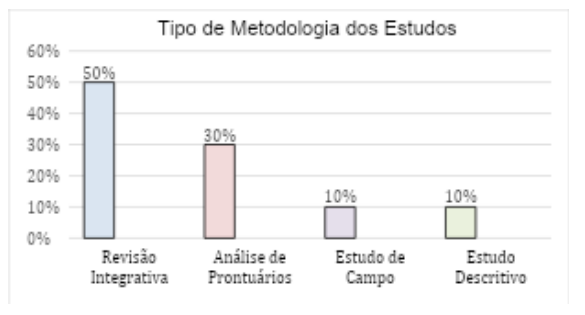
Fonte: Autora do estudo, (2025).
Em relação ao ano de publicação, dos 10 estudos selecionados, quatro foram publicados em 2021 (40%), dois em 2020 (20%), dois em 2022 (20%), um em 2023 e um em 2025 (10%) cada. Segue no gráfico 2 a representação visual da distribuição dos estudos por ano de publicação.
Gráfico 2. Distribuição dos estudos quanto ao ano de publicação.
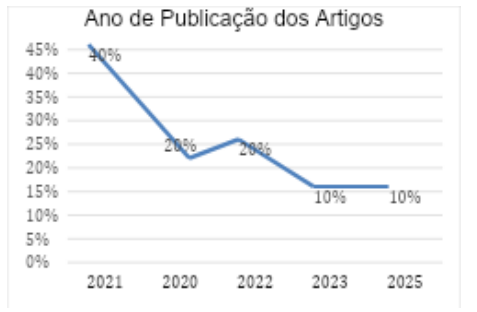
Fonte: Autora do estudo, (2025).
Em relação à área de publicação dos artigos, foram selecionados seis artigos na área da Enfermagem (60%), dois artigos na área da Medicina (20%) e dois na área de Fisioterapia (20%). No gráfico 3, segue a representação visual dessa distribuição.
Gráfico 3. Área de publicação dos estudos.
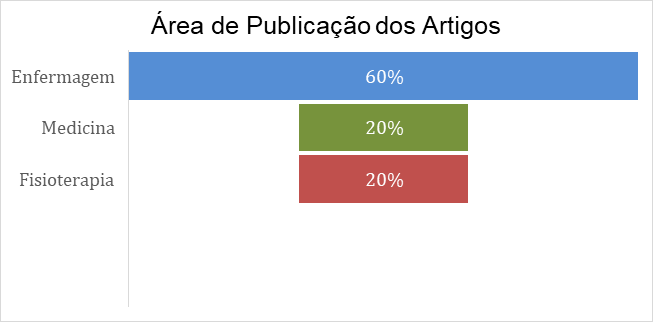
Fonte: Autora do estudo, (2025).
4. DESENVOLVIMENTO
O artigo foi dividido em 03 (três) tópicos, para uma exploração específica em cada tópico: 1) Epidemiologia e fisiopatologia do trauma raquimedular; 2) As principais complicações do TRM relacionadas a área da lesão; 3) Assistência de enfermagem efetivada ás vítimas de lesão raquimedular.
4.1 Epidemiologia e Fisiopatologia do Trauma Raquimedular
A Lesão da Medula Espinal (LME) é uma síndrome neurológica grave caracterizada pelo comprometimento da motricidade, sensibilidade superficial e profunda, aliado a distúrbios neurovegetativos dos segmentos do corpo localizados abaixo do nível da lesão, podendo gerar enormes repercussões físicas, psíquicas e sociais aos acometidos (MAIA et al., 2020). Segue na figura 2 Um a lesão na coluna cervical.
Figura 2. Lesão na coluna cervical.
Fonte: https://www.jornalcafeimpresso.com.br/noticia/2268/trauma-raquimedular-trm-e-a-fisioterapia.html
Dentre as situações que a equipe de enfermagem pode se deparar é o traumatismo raquimedular (TRM). O traumatismo raquimedular é uma lesão a nível de medula espinhal muito grave. Através desse tipo de lesão o paciente pode vir a ter danos neurológicos, sensitivos e motores. A paraplegia e tetraplegia são os exemplos de lesões limitantes mais conhecidas diante dos casos de TRM (CARDOSO et al., 2021).
A fisiologia do trauma raquimedular (TRM) envolve uma lesão primária mecânica (impacto, compressão) e uma cascata de eventos secundários devastadores (isquemia, inflamação, liberação de neurotransmissores, necrose celular) que expandem o dano neurológico, resultando em perda de função motora e sensitiva abaixo do nível da lesão, com consequências graves como paralisia, disfunção autonômica (respiratória, urinária, intestinal) e espasticidade, exigindo intervenção rápida para mitigar a expansão da injúria (RIBERTO et al., 2023).
No quadro 3 é descrito o tipo de lesão raquimedular e suas consequências, segundo Silva et al. (2025).
Quadro 3. Tipo de lesão raquimedular e suas consequências.
| Tipos de lesões | Consequências das lesões medulares |
| Lesão Primária | Impacto Mecânico: O trauma direto causa danos aos neurônios, axônios e vasos sanguíneos na medula espinhal, levando à hemorragia e necrose imediata. Compressão: Fraturas vertebrais, luxações ou fragmentos ósseos comprimem a medula, interrompendo o fluxo sanguíneo e a condução nervosa. |
| Lesão Secundária (Cascata Isquêmica e Inflamatória) | Isquemia Medular: A interrupção do suprimento sanguíneo causa falta de oxigênio, levando à morte celular (necrose).Inflamação: Liberação de mediadores inflamatórios (citocinas), influxo de células imunes (neutrófilos, macrófagos) e ativação de microglia, que liberam mais substâncias tóxicas. Excitotoxicidade: Despolarização neuronal libera excesso de glutamato e aspartato, levando à sobrecarga de cálcio e apoptose (morte celular programada).Desmielinização e Degeneração: Perda da mielina, degeneração axonal e glial, com formação de cistos e expansão da área danificada. Disfunção Autonômica: Perda do controle nervoso sobre funções como respiração (especialmente em lesões cervicais), bexiga, intestino e temperatura corporal. |
Fonte: Silva et al. (2025) adaptado por autoras do estudo, (2025).
A análise mostra que o nível torácico representa aproximadamente 29% dos casos, seguido pelo nível lombar com 15% e sacrais com 4%. As fraturas isoladas de uma única vértebra destacam-se como o tipo mais comum, totalizando 75,28% dos registros. Entre essas, a vértebra L1 é a mais frequentemente afetada, ocorrendo em 40,30% das situações. No que diz respeito às causas não traumáticas, as fraturas patológicas são predominantemente atribuídas a metástases, doenças metabólicas, inflamatórias e infecciosas, além de alterações degenerativas na coluna vertebral e deformidades severas (Buffon et al., 2021). Segue no quadro 4 as características das lesões de acordo com a localização do trauma.
Quadro 4. características das lesões de acordo com a localização do trauma.
| Localização | Área acometida |
| Cervical | – Acomete o pescoço (C1-C7), podendo afetar braços e tronco. |
| Torácica | – Afeta a região das costelas (T1-T12), impactando tronco e pernas. |
| Lombar | – Na parte inferior da coluna (L1-L5), afetando principalmente as pernas e a função pélvica. |
| Sacral/coxígea | – Lesões mais baixas, afetando funções pélvicas. |
Fonte: Buffon et al. (2021) adaptado por autoras do estudo, (2025).
Ressalta-se que o traumatismo raquimedular costuma afetar pessoas na faixa etária de 15 a 40 anos, que estão em plena fase produtiva. Essa condição gera dependência e uma queda significativa na qualidade de vida, além de carregar um estigma considerável, impactando também a previdência social, configurando-se, portanto, como uma questão relevante de saúde pública. No que diz respeito aos índices epidemiológicos, os homens são mais afetados do que as mulheres em casos de trauma em geral, e no caso específico do traumatismo raquimedular, a relação é de 4 homens para cada 1 mulher (Buffon et al., 2021).
4.2 Principais Complicações do TRM
O trauma raquimedular (TRM) causa complicações graves como problemas respiratórios (pneumonia), cardiovasculares (choque neurogênico e trombose), urinários (bexiga neurogênica, infecções), intestinais (obstipação, incontinência), pele (úlceras de pressão), musculares (espasticidade, contraturas) e psicológicas, impactando movimento e sensibilidade, com gravidade maior em lesões cervicais, exigindo manejo multidisciplinar para prevenir e tratar essas sequelas, como infecções e tromboembolismo pulmonar (SILVA, MAURA e NETO, 2020).
No quadro 5 está resumido as consequências funcionais que o trauma raquimedular pode acarretar a vítima segundo Maia et al. (2020).
Quadro 5. Consequências funcionais que o trauma raquimedular pode acarretar a vítima.
| Comprometimento | Consequências do comprometimento |
| Perda Motora e Sensitiva | Paraplegia (pernas) ou tetraplegia (braços e pernas) em casos completos; paresia (fraqueza) em casos incompletos, dependendo do nível e gravidade da lesão. |
| Choque Neurogênico (Fase Aguda) | Hipotensão e bradicardia devido à perda de tônus simpático, especialmente em lesões acima de T6. |
| Urinárias | Bexiga neurogênica (incontinência/retenção), infecções urinárias recorrentes, perda de função renal, retenção ou incontinência urinária. |
| Disfunção Intestinal | Íleo paralítico inicial, seguido por constipação crônica, Obstipação (prisão de ventre) ou incontinência fecal, distúrbios gastrointestinais. |
| Espasticidade | Aumento do tônus muscular, surgindo meses após a lesão. |
| Problemas Respiratórios | Dificuldade em eliminar secreções e tosse, risco de pneumonia, dificuldade para respirar, atelectasia (colapso pulmonar), mais comuns em lesões cervicais. |
| Pele | Úlceras por pressão (escaras) devido à perda de sensibilidade e imobilidade. |
| Circulatórias | Trombose Venosa Profunda (TVP) e Tromboembolismo Pulmonar (TEP): Coágulos sanguíneos devido à imobilidade. |
| Musculares/Neurológicas | Espasticidade: Rigidez e espasmos nos membros. Dor crônica: Neuropática (queimação, pontadas). |
| Psicológicas/Sociais | Depressão, ansiedade, isolamento. |
| Outras | Disfunção sexual, contraturas (encurtamento muscular). |
| Fatores Agravantes | Nível da Lesão: Lesões cervicais (pescoço) causam mais complicações (respiratórias, tetraplegia), enquanto lesões torácicas (meio das costas) levam à paraplegia. Gravidade: Lesões completas (perda total de função) ou incompletas (alguma função preservada). |
Fonte: Maia et al. (2020) adaptado por autoras do estudo, (2025).
Segundo Silva et al. (2025) o principal escore para classificar lesões medulares é a Escala de Deficiência da ASIA (ASIA Impairment Scale – AIS), que classifica de A a E (A=Completa, E=Normal), detalhando a presença ou ausência de função motora e sensorial abaixo do nível da lesão, identificando se é completa ou incompleta (com diferentes graus de recuperação motora), sendo fundamental para prognóstico e tratamento. Segue no quadro 6 a Escala de Deficiência da ASIA.
A Escala de Deficiência da ASIA avalia o nível neurológico da lesão (cervical, torácica, lombar, sacral) e a completude, usando (SILVA et al., 2025):
- Nível Neurológico: O ponto mais baixo da medula com sensibilidade e força preservadas.
- Avaliação Sensorial: Toque leve e picada de agulha em 28 dermátomos.
- Avaliação Motora: Força muscular (0-5) em 10 grupos musculares-chave.
- Preservação Sacral: Avalia função S4-S5 (sensibilidade anal, contração anal) para definir a completude.
Quadro 6. Escala de Deficiência da ASIA.

Fonte: https://www.goconqr.com/mapamental/16122070/trauma-raquimedular
4.3 Assistência de Enfermagem Efetivada às Complicações das Vítimas de Lesão Raquimedular
Com esse intuito, a Sistematização da Assistência de Enfermagem (SAE) organiza o trabalho profissional quanto ao método, pessoal e instrumentos, tornando possível a operacionalização do Processo de Enfermagem, de forma que direciona a prática e favorece a toma de decisões, proporcionando um cuidado individualizado, humanizado e integral para os clientes (MAIA et al., 2020).
A assistência em situações de traumatismo raquimedular começa na avaliação primária. O primeiro atendimento é fundamental para restabelecer a saúde do indivíduo, todavia as vezes o primeiro socorro a chegar é através de leigos e curiosos que estavam presentes na cena do trauma (OLIVEIRA et al., 2021).
De acordo com protocolos estabelecidos para avaliação primária do paciente com suspeita de trauma são indicadas os seguintes cuidados: segurança da cena, essa avaliação primária visa identificar de maneira rápida situações em que a intervenção da equipe de socorristas seja imediata, avaliar a responsividade chamando a vítima e executar simultaneamente a estabilização manual da coluna cervical; manter as vias aéreas pérvias através de manobras de abertura das vias aéreas para o trauma, retirar secreções e corpo(s) estranho(s) da cavidade oral; Avaliar a presença de boa respiração e oxigenação: avaliar a simetria na expansão torácica, observar presença de sinais de esforço respiratório ou uso de musculatura acessória; Avaliar a circulação: avaliar o reenchimento capilar (normalmente até 2 segundos) e controlar sangramentos externos com compressão direta da lesão; Avaliar o estado neurológico: – AVDI (Alerta, Voz, Dor e Inconsciência) ou a Escala de Coma de Glasgow e as pupilas. Expor com prevenção e controle da hipotermia: Cortar as vestes do paciente sem movimentação excessiva e somente das partes necessárias; – Proteger o paciente da hipotermia com auxílio de manta aluminizada (SANTOS, 2022).
A realização de uma conduta humanizada e segura é essencial na primeira abordagem. É imprescindível que durante o primeiro contato com o paciente o profissional se apresente adequadamente e acalme a vítima afim de minimizar as sequelas devido o estado de agitação e aflição após o evento traumático, para que assim possa ser realizado nesse momento a estabilização manual da coluna e cabeça com objetivo de evitar agravamento da lesão (OLIVEIRA et al., 2021).
Vale ressaltar que se por um lado a aplicabilidade da imobilização é importante para melhora do prognóstico da vítima, por outro, quando a técnica é aplicada de maneira inadequada pode agravar mais a lesão. Sendo assim, é primordial o uso do colar cervical e estabilização do paciente em prancha de maneira adequada (CARDOSO et al., 2021)
Assim, analisar a assistência na perspectiva da complexidade do TRM demonstra a importância da execução de ações bem planejadas, com treinamento de toda equipe que atende às vítimas. Faz-se relevante ainda considerar a todo o planejamento desse cuidado o contexto da família envolvida nesse processo, além de toda uma vida produtiva que o paciente tinha, e que, com uma adequada assistência, pode voltar a ter, mesmo que, com limitações (MASCARENHAS e NASCIMENTO, 2022).
Segue no quadro 6 os principais problemas de enfermagem ao paciente com traumatismo raquimedular e os cuidados pertinentes para a melhor qualidade na assistência a esse paciente.
Quadro 6. Problemas e Cuidados de enfermagem ao paciente com trauma raquimedular.
| PROBLEMA DE ENFERMAGEM | CUIDADOS DE ENFERMAGEM |
| Alterações de sensibilidade e motricidade | Realizar mudanças de decúbito (posicionamento) rigorosas, a cada 2 horas, para prevenir úlceras por pressão, inspecionando a integridade da pele em cada troca. Manter o alinhamento cérvico-torácico e corporal adequado, utilizando dispositivos como colchões piramidais ou de alívio de pressão, travesseiros e suportes, conforme necessário. Incentivar e auxiliar na realização de exercícios de amplitude de movimento (ativos, passivos ou assistidos) para todas as articulações, conforme a orientação da fisioterapia. Realizar inspeções diárias e minuciosas de toda a superfície corporal, especialmente áreas de proeminências ósseas e extremidades, para identificar precocemente sinais de vermelhidão, bolhas ou lesões. Ensinar o paciente e a família sobre a importância da autoinspeção diária da pele e dos cuidados com a temperatura e objetos pontiagudos. |
| Risco de alterações pulmonares | Monitorar o padrão respiratório, observar frequência, ritmo, profundidade e expansão torácica. Avaliar a saturação de oxigênio, manter a oximetria de pulso e fornecer oxigenoterapia conforme prescrição médica, se necessário. Realizar auscultar os sons pulmonares, identificar precocemente a presença de sibilos, crepitações ou diminuição dos murmúrios vesiculares. Observar sinais de cianose, verificar extremidades e mucosas para detectar hipoxemia. Estimular a tosse eficaz, ensinar ou auxiliar o paciente em técnicas de tosse assistida, especialmente para aqueles com musculatura respiratória comprometida. Realizar aspiração de vias aéreas de secreções brônquicas e subglóticas, se indicado e necessário, principalmente em pacientes com nível de consciência rebaixado ou abolição do reflexo de tosse. Realizar higiene oral rigorosa, com antissépticos, como clorexidina 0,12%, para reduzir a carga bacteriana e o risco de pneumonia associada à ventilação. Elevar a cabeceira do leito a 30-45 graus para reduzir o risco de aspiração e melhorar a expansão pulmonar, se não houver contraindicação clínica relacionada à estabilidade da coluna. Alterar o decúbito regularmente, para promover a drenagem postural, prevenir a estase de secreções e evitar lesões por pressão. Estimular a deambulação/mobilização precoce, promover a mobilidade (em poltrona, fisioterapia) assim que a condição clínica permitir, para melhorar a ventilação e a circulação. Estimular a ingestão hídrica adequada (conforme a condição clínica do paciente) ajuda a fluidificar as secreções, facilitando sua expectoração. |
| Risco de infecções do trato urinário | Promover a Higiene Íntima Adequada, realizar a higienização da área perineal e do meato uretral pelo menos uma vez ao dia e sempre que necessário, utilizando água e sabão neutro. Para pacientes em uso de fraldas, a troca deve ser imediata após a micção ou evacuação. Estimular a hidratação com líquidos (média de 2 a 3 litros por dia, se não houver contraindicação médica) para manter um bom fluxo urinário e ajudar a “lavar” o trato urinário, diluindo a urina. Priorizar alternativas à sonda vesical de demora, como o cateterismo intermitente limpo ou, para homens, o dispositivo uropen/condom. Realizar técnica asséptica na inserção de qualquer cateter urinário com profissionais treinados, utilizando técnica asséptica e materiais estéreis de uso único. Realizar manutenção do sistema fechado, se a sonda de demora for inevitável, manter o sistema de drenagem fechado e estéril para evitar a entrada de bactérias. A bolsa coletora deve permanecer abaixo do nível da bexiga e nunca tocar o chão para prevenir o refluxo. Avaliar diariamente a necessidade do cateter de demora, removendo-o o mais rápido possível. Realizar monitoramento ativo de volume e as características da diurese (cor, odor e presença de sedimentos). |
| Hipotensão postural (tontura, escurecimento da visão, zumbido e até síncope) | Educar o paciente a mudar de posição (de deitado para sentado, e de sentado para em pé) lentamente e sem movimentos bruscos. Realizar mudança de posição se o paciente apresentar sintomas de tontura, escurecimento da visão ou síncope, deve-se deitá-lo imediatamente e elevar as pernas para melhorar o fluxo sanguíneo cerebral. Afrouxar roupas apertadas também pode ajudar. Encorajar a ingestão hídrica adequada para manter o volume intravascular, a menos que haja contraindicações médicas. A ingestão rápida de cerca de 500 ml de água pode aumentar a pressão arterial em poucos minutos. Implementar dispositivos de compressão como meias elásticas e faixas abdominais (cintas) para ajudar a prevenir o acúmulo de sangue nos membros inferiores e no abdômen, que ocorre devido à perda do tônus vasomotor abaixo do nível da lesão. Monitorar os sinais vitais: Realizar a aferição da pressão arterial e da frequência cardíaca em diferentes posições (deitado, sentado e em pé), registrando as mudanças e reportando ao médico. Uma queda na pressão sistólica ≥ 20 mmHg ou na diastólica ≥ 10 mmHg é indicativa de hipotensão ortostática. Verificar se algum medicamento de uso regular pode estar contribuindo para a hipotensão (como diuréticos ou anti-hipertensivos) e discutir possíveis ajustes com a equipe médica. |
| Lesão por pressão | Inspecionar a pele diversas vezes ao dia, principalmente sobre proeminências ósseas. Avaliar fatores de risco (comorbidades, desnutrição, mobilidade)Realizar mudança de decúbito: Regular (a cada 2h) e cuidadosa, sem arrastar o paciente. Usar colchões e almofadas específicas (pneumáticas, de espuma etc.) para redistribuir o peso. Proteger Proeminências Ósseas, usar coxins ou almofadas para elevar calcanhares e proteger sacro, trocânteres etc. Elevar cabeceira até 30° para evitar cisalhamento; usar coxins para posicionar (ex: joelhos flexionados).Realizar Cuidados com a pele: lavar com sabonete neutro, enxaguar bem e secar delicadamente; lubrificar com loção neutra para manter a pele macia e maleável; manter lençóis limpos, secos e esticados; utilizar cremes de barreira para proteção Atentar para fricção e cisalhamento, usar lençol móvel para movimentar o paciente na cama, elevar a cabeceira no máximo 30°.Otimizar nutrição e hidratação, pois contribuem para a integridade da pele. |
| Choque neurogênico | Realizar monitorização contínua da Pressão Arterial (PA), Frequência Cardíaca (FC), Saturação de Oxigênio (SpO2) e Temperatura. Observar extremidades quentes e vermelhas (vasodilatação), apesar da hipotensão, e bradicardia (redução da FC).Avaliar nível de consciência e déficits neurológicos. Implementar cuidados com a circulação. Manter acesso venoso periférico ou central desobstruído para administração de fluidos e medicamentos. Administrar fluidos intravenosos para corrigir a vasodilatação, mas com cautela para evitar sobrecarga (edema pulmonar/insuficiência renal).Manter imobilização cervical e espinhal rigorosa para prevenir agravamento da lesão. Manter o paciente aquecido, pois a vasodilatação dificulta a termorregulação. |
| Mudanças psicossociais | Estabelecer uma relação de segurança e respeito mútuo, ouvindo ativamente as preocupações e sentimentos do paciente e da família. Usar habilidades de comunicação eficazes e fornecer informações oportunas e direcionadas sobre a condição e o plano de cuidados. Acompanhar o paciente durante as diferentes fases de ajustamento emocional, que podem incluir ansiedade, depressão e problemas de imagem corporal. O enfermeiro deve estar atento a sinais de sofrimento psicológico ou ideação suicida, que requerem intervenção imediata e, se necessário, encaminhamento para serviços de saúde mental especializados. Incentivar o paciente a participar ativamente nas decisões sobre seus cuidados e a assumir responsabilidade pelo autocuidado, dentro de suas capacidades. Ajudar a desenvolver habilidades que permaneçam intactas e a reinvestir em outras atividades e relacionamentos, focando na reabilitação física, psicológica e social. Fornecer informações claras sobre a lesão, as limitações resultantes e as opções de reabilitação. A educação deve ser contínua e envolver a família, preparando-os para as mudanças na vida diária, na dinâmica familiar e na dependência econômica/laboral. |
| Trombose venosa profunda | Estimular a hidratação adequada. Utilizar meias de compressão elástica (se prescrito).Observar sinais e sintomas de TVP, como aumento da circunferência da panturrilha, dor ou calor local. |
| Disreflexia autônoma(Disfunção na bexiga e no intestino) | Monitorar sinais vitais e sintomas de disreflexia autonômica (hipertensão paroxística, cefaleia intensa, sudorese profusa, bradicardia), uma emergência comum em lesões acima de T6, geralmente desencadeada por distensão vesical ou intestinal. Avaliar e monitorar a dor (incluindo a dor neuropática) e administrar analgésicos conforme prescrição, além de utilizar medidas de conforto não farmacológicas. |
Fonte: Autoras do estudo, (2025).
5. CONCLUSÃO
Este estudo possibilitou a identificação da complexidade do papel do enfermeiro no atendimento à vítima de trauma raquimedular, que abrange o acompanhamento do paciente desde o período pós-trauma até a fase de recuperação e reabilitação.
Os portadores passam por uma série de eventos dos quais não são fáceis de serem enfrentados e o atendimento pré-hospitalar de qualidade é indispensável para garantir um bom resultado através de uma imobilização correta, pois, quando ela é feita de maneira equivocada pode trazer ainda mais danos, cabendo ao profissional de saúde transmitir segurança e demonstrar tranquilidade ao cliente. Os dados expostos demonstraram a grande importância da sistematização da assistência de enfermagem na prática clínica, com o propósito de elaborar um plano de cuidados que assegure a continuidade das intervenções de forma organizada e favoreça a reabilitação dos pacientes com lesões na medula espinhal.
É fundamental que os profissionais de enfermagem busquem se atualizar constantemente, para proporcionar um planejamento de cuidados que seja tanto integrado quanto individualizado, promovendo a adaptação às limitações enfrentadas e a reintegração social dos pacientes.
Dessa forma, por meio de uma assistência de qualidade, contemplando-se as necessidades humanas básicas, além de contribuir para a redução das complicações pós-operatórias, juntamente a desospitalização precoce.
Nesse contexto foram selecionados 9 problemas de enfermagem e elaborado os cuidados pertinentes para o atendimento holístico da vítima de TRM.
Contudo, sugere-se que sejam realizadas mais investigações para explorar a fundo o assunto e entender a função educativa do enfermeiro no atendimento a pacientes com lesão medular.
REFERÊNCIAS
BUFFON, Viviane Aline, et al. Perfil Epidemiológico das Fraturas Traumáticas das Colunas Torácica e Lombar Submetidas ao Tratamento Cirúrgico. Revista médica do Paraná, vol. 1, n. 79 (Supl.), p. 58-60, 2021.
MASCARENHAS, J. A. F.; NASCIMENTO, C. A. F. do. A gestão da dor aguda na pessoa vítima de trauma: Uma revisão integrativa da literatura. Brazilian Journal of Health Review, [S. l.], v. 5, n. 1, p. 617–626, 2022. DOI: 10.34119/bjhrv5n1-052.
SANTOS, José Ribeiro. Abordagens Clínicas na Sistematização da Assistência de Enfermagem a Clientes Gravidas Politraumatizadas no Ambiente Pré-Hospitalar. Revista Brazilian Journal of Health Review, Curitiba, v.5, n.1, p.895-906 jan-feb. 2022.
OLIVEIRA, Gabriela Santos et al. Assistência de enfermagem no trauma raquimedular: uma revisão integrativa da literatura. REAEnf. Vol. 10, P. 1-10: 2021.
CARDOSO, Maria Laura Beatriz Nascimento, et al. Atuação do enfermeiro no atendimento pré-hospitalar mediantes situações de trauma raquimedular. Brazilian Journal of Health Review, Curitiba, v.4, n.6, p. 23997-24006 nov-dec. 2021.
SOARES FMM, et al. Diagnósticos de enfermagem em pacientes neurológicos: estudo documental. Rev Enferm Contemp.;10(2):306-314: 2021.
RIBERTO M, Alves LBP, Honorato DLP, Galliano FT, Albuquerque TVC, Herrero CFPS. Estudo dos determinantes dos custos no atendimento dos pacientes com lesão medular decorrente de trauma raquimedular. Acta Fisiátr.;30(1):7-12: 2023.
SILVA, Laura Ravena Veloso et al. Perfil clínico epidemiológico da lesão medular em centro de reabilitação em Teresina, Piauí. Research, Society and Development, v. 14, n. 2: 2025.
MAIA, Francisca Mariza Batista et al. Perfil de pacientes com Traumatismo Raquimedular e Visita Pré-operatória de Enfermagem. Braz. J. of Develop., Curitiba, v. 6, n.6, p.37923-37935 jun. 2020.
SILVA, Izabela Borges; MOURA, Guilherme R. F; NETO, Luana Mendanha. Traumatismo raquimedular: uma revisão literária do seu mecanismo e da sua epidemiologia. Editora Pasteur. Cap. 10, p. 80-89. 2020.
