THE PREVALENCE AND IMPACT OF SARCOPENIA IN ELDERLY PEOPLE WITH HEART FAILURE: A CROSS-SECTIONAL STUDY
REGISTRO DOI: 10.69849/revistaft/cs10202601290750
Bárbara Maria Nogueira Maciel
José Albuquerque de Figueiredo Neto
Yara Maria Cavalcante de Portela
Leonardo Luís Pontes da Silva
RESUMO
Introdução: A sarcopenia é uma condição geriátrica marcada pela perda de massa, força e desempenho muscular, comum e clinicamente relevante em idosos com insuficiência cardíaca. Apesar de seu impacto funcional e prognóstico, permanece pouco reconhecida na prática clínica.
Métodos: Estudo transversal com 33 idosos ≥60 anos com insuficiência cardíaca e fração de ejeção <50%. A sarcopenia foi avaliada por preensão palmar, circunferência da panturrilha e Timed Up and Go. A qualidade de vida foi mensurada pelo Minnesota Living with Heart Failure Questionnaire.
Resultados: Observou-se prevalência de 36,4% de risco de sarcopenia, 36,4% de sarcopenia provável e 33,3% de sarcopenia grave entre os classificados. Houve pior desempenho funcional, mais quedas e piores escores de qualidade de vida conforme aumentava o comprometimento muscular. O acompanhamento geriátrico foi inferior a 10%.
Conclusão: A elevada prevalência de sarcopenia e a associação com piores desfechos funcionais e de qualidade de vida evidenciam a necessidade de rastreamento sistemático e intervenções precoces em idosos com insuficiência cardíaca.
Palavras-chave: Sarcopenia; idoso; insuficiência cardíaca.
ABSTRACT
Introduction: Sarcopenia is a geriatric condition characterized by loss of muscle mass, strength, and performance, commonly affecting older adults with heart failure. Despite its functional and prognostic impact, it remains underrecognized in clinical practice.
Methods: Cross-sectional study including 33 adults aged ≥60 years with heart failure and left ventricular ejection fraction <50%. Sarcopenia was assessed using handgrip strength, calf circumference, and the Timed Up and Go test. Quality of life was measured with the Minnesota Living with Heart Failure Questionnaire.
Results: The prevalence of sarcopenia risk was 36.4%, probable sarcopenia 36.4%, and severe sarcopenia 33.3% among classified individuals. Greater muscle impairment was associated with worse functional performance, increased frequency of falls, and poorer quality-of-life scores. Geriatric follow-up was below 10%.
Conclusion: The high prevalence of sarcopenia and its association with adverse functional outcomes and reduced quality of life highlight the need for systematic screening and early interventions in older adults with heart failure.
Keywords: Sarcopenia; older adults; heart failure.
1. INTRODUÇÃO
Segundo a Organização das Nações Unidas, a expectativa de vida ao nascer atingiu, globalmente, 73,3 anos em 2024, representando um aumento de 8,4 anos em relação a 1995. Concomitantemente, estima-se que a população mundial com 60 anos ou mais cresça de aproximadamente 1,1 bilhão em 2023 para 1,4 bilhão até 2030, caracterizando um acelerado processo de envelhecimento populacional, especialmente em regiões em desenvolvimento. O envelhecimento humano, por sua vez, envolve alterações fenotípicas em níveis subcelular, celular, sistêmico as quais, no sistema musculoesquelético, resultam em predisposição à perda de massa muscular esquelética. Nesse contexto demográfico, a sarcopenia emerge como uma condição de elevada relevância clínica, com prevalência estimada entre 5% e 10% na população idosa e associada a diferentes graus de incapacidade funcional. (GUSTAFSSON; ULFHAKE, 2024). Tais alterações ocorrem de maneira progressiva e insidiosa, que se desenvolve ao longo do tempo, porém só é reconhecida quando se manifesta clinicamente.
O termo sarcopenia deriva do grego sarx (carne) e penia (perda) e foi introduzido por Irwin Rosenberg, em 1988, para descrever a perda de massa muscular associada ao envelhecimento. Embora reconhecida há décadas, a consolidação da sarcopenia como entidade clínica autônoma ocorreu apenas em 2016, com a inclusão do código M62.84 na Classificação Internacional de Doenças – Décima Revisão, Modificação Clínica (CID-10-CM), marco que formalizou seu reconhecimento diagnóstico (ANKER et al., 2016).
Inicialmente, a sarcopenia era compreendida como perda involuntária de massa muscular esquelética acompanhada de redução de força muscular. Contudo, com o avanço das pesquisas, os critérios diagnósticos foram refinados, e o conceito atual ultrapassa a simples diminuição de massa muscular. A ênfase passou a recair sobre a força e o desempenho muscular, enquanto a redução de massa tornou-se critério complementar, e não mais isoladamente determinante (CRUZ-JENTOFT et al., 2019).
Atualmente, a sarcopenia é reconhecida como uma condição geriátrica caracterizada pela perda progressiva e generalizada de massa, força e desempenho muscular esquelético, sendo considerada fator determinante de fragilidade e declínio funcional em idosos (BEAUDART et al., 2025; CRUZ-JENTOFT et al., 2019). Esse processo pode ser agravado por fatores patológicos, ambientais e comportamentais, resultando em repercussões importantes sobre a mobilidade, a independência e a qualidade de vida.
Entre os fatores associados ao agravamento da sarcopenia destaca-se a presença de comorbidades crônicas, como a insuficiência cardíaca. A insuficiência cardíaca constitui uma síndrome clínica complexa, definida pela ocorrência de sintomas e sinais resultantes de disfunção estrutural e/ou funcional do miocárdio, acompanhada de elevação dos peptídeos natriuréticos, de evidência objetiva de congestão pulmonar ou sistêmica (BOZKURT et al., 2021). Trata-se de uma das principais causas globais de mortalidade e morbidade, com repercussões significativas na qualidade de vida e expressivo impacto sobre a utilização de recursos e os custos em saúde (SAVARESE et al., 2023).
A interação entre disfunção cardíaca e sarcopenia é multifatorial, envolvendo baixa perfusão tecidual, inflamação crônica, alterações hormonais e limitação à atividade física (TEIXEIRA; CHAME, 2021). A insuficiência cardíaca reduz a oferta de oxigênio e nutrientes aos músculos, intensificando o catabolismo e comprometendo ainda mais a função muscular, o que se associa a pior prognóstico clínico (SAITOH et al., 2018).
As consequências da sarcopenia são amplas e incluem maior risco de quedas, fraturas, hospitalização, institucionalização e mortalidade (FIELDING et al., 2011). Em pacientes com insuficiência cardíaca, a presença da síndrome relaciona-se à pior resposta terapêutica, menor tolerância ao exercício e maior ocorrência de eventos clínicos adversos, como descompensações e reinternações (PONIKOWSKI et al., 2018). A coexistência de sarcopenia e insuficiência cardíaca estabelece um ciclo de retroalimentação negativa, acelerando o declínio funcional e aumentando a dependência.
Apesar de sua relevância clínica, a sarcopenia permanece frequentemente subdiagnosticada na prática médica. A ausência de rastreamento sistemático, a limitação de protocolos padronizados e a sobreposição de seus sinais com outras condições do envelhecimento contribuem para sua identificação tardia (DENT et al., 2027). Nesse cenário, instrumentos simples e validados, como a força de preensão palmar, a circunferência da panturrilha e a velocidade da marcha, configuram ferramentas essenciais para o diagnóstico precoce e para a implementação de intervenções oportunas, especialmente entre idosos com maior vulnerabilidade clínica, como aqueles com insuficiência cardíaca (CRUZ-JENTOFT et al. 2019).
Diante do acelerado envelhecimento populacional, da elevada morbimortalidade associada à insuficiência cardíaca e de sua estreita relação com a sarcopenia, impõe-se a necessidade de caracterizar a magnitude e as repercussões clínicas dessa síndrome. Apesar de reconhecida como fator prognóstico adverso, a sarcopenia permanece frequentemente subdiagnosticada entre idosos com insuficiência cardíaca, sobretudo em cenários assistenciais reais. Nesse contexto, este estudo tem como objetivo estimar a prevalência da sarcopenia em idosos com insuficiência cardíaca e avaliar seu impacto funcional e clínico, contribuindo para o aprimoramento das estratégias de rastreamento e cuidado nessa população.
2. METODOLOGIA
Este estudo transversal, de delineamento unicêntrico, incluiu indivíduos idosos com diagnóstico de insuficiência cardíaca com fração de ejeção reduzida ou levemente reduzida, acompanhados no Ambulatório de Cardiologia do Hospital Universitário Presidente Dutra, em São Luís, Maranhão, no período de outubro à novembro de 2025. Este período incluiu 138 atendimentos de idosos e a avaliação foi realizada por pesquisador único. A escolha desse perfil populacional justifica-se pela relevância clínica da sarcopenia nesse grupo, dada sua maior vulnerabilidade funcional e metabólica.
A avaliação para o rastreio de sarcopenia, bem como a análise de seu impacto na qualidade de vida, foi realizada em consulta única no referido ambulatório usando instrumentos como circunferência de panturrilha, força de preensão palmar, velocidade de marcha, escala de fragilidade Frail e questionário Minnesota Living with Heart Failure Questionnaire (MLHFQ). Para complementar essa avaliação, dados clínicos, sociais, demográficos e resultados de exames complementares foram obtidos por meio de revisão de prontuários eletrônicos conforme ANEXO I. Essa etapa permitiu integrar informações relevantes ao entendimento dos fatores associados à sarcopenia, ampliando a abrangência da análise.
O risco de sarcopenia foi mensurado por meio da força de preensão palmar, avaliada com dinamômetro digital (Fitmetria, modelo EH101). O teste foi executado com o indivíduo sentado, cotovelo a 90°, antebraço em posição neutra e instrução para apertar o aparelho com força máxima. Além da força, a estimativa da massa muscular periférica foi realizada pela aferição da circunferência da panturrilha usando fita métrica inelástica, graduada em centímetros, também com o indivíduo sentado e membros inferiores posicionados em ângulo reto, procedimento que fornece um indicador antropométrico simples e amplamente utilizado na literatura.
Para complementar a avaliação funcional, aplicou-se o Timed Up and Go Test (TUG Test), que mensura o tempo necessário para o indivíduo levantar-se de uma cadeira, percorrer três metros, contornar um ponto de retorno e sentar-se novamente. Este instrumento permitiu avaliar de forma objetiva a mobilidade e a capacidade funcional, aspectos diretamente relacionados à presença e à gravidade da sarcopenia.
Por fim, a qualidade de vida foi aferida por meio do Minnesota Living with Heart Failure Questionnaire, instrumento específico para pacientes com insuficiência cardíaca, no qual escores mais elevados indicam maior impacto da doença e pior qualidade de vida. A utilização desse questionário permitiu integrar os achados funcionais às repercussões subjetivas da insuficiência cardíaca e da sarcopenia na vida cotidiana dos participantes.
2.1 CRITÉRIOS DE INCLUSÃO
Foram selecionados para o estudo indivíduos de ambos os sexos, com idade acima de 60 anos, em acompanhamento ambulatorial, que apresentavam o diagnóstico de insuficiência cardíaca segundo os critérios de Framingham e fração de ejeção do ventrículo esquerdo inferior a 50%, conforme avaliada por ecocardiografia realizada no último ano utilizando o método de Simpson.
2.2 CRITÉRIOS DE EXCLUSÃO
Foram excluídos do estudo os indivíduos que recusaram participar, aqueles cuja ecocardiografia havia sido realizada há mais de um ano, bem como os que apresentavam condições musculoesqueléticas, doenças neurológicas graves ou insuficiência cardíaca descompensada que impedissem a execução dos testes de força de preensão palmar ou do teste de velocidade da marcha. Também foram excluídos os participantes com declínio cognitivo significativo, capaz de comprometer a compreensão ou a resposta adequada aos questionários aplicados.
2.3 CLASSIFICAÇÃO
Diante das limitações estruturais para a realização rotineira de métodos de referência para a avaliação da massa muscular, como a densitometria por dupla emissão de raios X (DXA), optou-se pela utilização de instrumentos clínicos validados e amplamente recomendados para a triagem e classificação da sarcopenia. Nesse contexto, o instrumento SARC-CalF, previamente traduzido, adaptado transculturalmente e validado para a população brasileira, foi empregado como estratégia de avaliação. O SARC-CalF é um instrumento simples de rastreamento da sarcopenia que combina um questionário funcional com uma medida antropométrica objetiva, sendo especialmente útil na prática clínica e em estudos populacionais. A circunferência da panturrilha, componente do SARC-CalF, é reconhecida como marcador antropométrico indireto da massa muscular periférica, apresentando boa correlação com métodos de imagem, além de elevada aplicabilidade clínica, baixo custo e facilidade de execução. Para a definição diagnóstica e a estratificação da gravidade da sarcopenia, foram adotados os critérios do European Working Group on Sarcopenia in Older People (EWGSOP2), que priorizam a redução da força muscular para o diagnóstico de sarcopenia provável (força de preensão palmar), com posterior confirmação por redução da quantidade (circunferência panturrilha) ou qualidade muscular (TUG test). Na ausência de métodos diretos para mensuração da massa muscular, a circunferência da panturrilha validada na população brasileira foi utilizada como proxy clínica, permitindo extrapolação diagnóstica fundamentada, conforme recomendado em cenários com restrição de recursos.
A definição dos desfechos relacionados à sarcopenia foi estabelecida com base em parâmetros antropométricos, de força muscular e de desempenho físico. Considerou-se ausência de sarcopenia quando os indivíduos apresentavam valores dentro da normalidade para todos os critérios avaliados, definidos como: circunferência da panturrilha ≥ 35 cm para homens e ≥ 34 cm para mulheres; força de preensão palmar ≥ 27 kgf para homens e ≥ 16 kgf para mulheres; e desempenho funcional preservado, representado por tempo < 20 segundos no teste Timed Up and Go (TUG).
Classificou-se como risco de sarcopenia a presença de pelo menos uma alteração entre os seguintes parâmetros: redução da circunferência da panturrilha abaixo dos pontos de corte, diminuição da força de preensão palmar ou piora do desempenho funcional, evidenciada por tempo ≥ 20 segundos no TUG.
A condição de sarcopenia provavelmente foi determinada pela associação entre baixa massa muscular periférica, indicada pela redução da circunferência da panturrilha, e diminuição da força de preensão palmar, independentemente do desempenho funcional.
Por fim, definiu-se sarcopenia grave quando havia simultaneamente redução da circunferência da panturrilha, diminuição da força muscular de preensão e comprometimento do desempenho funcional, caracterizado por tempo ≥ 20 segundos no TUG.
3. RESULTADOS
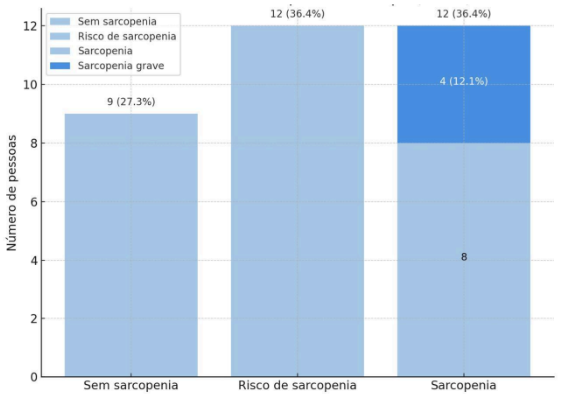
O estudo incluiu uma amostra total de 33 pacientes. Desses, 9 (27,27%) foram classificados como sem sarcopenia, enquanto 12 (36,36%) apresentaram risco para sarcopenia. Os demais 12 participantes (36,36%) foram identificados como portadores de sarcopenia provável, sendo que, dentro deste grupo, 4 indivíduos (33,33%) preencheram critérios para sarcopenia grave. Essa distribuição permitiu uma análise comparativa abrangente do perfil clínico e funcional dos participantes em diferentes níveis de comprometimento muscular.
Tabela 1 – Prevalência de sarcopenia no grupo.
A amostra inicialmente classificada como sem sarcopenia (n=9) possui participantes com idades entre 62 e 72 anos (média de 67,2 anos). Houve predominância do sexo masculino (6 homens e 3 mulheres). Em relação à escolaridade, 8 indivíduos possuíam ensino fundamental incompleto e 1 apresentava ensino médio completo. Todos apresentavam cinco ou mais comorbidades, e a polifarmácia esteve presente em 100% dos casos. Quanto aos desfechos clínicos, 1 participante apresentou queda no último ano e 4 necessitam de internação no mesmo período. Sobre o perfil funcional, observou-se 1 robusto, 5 pré-frágeis e 3 frágeis. O escore Minnesota variou de 4 a 53 pontos (média de 21,2). Apenas 1 participante estava em acompanhamento geriátrico, e 6 realizavam prática regular de atividade física.
No grupo com risco de sarcopenia (n=12), a idade variou entre 61 e 82 anos (média de 65,2 anos), com predominância do sexo feminino (8 mulheres e 4 homens). Quanto à escolaridade, 2 eram analfabetos, 6 tinham ensino fundamental incompleto, 1 ensino fundamental completo, 2 ensino médio e 1 ensino superior. Todos apresentavam três ou mais comorbidades, e a polifarmácia também esteve presente em 100% dos participantes. Nesse grupo, 4 sofreram queda no último ano e 5 foram hospitalizados. Na avaliação de fragilidade, 4 foram classificados como pré-frágeis e os demais como frágeis. O Minnesota variou de 8 a 66 pontos (média de 30,7). Nenhum paciente realizava acompanhamento geriátrico, e 4 mantinham prática de exercício físico.
Entre os participantes com sarcopenia provável (n=12), a idade variou entre 65 e 89 anos, com média de 76,5 anos, sendo 3 mulheres e 9 homens. Quanto à escolaridade, 2 eram analfabetos, 6 possuíam fundamental incompleto, 1 fundamental completo e 3 ensino médio. Todos apresentaram quatro ou mais comorbidades, com polifarmácia presente em 100% dos casos. Quatro indivíduos apresentaram queda no último ano e cinco necessitam de internação. Em relação à fragilidade, 3 foram classificados como pré-frágeis e 9 como frágeis. O Minnesota nessa categoria variou de 13 a 96 pontos (média de 45,5). Apenas 2 estavam em acompanhamento geriátrico e 4 realizavam atividade física.
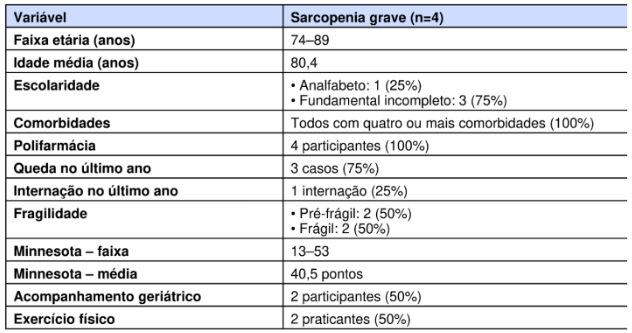
Dentre os participantes com sarcopenia provável, 4 (33,33%) foram classificados com sarcopenia grave, apresentando idade entre 74 e 89 anos (média de 80,4 anos). No aspecto educacional, 1 era analfabeto e 3 possuíam ensino fundamental incompleto. Todos apresentaram quatro ou mais comorbidades, com 100% em uso de polifarmácia. Três sofreram queda no último ano e um foi hospitalizado. Em relação ao grau de fragilidade, 2 eram pré-frágeis e 2 frágeis. Os escores de Minnesota variaram entre 13 e 53 pontos, com média de 40,5. Dois participantes estavam em seguimento com geriatria e dois realizavam atividade física regularmente.
Tabela 2 – Perfil clínico e funcional dos participantes.
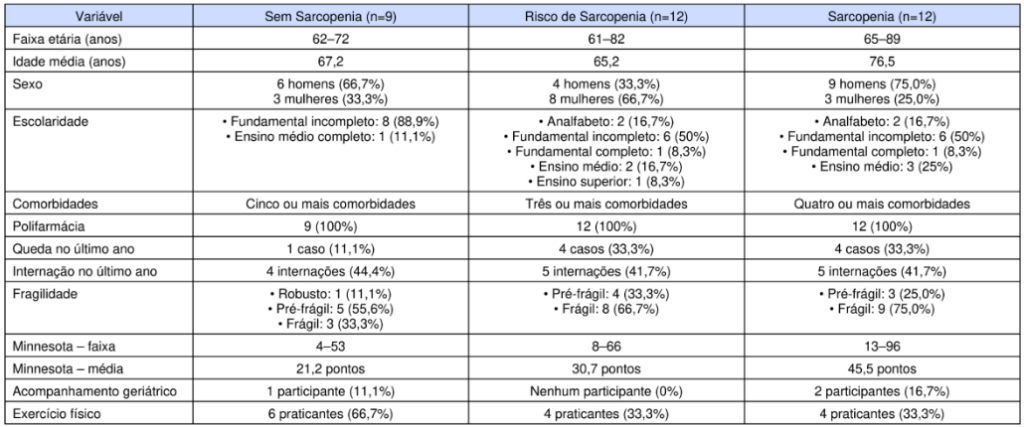
Tabela 3 – Perfil clínico e funcional dos participantes classificados como sarcopenia grave.
4. DISCUSSÃO
Em nossa amostra, observou-se prevalência de sarcopenia provável de 36,4%, valor semelhante ao reportado por Zhang et al. (2021), cuja meta-análise identificou prevalência média próxima de 34% em pacientes idosos com insuficiência cardíaca. Na literatura, a prevalência de sarcopenia apresenta ampla variação, podendo oscilar entre 10% e 69%, o que pode ser atribuído a diferenças metodológicas entre os estudos, como critérios diagnósticos utilizados, características clínicas e inclusão de pacientes em contexto hospitalar.
Ao compararmos nossos resultados com estudos conduzidos exclusivamente em ambiente ambulatorial, observa-se prevalência inferior. Nozaki et al. (2019) relataram prevalência de 10,5% em uma coorte japonesa (n=191), enquanto Saitoh et al. (2018) identificaram 21,3% em uma população alemã (n=207). Essa discrepância pode refletir o perfil clínico da nossa amostra, possivelmente mais vulnerável e com maior carga de fatores de risco associados ao desenvolvimento de sarcopenia.
Entre esses fatores, destaca-se o baixo nível educacional: aproximadamente 85% dos indivíduos avaliados possuíam menos de nove anos de escolaridade. Estudos recentes têm evidenciado que a escolaridade exerce influência significativa sobre o risco de sarcopenia. Swan et al. (2022) observaram que a prevalência de sarcopenia provavelmente foi mais que o dobro entre indivíduos sem escolaridade formal, quando comparados àqueles com nível educacional equivalente ao ensino superior. Resultados semelhantes foram encontrados por Lawongsa et al. (2024), que identificaram menor tempo de escolaridade entre indivíduos com sarcopenia em comparação ao grupo sem a condição. Essa associação pode estar relacionada ao menor acesso à informação em saúde, padrões alimentares inadequados e menor adesão à prática regular de atividade física, fatores que impactam diretamente a manutenção da massa e da função muscular.
Outro aspecto relevante identificado em nossa amostra foi a prevalência de polifarmácia, presente em 100% dos participantes, o que reforça o grau de vulnerabilidade clínica dessa população. A literatura descreve de forma consistente a associação entre polifarmácia, multimorbidade e risco aumentado de sarcopenia (PROKOPIDIS et al. 2023). Pană et al. (2022) destacam que determinados medicamentos podem ocasionar efeitos adversos, como sintomas gastrointestinais, alterações metabólicas, redução da mobilidade e interações farmacológicas, que contribuem para comprometimento nutricional e consequente perda de massa e força muscular.
No que se refere à fragilidade, observou-se elevada prevalência tanto de fragilidade (60,6%) quanto de risco de fragilidade (36,6%) entre os participantes. Esses achados são superiores às prevalências habitualmente descritas para populações acima de 60 anos, que podem ultrapassar 10%, conforme apontam Ma et al. (2018) e Morgan et al. (2021). A literatura demonstra que fragilidade e sarcopenia apresentam importante sobreposição conceitual e fisiológica, especialmente no que diz respeito à redução da força muscular e do desempenho físico (CESARI et al., 2014; LANDI et al., 2015). Evidências adicionais sugerem que a sarcopenia constitui um fator de risco relevante para o desenvolvimento de fragilidade, contribuindo para maior vulnerabilidade funcional e pior prognóstico em idosos (DENT et al., 2017; MORI; TOKUDA, 2019).
As quedas representam um evento comum e potencialmente devastador entre pessoas idosas, estando associadas a elevada morbidade, mortalidade e perda de funcionalidade. No presente estudo, observou-se que a proporção de quedas foi aproximadamente três vezes maior entre os participantes classificados com risco de sarcopenia e com sarcopenia (33,3%), quando comparados ao grupo sem risco (11,1%). Esse achado reforça a relação entre redução da força e da função muscular e a maior vulnerabilidade a eventos adversos. A literatura sustenta de maneira consistente essa associação. Yeung et al. (2019), em revisão sistemática e metanálise, demonstraram que indivíduos com sarcopenia apresentam risco significativamente maior de quedas (OR = 1,89; IC 95%: 1,33–2,68). Corroborando esse resultado, Rantanen et al. (2010) identificaram que menores valores de força de preensão manual também se associam a maior probabilidade de quedas (OR = 0,96; IC 95%: 0,95–0,97; p < 0,001). Esses dados, somados aos achados do presente estudo, evidenciam que a perda progressiva de função muscular desempenha papel central na determinação do risco de quedas em idosos.
No tocante às internações hospitalares, observou-se neste estudo uma prevalência discretamente maior no grupo sem sarcopenia (44,4%) quando comparado aos grupos com risco ou com sarcopenia estabelecida (41,7%). Esse resultado contrasta com a maioria das evidências disponíveis na literatura. Zhang et al. (2018), por exemplo, demonstraram em meta-análise de cinco estudos de coorte que idosos com sarcopenia apresentam risco significativamente maior de hospitalização (HR = 1,57; IC 95%: 1,26–1,94), configurando a sarcopenia como importante preditor de internações. A discrepância identificada em nossa análise pode estar relacionada ao critério de registro adotado, que incluiu todos os tipos de internações, inclusive eletivas, reduzindo a sensibilidade do desfecho para captar internações diretamente relacionadas ao comprometimento funcional.
Além do risco de quedas e hospitalizações, a literatura também tem demonstrado que a sarcopenia exerce impacto substancial sobre a qualidade de vida. Nunes et al. (2022), também utilizando o Minnesota Living with Heart Failure Questionnaire (MLHFQ), identificaram médias de 19,5 pontos entre indivíduos sem sarcopenia e de 37,5 pontos entre aqueles com sarcopenia provável, indicando pior qualidade de vida quanto maior o comprometimento muscular. Os achados do presente estudo reafirmam essa tendência. As médias do escore Minnesota foram de 21,2 pontos para o grupo sem sarcopenia, 30,7 pontos para o grupo em risco e 45,5 pontos para o grupo com sarcopenia provável, evidenciando deterioração progressiva da percepção de qualidade de vida conforme aumenta o grau de comprometimento muscular. Esses resultados reforçam a associação entre declínio funcional e impacto negativo sobre a saúde global, corroborando as evidências previamente publicadas.
Em nossa análise, observou-se elevada inatividade física entre os participantes classificados com risco de sarcopenia e sarcopenia provável, dos quais apenas 33,3% relataram praticar algum tipo de exercício físico. Em contraste, o grupo sem sarcopenia apresentou maior nível de atividade, com 66,7% dos indivíduos realizando prática regular de exercícios. A atividade física é reconhecida como fator fundamental para a preservação da força e da massa muscular, desempenhando papel central na prevenção do declínio funcional associado ao envelhecimento. A literatura tem demonstrado de forma consistente que a inatividade física constitui um dos principais fatores de risco para o desenvolvimento de sarcopenia. Em revisão recente, Tseng et al. (2025) evidenciaram que níveis adequados de atividade física associam-se a menor incidência da condição. De maneira complementar, Chung et al. (2017), em uma meta-análise envolvendo 40.007 participantes com idade média de 71,7 anos (DP = 4,9), demonstraram que a prática regular de atividade física reduziu significativamente a probabilidade de sarcopenia (OR = 0,45; IC 95%: 0,37–0,55). Esses achados reforçam a relevância da atividade física como estratégia de prevenção, destacando seu impacto positivo na manutenção da função muscular e na redução do risco de sarcopenia em populações idosas.
Apesar da elevada prevalência de sarcopenia e fragilidade identificada em nossa amostra, menos de 10% dos participantes realizavam acompanhamento especializado em geriatria, evidenciando uma importante lacuna no acesso ao cuidado, especialmente em uma população com maior risco clínico. A literatura demonstra que o acesso de idosos a serviços especializados, como a atenção geriátrica, é limitado por diversas barreiras. Dableh et al. (2024) destacam que fatores organizacionais, incluindo a insuficiência de profissionais qualificados e a inadequação da estrutura dos serviços, representam obstáculos significativos à oferta de cuidado adequado. Além disso, barreiras socioeconômicas, como dificuldades financeiras e custos de deslocamento, bem como barreiras informacionais relacionadas ao desconhecimento por parte dos idosos e familiares sobre a disponibilidade e finalidade da atenção geriátrica, contribuem para a baixa adesão. A escassa oferta de serviços geriátricos e a frágil integração entre a atenção primária e a especializada dificultam a continuidade do cuidado, ampliando a vulnerabilidade de idosos com fragilidade e múltiplas comorbidades.
5. CONCLUSÃO
Este estudo evidenciou elevada prevalência de risco de sarcopenia, sarcopenia provável e sarcopenia grave em uma amostra de idosos com múltiplos fatores de vulnerabilidade, incluindo baixo nível educacional, presença universal de polifarmácia, alta carga de comorbidades e elevada inatividade física. Esses fatores contribuíram para pior desempenho funcional, maior frequência de quedas e pior qualidade de vida, com progressiva elevação dos escores do Minnesota Living with Heart Failure Questionnaire conforme aumentava o grau de comprometimento muscular. Os resultados reforçam a sarcopenia como condição multifatorial e relevante no envelhecimento, destacando a necessidade de estratégias integradas de prevenção e manejo, com ênfase em atividade física, revisão medicamentosa, educação em saúde e ampliação do acesso à geriatria. Esses achados contribuem para a compreensão do perfil clínico dessa população e ressaltam a importância de intervenções precoces para redução de risco, melhora funcional e promoção da qualidade de vida.
Apesar de sua relevância, este estudo apresenta limitações metodológicas que devem ser consideradas. O tamanho amostral reduzido e a condução em centro único podem limitar a generalização dos achados. Além disso, a ausência da densitometria por dupla emissão de raios X (DXA), método de referência para avaliação da massa muscular esquelética, pode ter influenciado a estimativa de prevalência observada, especialmente em indivíduos com obesidade sarcopênica ou alterações da composição corporal, nos quais o uso de marcadores antropométricos, embora validados e de fácil aplicação, pode apresentar menor acurácia.
Apesar dessas limitações, a abordagem metodológica empregada é condizente com a prática assistencial cotidiana, evidenciando a utilidade e a aplicabilidade clínica dos instrumentos utilizados para o rastreamento e a classificação da sarcopenia.
6. REFERÊNCIAS
ANKER, S. D. et al. Sarcopenia in chronic heart failure: consensus definition and diagnostic criteria. International Journal of Cardiology, Amsterdam, v. 222, p. 10–17, 2016.
BARBOSA-SILVA, T. G. et al. Cut-off points for calf circumference in the assessment of muscle mass loss in older adults: a population-based study. Clinical Nutrition, London, v. 35, n. 6, p. 1582–1587, 2016.
BEAUDART, C. et al. Health outcomes of sarcopenia: a consensus report by the outcome working group of the Global Leadership Initiative in Sarcopenia (GLIS). Aging Clinical and Experimental Research, v. 37, n. 1, p. 100, 2025. DOI: 10.1007/s40520-025-02995-9.
BOZKURT, B. et al. Universal definition and classification of heart failure: a report of the Heart Failure Society of America, Heart Failure Association of the European Society of Cardiology, Japanese Heart Failure Society and Writing Committee of the Universal Definition of Heart Failure. European Journal of Heart Failure, v. 23, n. 3, p. 352–380, mar. 2021. DOI: 10.1002/ejhf.2115.
CESARI, M. et al. Sarcopenia and physical frailty: two sides of the same coin. Frontiers in Aging Neuroscience, v. 6, p. 192, 2014.
CHUNG, S. M. et al. Physical activity and sarcopenia: meta-analysis of 40,000 older adults. Journal of Cachexia, Sarcopenia and Muscle, v. 8, n. 3, p. 432–445, 2017.
CRUZ-JENTOFT, A. J. et al. Sarcopenia: revised European consensus on definition and diagnosis. Age and Ageing, Oxford, v. 48, n. 1, p. 16–31, 2019. DOI: https://doi.org/10.1093/ageing/afy169.
DABLEH, L. et al. Breaking barriers: challenges faced by older adults in accessing primary healthcare services in a developing country. PLOS One, v. 19, n. 4, p. e1234567, 2024.
DENT, E. et al. International Clinical Practice Guidelines for Sarcopenia (ICFSR): screening, diagnosis and management. Journal of Nutrition, Health & Aging, v. 21, n. 10, p. 1174–1193, 2017.
FIELDING, R. A. et al. Sarcopenia: an undiagnosed condition in older adults. Current consensus definition: prevalence, etiology, and consequences. Journal of the American Medical Directors Association, Philadelphia, v. 12, n. 4, p. 249–256, 2011.
GUSTAFSSON, Thomas; ULFHAKE, Brun. Aging skeletal muscles: what are the mechanisms of age-related loss of strength and muscle mass, and can we impede its development and progression? International Journal of Molecular Sciences, Basel, v. 25, n. 20, p. 10932, 2024. DOI: 10.3390/ijms252010932.
LANDI, F. et al. Sarcopenia as a risk factor for falls in elderly individuals: results from the ilSIRENTE study. Clinical Nutrition, v. 34, n. 1, p. 138–143, 2015.
LAWONGSA, K.; TEPAKORN, J. Sarcopenia prevalence and risk factors among older adults in Bangkok, Thailand: a cross-sectional study. Cureus, v. 16, n. 6, e63483, 2024. DOI: https://doi.org/10.7759/cureus.63483.
MA, Y. et al. Global prevalence of frailty and prefrailty in adults aged 60 years and older: a systematic review and meta-analysis. Journal of Epidemiology and Community Health, v. 72, n. 8, p. 640–647, 2018.
MORGAN, P. et al. Frailty in older adults: an updated overview. Age and Ageing, v. 50, n. 4, p. 1011–1020, 2021.
MORI, T.; TOKUDA, Y. Factors associated with frailty and sarcopenia in community-dwelling older adults: a cross-sectional study. Geriatrics & Gerontology International, v. 19, n. 9, p. 918–925, 2019.
NUNES, A. et al. Sarcopenia and quality of life in patients with heart failure: insights from the Minnesota Living with Heart Failure Questionnaire. Arquivos Brasileiros de Cardiologia, v. 119, n. 3, p. 455–462, 2022. DOI: https://doi.org/10.36660/abc.20220369.
NOZAKI, Y. et al. Sarcopenia predicts adverse outcomes in an elderly outpatient population with New York Heart Association class II–IV heart failure: a prospective cohort study. Aging Medicine and Healthcare, v. 10, n. 2, p. 53–61, 2019.
PANĂ, A. et al. Polypharmacy and risk of sarcopenia: mechanisms and clinical implications. Journal of Gastroenterology and Hepatology, 2022. DOI: https://doi.org/10.1002/jgh3.12877.
PONIKOWSKI, P. et al. 2016 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. European Heart Journal, Oxford, v. 37, n. 27, p. 2129–2200, 2016.
PROKOPIDIS, K. A. et al. Sarcopenia is associated with a greater risk of polypharmacy and number of medications: a systematic review and meta-analysis. Journal of Cachexia, Sarcopenia and Muscle, v. 14, n. 2, p. 789–800, 2023. DOI: https://doi.org/10.1002/jcsm.13190
RANTANEN, T. et al. Handgrip strength and the risk of serious fall injuries in older adults. Journal of the American Geriatrics Society, v. 58, n. 9, p. 169–176, 2010.
SAITOH, M. et al. Comparison of sarcopenia and cachexia in men with chronic heart failure: results from the Studies Investigating Co-Morbidities Aggravating Heart Failure (SICA-HF). European Journal of Heart Failure, v. 20, n. 11, p. 1580–1587, 2018.
SAVARESE, G. et al. Global burden of heart failure: a comprehensive and updated review of epidemiology. Cardiovascular Research, v. 118, n. 17, p. 3272–3287, jan. 2023. DOI: 10.1093/cvr/cvac013.
SWAN, J. et al. Socioeconomic disadvantage is associated with probable sarcopenia in community-dwelling older adults. The Journal of Frailty & Aging, v. 11, n. 2, p. 121–127, 2022. DOI: https://doi.org/10.14283/jfa.2022.32
TSENG, P. et al. Epidemiologia da sarcopenia: uma revisão narrativa. Aging and Frailty Outcomes and Studies, 2025. DOI: 10.1016/j.afos.2025.06.003.
UNITED NATIONS. World Population Ageing 2023. New York: United Nations, Department of Economic and Social Affairs, Population Division, 2023. Disponível em: https://www.un.org/development/desa/pd/.
YEUNG, S. S. Y. et al. Sarcopenia and risk of falls: a systematic review and meta-analysis. Journal of the American Medical Directors Association, v. 20, n. 5, p. 635–641, 2019.
ZHANG, X. et al. Prevalence of sarcopenia in patients with heart failure: a systematic review and meta-analysis. ESC Heart Failure, 2021. DOI: 10.1002/ehf2.13255.
ZHANG, X. et al. Sarcopenia as a predictor of hospitalization in older adults: a systematic review and meta-analysis. BMC Geriatrics, v. 18, n. 1, p. 1–10, 2018.
ANEXO I
A PREVALÊNCIA E O IMPACTO DA SARCOPENIA EM IDOSOS COM INSUFICIÊNCIA CARDÍACA: UM ESTUDO TRANSVERSAL
NOME: ___________________________________________________
PRONTUÁRIO:____________________________
IDADE:__________________________
DATA DE NASCIMENTO:__________________________
SEXO: __________________________
ESTADO CIVIL:__________________________
ESCOLARIDADE:___________________________
N° COMORBIDADES:__________________________
POLIFARMÁCIA: ( ) SIM ( ) NÃO
N° QUEDAS NO ÚLTIMO ANO: __________________________
N° INTERNAÇÕES NO ÚLTIMO ANO:__________________________
ESCALA DE FRAGILIDADE (FRAIL):__________________________
MINNESOTA: __________________________
FAZ EXERCÍCIO: ( ) SIM ( ) NÃO
ACOMPANHA COM GERIATRIA: ( ) SIM ( ) NÃO
HAND GRIP: _________________________
PANTURRILHA: ______________________
TIME UP GO: _________________________
Questionário de Minnesota – Insuficiência Cardíaca (MLHFQ)
Instruções: Pense nas últimas 4 semanas e marque o quanto cada item abaixo interferiu na sua vida devido a insuficiência cardíaca. Use a escala de 0 (sem interferência) a 5 (interferência muito grande).
Escala de respostas:
0 – Sem interferência
1 – Muito pouco
2 – Pouco
3 – Moderadamente
4 – Bastante
5 – Muito
PARTE 1 – Aspectos físicos e sociais:
1. Fadiga (cansaço físico)
2. Falta de ar
3. Inchaço nas pernas ou tornozelos
4. Dificuldade para dormir devido a falta de ar
5. Dificuldade para realizar atividades domésticas
6. Dificuldade para caminhar ou subir escadas
7. Dificuldade para sair de casa
8. Dificuldade para fazer compras ou outras atividades fora de casa
9. Necessidade de descansar durante o dia
10. Dificuldade para se vestir ou tomar banho
PARTE 2 – Aspectos emocionais:
11. Medo de piorar da doença
12. Preocupação com hospitalizações
13. preocupação com o impacto da doença na família
14. Tristeza ou depressão por causa da insuficiência cardíaca
15. Sentimento de estar atrapalhando os outros
16. Dificuldade de concentração por causa dos sintomas
PARTE 3 – Aspectos gerais de bem-estar:
17. Diminuição do prazer na vida
18. Falta de apetite
19. Problemas com sexualidade
20. Problemas com trabalho ou atividades diárias
21. Custo do tratamento ou impacto financeiro
A pontuação total vai de 0 (melhor qualidade de vida) até 105 (pior qualidade de vida).
Escala FRAIL de Fragilidade
Interpretação (Escore 0-5):
0 pontos: Robusto (Não Frágil)
1-2 pontos: Pré-Frágil
3-5 pontos: Frágil.
1) Você se sentiu cansado(a) na maior parte do tempo nas últimas 4 semanas? ( ) SIM ( ) NÃO 2) Você tem dificuldade para subir um lance de escadas? ( ) SIM ( ) NÃO 3) Você tem dificuldade para caminhar um quarteirão (ou cerca de 100 metros)? ( ) SIM ( ) NÃO 4) Você tem 5 ou mais das seguintes doenças: hipertensão, diabetes, câncer (exceto pele), doença pulmonar crônica, infarto, angina, asma, artrite, derrame, doença renal? ( ) SIM ( ) NÃO 5) Você perdeu mais de 5% do seu peso nos últimos 6 meses, sem intenção? ( ) SIM ( ) NÃO
