THE IMPORTANCE OF NURSING CARE IN OBSERVING STRESS IN THE ADDITION OF SYMPTOMS OF AUDIOVISUAL HALLUCINATIONS IN PATIENTS WITH SCHIZOPHRENIC DISORDERS
REGISTRO DOI: 10.69849/revistaft/pa10202506210757
Beatriz Quirino dos Santos1
Karina Medeiros Oliveira2
Rodolfo José Vitor3
RESUMO
Introdução: As alucinações auditivas e visuais são sintomas centrais da esquizofrenia, e o estresse é frequentemente apontado como um fator desencadeante ou agravante desses sintomas. O enfermeiro atua não apenas na assistência direta, mas também na implementação de estratégias de manejo do estresse. Objetivo: Compreender a importância do cuidado de Enfermagem na observação do estresse na adição de sintomas de alucinações audiovisuais em pacientes portadores de transtornos esquizofrênico (PPTE). Metodologia: O estudo se refere a uma revisão integrativa realizada no período de 1 ano, com o intervalo de pesquisa de 2020 a 2024 com buscas nas bases de dados (PubMed, NCI e BVS) e utilização dos descritores, critérios de Inclusão e exclusão, resultaram em 16 artigos organizados na plataforma Rayyan. Resultados: O enfermeiro através da observação e proximidade com pacientes esquizofrênicos, detecta a vulnerabilidade à exacerbações psicóticas, contribuindo para identificação precoce dos fatores estressores e para a aplicação de intervenções terapêuticas que possam minimizar seu impacto clínico. Conclusão: A compreensão dos mecanismos psicobiológicos subjacentes à esquizofrenia, oferecendo insights, corrobora intervenções mais eficazes.
Palavras-chave: Enfermagem, Esquizofrenia, fatores estressores, alucinações audiovisuais, intervenções terapêuticas.
ABSTRACT
Introduction: Auditory and visual hallucinations are central symptoms of schizophrenia, and stress is often identified as a triggering or aggravating factor for these symptoms. Nurses work not only in direct care but also in implementing stress management strategies. Objective: To understand the importance of nursing care in observing stress in the addition of symptoms of audiovisual hallucinations in patients with schizophrenic disorders (PPTE). Methodology: The study refers to an integrative review carried out over a period of 1 year, with the research interval from 2020 to 2024 with searches in databases (PubMed, NCI and BVS) and use of descriptors, inclusion and exclusion criteria, resulting in 16 articles organized on the Rayyan platform. Results: Nurses, through observation and proximity to schizophrenic patients, detect vulnerability to psychotic exacerbations, contributing to the early identification of stressors and the application of therapeutic interventions that can minimize their clinical impact. Conclusion: Understanding the psychobiological mechanisms underlying schizophrenia, offering insights, supports more effective interventions.
Keywords: Nursing, Schizophrenia, stressors, audiovisual hallucinations, therapeutic interventions.
INTRODUÇÃO
A esquizofrenia é um transtorno psíquico crônico caracterizado principalmente por distorções cognitivas e perceptivas, como delírios e alucinações. Afeta cerca de 1% da população do mundo que se manifesta na adolescência ou início da idade adulta, entre 20 e 30 anos de idade. Sua frequência na população em geral é da ordem de 1 para cada 100 pessoas (Van Os; Kapur,2009).
Entre os sintomas mais comuns, destacam-se os delírios auditivos e visuais, que são frequentemente extenuantes, impactando a qualidade de vida e a atividade diária dos indivíduos afetados. Nesse contexto, uma área de grande interesse na pesquisa psiquiátrica e neurocientífica é a investigação dos fatores que contribuem para a manifestação e intensificação dessas alucinações, sendo o estresse um ponto crucial a ser considerado (Betz et al,.2020).
O estresse é uma resposta biológica a estímulos externos ou internos percebidos como alarmantes ou desafiadores, e tem implicações significativas no funcionamento cerebral, especialmente em indivíduos predispostos a transtornos psiquiátricos como a esquizofrenia. O eixo hipotálamo-pituitária-adrenal (HPA), responsável pela regulação da resposta ao estresse, executa um papel central na modulação da atividade cerebral em episódios estressantes. Alterações nesse sistema podem levar a uma instabilidade neuroquímica, contribuindo para a ocorrência de alucinações (Pruessner et al.,2017).
Um ponto que ajuda na compreensão dessas alucinações é o impacto do estresse sobre os mecanismos neurobiológicos subjacentes, especialmente as interações entre neurotransmissores como dopamina, serotonina e glutamato, além da influência das áreas cerebrais envolvidas, como o córtex pré-frontal e o hipocampo (Millan et al.,2016).
A enfermagem exerce um papel estratégico na detecção de fatores que podem agravar os sintomas psicóticos em indivíduos com esquizofrenia, especialmente aqueles relacionados ao estresse. A observação clínica contínua permite identificar sinais precoces de descompensação emocional, como agitação psicomotora, alterações do sono, ansiedade e comportamento desorganizado. Reconhecendo a estreita relação entre o estresse e a intensificação de alucinações auditivas e visuais, o enfermeiro atua não apenas na assistência direta, mas também na implementação de estratégias de manejo do estresse, como a criação de ambientes terapêuticos seguros e o incentivo ao uso de técnicas de relaxamento (Pruessner et al., 2017).
Além disso, a enfermagem contribui para o fortalecimento da aderência terapêutica, elemento essencial para a prevenção de recaídas e para a estabilidade do quadro clínico. Assim, a atuação qualificada da equipe de enfermagem é decisiva para a melhora da qualidade de vida e do prognóstico dos pacientes psiquiátricos. Nesse contexto, a enfermagem é fundamental para a identificação precoce dos fatores estressores e para a aplicação de intervenções terapêuticas que possam minimizar seu impacto clínico.
Embora o tratamento convencional da esquizofrenia envolva antipsicóticos que visam reduzir os sintomas positivos, como as alucinações, a consideração de fatores como o estresse e suas consequências neurobiológicas, pode ajudar a personalizar os tratamentos, potencialmente melhorando o prognóstico e a qualidade de vida dos pacientes (Mueser e McGurk, 2004).
Assim, este estudo tem como objetivo compreender a importância do cuidado de Enfermagem na observação do estresse como fator contribuinte para o surgimento ou agravamento de alucinações auditivas e visuais em pacientes portadores de transtornos esquizofrênicos. Busca-se oferecer uma visão abrangente das interações entre o estresse e os mecanismos neurológicos envolvidos na esquizofrenia, enfatizando o papel da enfermagem no reconhecimento precoce e no manejo desses sintomas, contribuindo para ampliar o conhecimento e propor novas perspectivas para a prática clínica e o cuidado direcionado.
Metodologia
A metodologia adotada para este estudo foi a revisão integrativa, que seguiu uma estrutura composta por seis etapas que orientaram todo o processo de investigação. Na primeira etapa, foi definida a questão norteadora do estudo: “De que forma os mecanismos neurológicos envolvidos no estresse contribuem para a manifestação de alucinações auditivas e visuais em pacientes com esquizofrenia, considerando as implicações para o cuidado de enfermagem?” Na segunda etapa, foi realizada a busca da literatura, utilizando bases de dados renomadas, como PubMed, NCI e BVS. A estratégia de busca envolveu o uso de descritores como “Schizophrenia”, “Auditory hallucinations”, “Visual hallucinations”, “Stress”, “Schizophrenia, Paranoid”, e “Schizotypal Personality Disorder”, utilizando operadores booleanos (AND, OR) para ampliar a abrangência da pesquisa.
Terceira etapa: A busca inicial Consistiu na avaliação e seleção dos estudos, com a realização de uma triagem criteriosa para garantir que os artigos atendiam aos objetivos da pesquisa. Foram estabelecidos os critérios de inclusão: Estudos publicados no período compreendido entre os anos de 2000 e 2024, com textos disponíveis na íntegra, gratuitos e redigidos na língua portuguesa que atendessem aos descritores: Enfermagem, Esquizofrenia, fatores estressores, alucinações audiovisuais, intervenções terapêuticas.
Foram excluídos artigos que não tratavam diretamente do objeto de estudo, como aqueles que abordavam exclusivamente outros transtornos mentais, estudos com populações infantis ou adolescentes sem menção específica à esquizofrenia, pesquisas que não discutiam a relação entre estresse e alucinações, bem como textos duplicados entre bases. Também foram desconsiderados trabalhos de revisão não sistemática, dissertações, teses, editoriais, cartas ao editor e artigos com metodologia pouco clara ou que não apresentavam dados conclusivos. Após a aplicação desses critérios de elegibilidade e a leitura cuidadosa dos resumos, foram selecionados 16 artigos para análise detalhada (Figura 1).
O processo de seleção foi conduzido com o auxílio da plataforma Rayyan, ferramenta online que facilitou a organização e triagem dos estudos, possibilitando a marcação colaborativa dos textos segundo os critérios pré-estabelecidos. Essa seleção final constituiu a base empírica sobre a qual se fundamentou a análise crítica e a discussão dos resultados desta revisão integrativa.
Figura 1: Tratamento dos dados coletados nas bases de dados utilizados na pesquisa
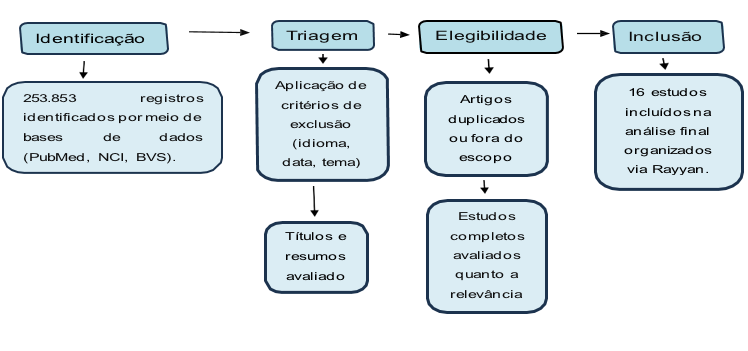
Fonte: Adaptado do fluxograma PRISMA, 2020
Na quarta etapa, os estudos selecionados foram analisados com foco na identificação das interações entre estresse e alucinações, além das implicações neurobiológicas que poderiam ser observadas. Na quinta etapa, foi realizada a interpretação dos resultados, com a identificação dos principais achados da literatura, permitindo uma compreensão mais profunda sobre o tema. Por fim, na sexta etapa, foi apresentada a síntese integrativa, onde os dados foram organizados de maneira a responder à questão norteadora, além de sugerir implicações terapêuticas que possam ser aplicadas no manejo clínico de pacientes com esquizofrenia.
RESULTADOS
Mais recentemente, pesquisas têm sido conduzidas sobre indicadores neuro-hormonais da responsividade ao estresse, particularmente a liberação de cortisol resultante da ativação do eixo hipotálamo- hipófise-adrenal (HPA). (Walker et al., 1997)
Tanto os dados comportamentais quanto biológicos indicam que o estresse piora os sintomas e que a diátese está associada a uma resposta intensificada aos estressores. Um mecanismo neural para
esses fenômenos é sugerido pelo efeito de aumento do eixo HPA na síntese e nos receptores de dopamina (DA). Assumindo que a diátese para esquizofrenia envolve uma anormalidade nos receptores DA, propõe-se que o eixo HPA atue como um sistema potencializador por meio de seus efeitos no DA. Ao mesmo tempo, a anormalidade do receptor DA e o dano hipocampal tornam o paciente hipersensível ao estresse. (Walker et al., 1997)
Estudos como os de Walker e Diforio (1997) e Mondelli et al. (2011) apontam que esse desequilíbrio pode tornar o cérebro mais vulnerável à desorganização perceptiva, agravando os sintomas psicóticos, especialmente em momentos de alta carga emocional e estresse.
A manifestação das alucinações em pacientes com esquizofrenia submetidos a diferentes níveis de estresse está relacionada à ativação do eixo hipotálamo-pituitária-adrenal (HPA), que leva à liberação aumentada de cortisol e ao desequilíbrio neuroquímico cerebral. Indivíduos expostos a altos níveis de estresse tendem a apresentar maior frequência e intensidade de alucinações, em comparação com aqueles que possuem mecanismos neurobiológicos mais estáveis (Walker et al., 1997).
Além disso, disfunções em circuitos neurais, incluindo as vias visuais retinianas e corticais, podem ser exacerbadas pelo estresse, contribuindo para o surgimento ou agravamento das alucinações visuais (Mondelli et al., 2011). Compreender essa dinâmica é fundamental para identificar o papel do estresse como um fator desencadeador ou amplificador dos sintomas psicóticos.
As estratégias terapêuticas que possam mitigar os efeitos do estresse na intensificação das alucinações auditivas e visuais em pacientes com esquizofrenia incluem intervenções psicoterapêuticas, como a Terapia Cognitivo-Comportamental (TCC), que tem demonstrado eficácia na redução do impacto do estresse sobre os sintomas psicóticos ao auxiliar os pacientes a desenvolverem mecanismos de enfrentamento e ressignificação de suas experiências (Gonul et al., 2018). Além disso, são discutidas abordagens farmacológicas emergentes, como o uso de moduladores do eixo HPA e estabilizadores dopaminérgicos, que têm sido investigados como possíveis aliados na regulação da resposta ao estresse e na prevenção de recaídas psicóticas (Lange et al., 2017).
Segundo Morrison, A.P. et al (2014), a eficácia na utilização da Terapia Cognitivo- Comportamental (TCC) na redução da frequência de alucinações auditivas e visuais em pacientes com esquizofrenia, ao longo do tempo de tratamento. Ao desenvolverem mecanismos cognitivos de enfrentamento, os pacientes tornam-se mais capazes de lidar com situações estressoras, reduzindo assim o impacto desses eventos sobre os circuitos neurológicos envolvidos nos sintomas psicóticos. A TCC como uma ferramenta eficaz na atenuação dos efeitos do estresse, especialmente por atuar sobre a reestruturação de pensamentos disfuncionais e promover maior estabilidade emocional.
As evidências indicam que o estresse pode afetar a neurotransmissão dopaminérgica e glutamatérgica, desregulando a atividade neuronal no córtex pré-frontal e no hipocampo, áreas essenciais para o processamento da percepção e da cognição (Quadro 1). Pacientes com esquizofrenia apresentam disfunções no processamento visual que podem ser agravadas pelo estresse, aumentando a incidência de alucinações visuais (Silverstein; Lai, 2021).
Quadro 1- Principais alterações neurobiológicas associadas ao estresse na esquizofrenia
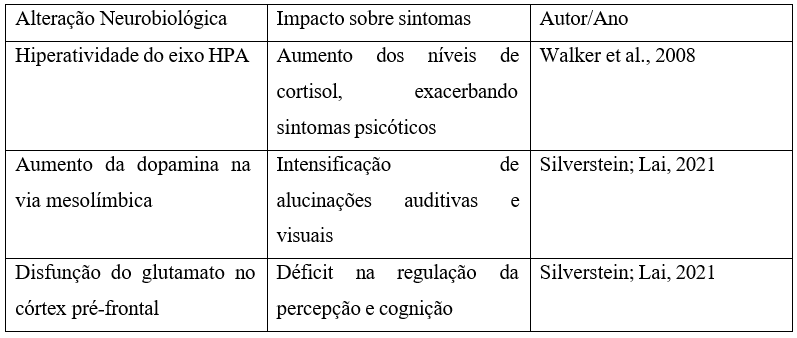
Fonte: Elaborado pelos autores, 2025.
Pacientes esquizofrênicos expostos a altos níveis de estresse apresentam frequência aumentada de alucinações em comparação com aqueles que não possuem essa exposição.
Segundo Silverstein; Lai (2021), a disfunção da via visual retiniana e cortical pode contribuir para alucinações visuais em esquizofrênicos, sendo intensificada em momentos de alto estresse. Esse achado sugere que o estresse pode agir como um gatilho para manifestações psicóticas (Quadro 2).
Quadro 2: Comparação entre pacientes com e sem influência significativa do estresse
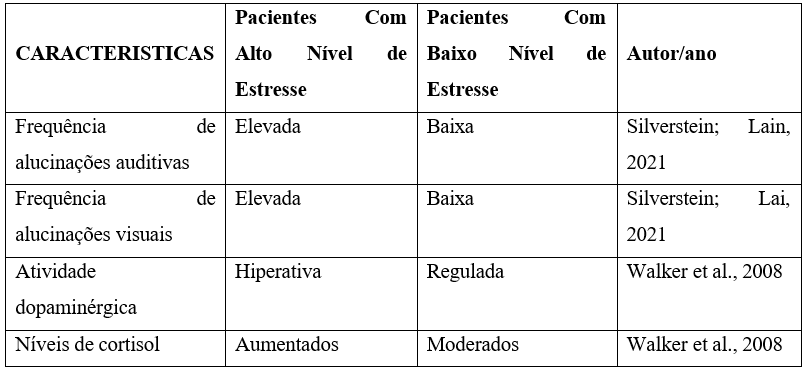
Fonte: Elaborado pelos autores, 2025.
Cuidar de uma pessoa com esquizofrenia exige atenção a detalhes que, às vezes, podem parecer pequenos, mas fazem toda a diferença. Um deles é o estresse. Parece simples, mas não é. O estresse, nesses pacientes, tem impacto direto nos sintomas psicóticos, como as alucinações visuais e auditivas. Isso porque, segundo Mikulska et al. (2021), há alterações importantes no eixo HPA e na forma como a dopamina é regulada, o que acaba influenciando o surgimento e a intensidade desses sintomas. Diante disso, o papel da enfermagem vai muito além de administrar medicamentos. É preciso compreender o paciente como alguém que sente, reage e tem uma história.
Zhang et al. (2022) mostraram, em um estudo recente, que quando o cuidado leva em conta o contexto de vida do paciente — com escuta ativa, apoio emocional e ambiente acolhedor —, os resultados são melhores. Como os próprios autores dizem: “a implementação de cuidados humanizados e integração situacional demonstrou eficácia na redução de emoções negativas e na promoção da reabilitação psicossocial dos pacientes”. Ou seja, olhar o outro com empatia, saber ouvir e oferecer segurança são atitudes que fazem parte do dia a dia da enfermagem e que podem mudar o rumo do tratamento. As abordagens centradas no paciente, com escuta ativa, vínculo terapêutico e acolhimento, são fundamentais para promover a reabilitação psicossocial e melhorar os desfechos clínicos desses indivíduos.
CONCLUSÃO
Neste estudo, compreendendo a relação entre o estresse e a intensificação das alucinações auditivas e visuais em indivíduos com esquizofrenia, os achados reforçam que o estresse não apenas agrava os sintomas psicóticos, mas também pode atuar como um fator desencadeante, alterando mecanismos neurobiológicos essenciais, como o eixo hipotálamo- pituitária-adrenal (HPA) e os sistemas dopaminérgicos e glutamatérgico. Esses resultados destacam a importância de uma abordagem terapêutica mais ampla, que vá além do tratamento farmacológico e inclua estratégias voltadas para o manejo do estresse e a promoção da estabilidade emocional dos pacientes.
Pacientes submetidos a altos níveis de estresse apresentam uma frequência maior e mais intensa de alucinações, o que reforça a necessidade de intervenções precoces e personalizadas. Métodos como a Terapia Cognitivo-Comportamental (TCC) demonstram potencial para reduzir esse impacto, auxiliando os pacientes a desenvolverem mecanismos de enfrentamento mais eficazes.
A compreensão dessas interações pode ajudar a otimizar os tratamentos atuais, tornando-os mais eficazes e adaptados às necessidades individuais. Os achados desta revisão reforçam a importância do estresse na exacerbação das alucinações em pacientes com esquizofrenia. O eixo HPA, os sistemas neurotransmissores e as vias neurais envolvidas no processamento perceptivo são significativamente impactados pelo estresse, aumentando a vulnerabilidade à psicose. Intervenções psicoterapêuticas e farmacológicas podem ajudar a reduzir os efeitos do estresse sobre os sintomas esquizofrênicos, melhorando o prognóstico e a qualidade de vida dos pacientes.
O estudo contribui para ampliar o conhecimento sobre a esquizofrenia e sua relação com o estresse e identificação de novas abordagens terapêuticas incentivando assim novas pesquisas e aprimorando a prática clínica, bem como o cuidado na assistência de enfermagem. Acreditamos que um olhar mais atento para esses fatores pode levar a intervenções mais eficazes e humanizadas, promovendo um tratamento mais completo e melhorando a qualidade de vida dos pacientes que convivem com essa condição.
REFERÊNCIAS
BETZ, L. T.; PENZEL, N.; KAMBEITZ-ILANKOVIC, L.; ROSEN, M.; CHISHOLM, K.; STAINTON, A.; KAMBEITZ, J. General psychopathology links burden of recent life events and psychotic symptoms in a network approach. NPJ Schizophrenia, v. 6, n. 1, p. 40, 2020. Disponível em: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7738498/. Acesso em: 25 maio 2025.
GONUL, A. S. et al. Pituitary volume reduction in schizophrenia following cognitive behavioural therapy. Psychiatry Research: Neuroimaging, v. 271, p. 63–68, 2018. Disponível em: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5821679/. Acesso em: 25 maio 2025.
HOWES, Oliver D.; KAPUR, Shitij. The dopamine hypothesis of schizophrenia: version III – the final common pathway. Schizophrenia Bulletin, v. 35, n. 3, p. 549-562, 2009. Disponível em: https://pubmed.ncbi.nlm.nih.gov/19325164/ (acesso: 13 de março de 2025)
KAHN, René S.; SOMMER, Iris E. The neurobiology and treatment of first-episode schizophrenia. Molecular Psychiatry, v. 20, n. 1, p. 84-97, 2015. Disponível em: https://pubmed.ncbi.nlm.nih.gov/25048005/ (acesso: 13 de março de 2025)
LANGE, C. et al. Modulation of HPA axis response to social stress in schizophrenia spectrum disorders: Influence of childhood trauma. Psychoneuroendocrinology, v. 79, p. 90–98, jul. 2017. Disponível em: https://pubmed.ncbi.nlm.nih.gov/28549268/. (Acesso em: 17 maio. 2025.)
MC EWEN, Bruce S. Stress, adaptation, and disease: Allostasis and allostatic load. Annals of the New York Academy of Sciences, v. 840, n. 1, p. 33-44, 1998. Disponível em: https://pubmed.ncbi.nlm.nih.gov/9629234/ (acesso: 18 de março de 2025)
MIKULSKA, J.; JUSZCZYK, G.; GAWROŃSKA-GRZYWACZ, M.; HERBET, M. HPA axis in the pathomechanism of depression and schizophrenia: new therapeutic strategies based on its participation. Brain Sciences, v. 11, n. 10, p. 1298, 2021. DOI: 10.3390/brainsci11101298. Disponível em: https://pubmed.ncbi.nlm.nih.gov/34679364/. (Acesso em: 25 maio 2025.)
MILLAN, Mark J. et al. Altering the course of schizophrenia: progress and perspectives. Nature Reviews Drug Discovery, v. 15, n. 7, p. 485-515, 2016. Disponível em: https://pubmed.ncbi.nlm.nih.gov/26939910/ (acesso: 16 de março de 2025)
MONDELLI, V. et al. Stress and inflammation reduce brain-derived neurotrophic factor expression in first-episode psychosis: a pathway to smaller hippocampal volume. The Journal of Clinical Psychiatry, v. 72, n. 12, p. 1677–1684, 2011. Disponível em: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4695263/. (Acesso em: 25 maio 2025)
MORRISON, A. P. et al. Cognitive therapy for people with schizophrenia spectrum disorders not taking antipsychotic drugs: a single-blind randomised controlled trial. The Lancet Psychiatry, v. 1, n. 6, p. 422-430, 2014. Disponível em: https://pubmed.ncbi.nlm.nih.gov/24508320/ (acesso: 13 de abril de 2025)
MUESER, Kim T.; MCGURK, Susan R. Schizophrenia. The Lancet, v. 363, n. 9426, p. 2063–2072,19 jun. 2004. DOI: 10.1016/S0140-6736(04)16458-1. Disponível em: https://pubmed.ncbi.nlm.nih.gov/15207959/. (Acesso em: 25 mai. 2025.)
PRUESSNER, M. et al. The neural diathesis-stress model of schizophrenia revisited: An update on recent findings considering illness stage and neurobiological and methodological complexities. Neuroscience & Biobehavioral Reviews, v. 73, p. 191–218, 2017. DOI: 10.1016/j.neubiorev.2016.12.013. Disponível em: https://pubmed.ncbi.nlm.nih.gov/27993603/. (Acesso em: 25 maio 2025.)
SILVERSTEIN, S. M.; LAI, A. The phenomenology and neurobiology of visual distortions and hallucinations in schizophrenia: an update. Frontiers in Psychiatry, v. 12, p. 684720, 2021. Disponível em: https://pubmed.ncbi.nlm.nih.gov/34177665/. (Acesso em: 25 maio 2025.)
VAN OS, J.; KAPUR, S. Schizophrenia. The Lancet, v. 374, n. 9690, p. 635–645, 22 ago. 2009. Disponível em: https://pubmed.ncbi.nlm.nih.gov/19700006/. (Acesso em: 17 maio. 2025.)
WALKER, E. F.; DIFORIO, D. Schizophrenia: a neural diathesis-stress model. Psychological Review, v. 104, n. 4, p. 667–685, 1997. DOI: 10.1037/0033-295X.104.4.667. Disponível em: https://pubmed.ncbi.nlm.nih.gov/9337628/. (Acesso em: 25 maio 2025.)
ZHANG, Yanhua. Application research of humanistic care and situational integration in nursing of schizophrenia in recovery period. Contrast Media & Molecular Imaging, [S.l.], v. 2022, Article ID 4705107, 9 p., 22 set. 2022. DOI: 10.1155/2022/4705107. Disponível em: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC9553477/. (Acesso em: 18 maio 2025.)
1 Graduanda de Enfermagem pelo Instituto de Ensino Superior de Brasília – IESB, Brasília- DF
2 Graduanda de Enfermagem pelo Instituto de Ensino Superior de Brasília – IESB, Brasília-DF
3 Professor orientando do curso de graduação de Enfermagem- IESB, Brasília-DF
