PHARMACEUTICAL INTERVENTIONS FOR PATIENTS USING PSYCHOPHARMACOLOGICALS
REGISTRO DOI: 10.69849/revistaft/pa10202602081138
Clara Polyanna Bernardo Mouzinho1; Luana Yasmin Marinho Gonçalves2; Ruan Alves Mota2; Nalanda Maria Ferreira Cordeiro2; Maria Catarina do Nascimento Alves2; Heloísa Santos Alves2; Ana Beatriz Gomes de Sousa Farias2; Cauan Henrique de Andrade Silva2; Laysa Kailanne Pachêco Gomes Pinto2; Maria do Socorro Ramos de Queiroz3
RESUMO
Psicotrópicos ainda representam uma significativa parcela dos fármacos prescritos na atenção básica, porém uma boa parte dos usuários faz uso de maneira inadequada desses medicamentos, até mesmo sem a real necessidade. Nesta perspectiva, surge no cenário o serviço farmacêutico na Unidade Básica de Saúde, na figura do profissional farmacêutico para promover o uso racional de medicamentos, bem como sugerir intervenções quando necessário. O objetivo deste estudo foi realizar o acompanhamento farmacoterapêutico e intervenções necessárias a pacientes que fazem uso de psicofármacos. Tratou-se de uma pesquisa de campo, de natureza aplicada, com abordagem quantitativa, sendo um estudo documental e descritivo que teve início após a aprovação do Comitê de ética. Foi realizado na Farmácia Municipal que fica localizada no hospital Maria do Carmo Amorim Navarro, município de Fagundes-PB. Participaram do referido estudo todos os usuários de psicofármacos que receberam seus medicamentos através do Sistema Único de Saúde. Todas as análises foram realizadas com o auxílio do software Statistics versão 7.0. Observou-se a maior presença do gênero feminino (63%), a faixa etária de 50-59 anos (31%), foi possível observar que 71 (93%) dos indivíduos tinha como prescritor inicial o psiquiatra e 47 (62%) tinha como subsequente a clínica médica. Observou-se que os estimulantes combinados com depressores (42%) foram os mais frequentemente prescritos, seguidos pelos depressores isolados (37%) e, por último, pelos estimulantes isolados (13%). Dos entrevistados 68 (89%) consideraram que houve uma melhora, porém, 8 (11%) não consideraram resultados satisfatórios. No que tange às Intervenções Farmacêuticas, no decorrer da pesquisa, foi necessário realizar 19 (25%), sendo as mais frequente farmacêutico-paciente, composta por aconselhamentos, tendo como objetivo proporcionar informações relevantes acerca da saúde, hábitos de vida e terapia medicamentosa. Constatou-se que o compromisso contínuo do farmacêutico no acompanhamento dos pacientes em tratamento é um fator determinante para o sucesso do tratamento medicamentoso, sendo essencial destacar que a contribuição do farmacêutico na equipe de saúde visa promover a assistência farmacêutica para alcançar resultados terapêuticos mais eficazes.
Palavras-chave: Medicamentos; Transtornos Mentais; Assistência Farmacêutica; Saúde Mental.
ABSTRAT
Psychotropic drugs still represent a significant portion of the drugs prescribed in primary care, but a significant proportion of users misuse them, even when they are not truly needed. In this context, pharmaceutical services emerge in the Basic Health Unit, represented by pharmacists to promote the rational use of medications and suggest interventions when necessary. The objective of this study was to conduct pharmacotherapeutic monitoring and necessary interventions for patients using psychotropic drugs. This was an applied field study with a quantitative approach. It was a documentary and descriptive study that began after approval by the Ethics Committee. It was conducted at the Municipal Pharmacy located at the Maria do Carmo Amorim Navarro Hospital in the municipality of Fagundes, Paraíba. All psychotropic drug users who received their medications through the Unified Health System (SUS) participated in the study. All analyses were performed using Statistics software, version 7.0. There was a greater presence of females (63%), the age group of 50-59 years (31%), and it was possible to observe that 71 (93%) of the individuals had a psychiatrist as their initial prescriber and 47 (62%) had a medical clinic as their subsequent prescriber. It was observed that stimulants combined with depressants (42%) were the most frequently prescribed, followed by depressants alone (37%) and, lastly, by stimulants alone (13%). Of the interviewees, 68 (89%) considered that there was an improvement, however, 8 (11%) did not consider the results satisfactory. Regarding Pharmaceutical Interventions, during the course of the research, it was necessary to carry out 19 (25%); the most frequent being pharmacist-patient, consisting of counseling, aiming to provide relevant information about health, lifestyle habits, and drug therapy. It was found that the pharmacist’s continuous commitment to monitoring patients undergoing treatment is a determining factor for the success of drug treatment, and it is essential to highlight that the pharmacist’s contribution to the health team aims to promote pharmaceutical care to achieve more effective therapeutic results.
Keywords: Medications; Mental Disorders; Pharmaceutical Assistance; Mental Health.
1. INTRODUÇÃO
O transtorno mental integra um amplo espectro de problemas patológicos que prejudicam a mente, são muitos sintomas provocados por essas mudanças mentais, como as queixas de humor, ansiedade, memória, percepção e pensamento (Freire et al., 2013).
Segundo estimativa da Organização Mundial da Saúde (OMS), os Transtornos Mentais Menores (TMM) acometem cerca de 30% dos trabalhadores ocupados e os Transtornos Mentais Graves (TMG), cerca de 5 a 10% (OMS, 2017). Por sua vez, nos estudos de base populacional realizados em países industrializados, a prevalência de Transtornos Mentais Comuns (TMC) varia entre 7% e 30% (Lucca, 2017).
No Brasil, as doenças que envolvem à saúde mental têm sido evidenciadas pelo aumento significativo de pessoas que procuram os serviços de saúde. A redefinição do modelo de atenção psicossocial no Brasil tem apontado para a ressocialização das pessoas que apresentavam TMG, contudo o aumento de pessoas com TMC relacionados ao trabalho e a vida em sociedade é crescente. Estima-se que no Brasil as doenças mentais como depressão e os distúrbios relacionados à ansiedade afetam 5,8% e 9,3% da população, respectivamente (OMS, 2017). Em relação a TMG, estudo apontou a incidência da esquizofrenia em 5,7 por 10.000 habitantes nos homens e de 4,6 por 10.000 habitantes nas mulheres. Os TMC têm sido prevalentes variando entre 17% e 35% o que representa uma parcela significativa da população (Santos et al., 2019).
Os psicofármacos são medicamentos sujeitos a controle especial pertencentes a Portaria 344 de 12 de maio de 1998, cujas classes de receitas são: A3, B1 e C1, consideradas substâncias que podem causar dependência física ou psíquica (Brasil, 1998). Além da dependência, essa classe de fármacos pode levar o indivíduo que a usa inadvertidamente à tolerância, risco maior de acidentes abstinência, reações de retirada à droga, efeito rebote e riscos cardiovasculares e respiratórios (Almeida Neta, 2016).
Tendo conhecimento da necessidade da utilização de medicamentos psicoativos por vários usuários, o cuidado farmacêutico é importante, pois acompanha desde a programação e planejamento adequado, até o monitoramento terapêutico, com o intuito de prevenir efeitos adversos, interações medicamentosas e uso inadequado que possa acarretar prejuízo ao tratamento e dano à saúde da população.
2. FUNDAMENTAÇÃO TEÓRICA
2.1. Saúde Mental e Transtorno Mental
A OMS definiu saúde mental como estado de bem-estar no qual o indivíduo é capaz de usar suas próprias habilidades, recuperar-se do estresse rotineiro, ser produtivo e contribuir com a sociedade. Destacou também que a saúde mental estar além da ausência de doenças mentais (OMS, 2017). Pode-se observar que o tema Saúde Mental e suas ramificações, vem se tornando cada vez mais objeto de estudo dos pesquisadores, uma vez que suas manifestações estão intimamente ligadas ao cotidiano. Assim sendo, deve-se considerar os conceitos relacionados a estes dois termos a serem entendidos: Saúde Mental/Doença Mental, com o objetivo de desenvolver práticas profissionais e também aprimorar habilidades concernente às relações interpessoais (Barros et al., 2020).
De acordo com a OMS o termo Saúde Mental remete a um debate mais amplo uma vez que ele pode ser discutido tanto no âmbito individual como no coletivo, ou em uma perspectiva de desenvolvimento integral das pessoas, famílias e sociedade. Segundo a OMS a saúde mental individual é determinada por múltiplos fatores sociais, psicológicos e biológicos, como pressões socioeconômicas persistentes (OMS, 2017).
Durante muito tempo, a sua compreensão estava relacionada apenas ao indivíduo doente. Com a evolução da psiquiatria durante o século XX, o termo Doença Mental vem sendo substituído pelo termo Transtorno Mental. Isso acarretou numa transferência de métodos considerados úteis no tratamento das doenças físicas para o campo dos distúrbios emocionais e comportamentais (Medeiros, 2022).
Barros et al., (2020) explicaram que a denominação de doença mental evoluiu para transtornos mentais e as políticas de saúde mental implantadas no Brasil buscou a desinstitucionalização dos usuários com transtornos e a criação de dispositivos que permitiram o tratamento desses indivíduos de forma humanizada. Os avanços dos TMC têm apontado para uma parcela significativa da população que sofre de transtornos de humor impactadas pelas demandas sociais.
2.2. Psicofármacos
É uma classe de medicamentos amplamente utilizadas para o tratamento de doenças psiquiátricas e problemas de saúde mental. Estudos realizados no Brasil, Europa e América Latina mostraram o aumento da utilização desses medicamentos (Firmino et al., 2012).
Estes medicamentos têm como característica principal sua atuação no Sistema Nervoso Central (SNC) do indivíduo, podendo causar dependência e afetar processos mentais, gerando alteração na percepção, emoções e comportamentos. Por isso, sua prescrição, transporte, acondicionamento e dispensação estão sujeitos a um criterioso sistema de controle, sendo no Brasil regido pela Portaria 344/1998 (Brasil, 1998).
A principal justificativa para a prescrição dessa classe de medicamentos se dá através de um diagnóstico adequado. Do ponto de vista terapêutico, o uso do medicamento para ser considerado racional deve obedecer aos seguintes critérios: atendimento das necessidades clínicas; doses terapêuticas adequadas; tempo de tratamento necessário e custo mais acessível possível (Rodrigues et al., 2020).
Outros fatores que agravam esse cenário de consumo exacerbado de acordo com Treichel et al., (2021) são: desejo do paciente em utilizar o medicamento para a resolução de problemas pessoais, a postura do profissional não se sentir confortável em negar a prescrição do medicamento; dificuldades ao acesso do médico especialista; demanda excessiva de consultas, que reverbera em tempo insuficiente para adoção de condutas. Tais fatores implicam em um aumento significativo e preocupante de prescrições de medicamentos psicotrópicos na Atenção Primária à Saúde, tendo em vista, que na maioria dos casos, estas drogas são prescritas sem uma definição de esquema terapêutico que leve em consideração e/ou reavalie a condição do paciente em ser temporária ou definitiva para o uso daquele fármaco.
Nesse contexto o profissional acaba por não avaliar questões centrais tais como: tempo determinado para o tratamento, sensibilização do paciente para introduzir o desmame da droga e capacidade de identificação de possíveis interações medicamentosas com as demais drogas (Rodrigues et al., 2020).
As classes de Psicofármacos são:
- Estimulantes
Os estimulantes psicomotores, constituídos pela anfetamina e seus derivados, configuram-se entre os mais importantes problemas de saúde porque exercem acentuado efeito sobre a função mental e o comportamento, produzindo excitação e euforia, sensação diminuída de fadiga, aumento na atividade motora, taquicardia e elevação da pressão arterial. O elevado consumo desta classe terapêutica é relevante, considerando-se os graves efeitos colaterais que ela pode ocasionar (Firmo et al., 2013).
- Depressores
Os depressores da atividade do SNC são o grupo de substâncias que diminuem a atividade do cérebro. Neste grupo estão o álcool, inalantes, ansiolíticos, barbitúricos, opiáceos e antipsicóticos (Rang et al., 2016).
Os depressores mais utilizados são os benzodiazepínicos, que são substâncias ansiolíticas e hipnóticas. Atuam seletivamente no receptor Ácido Gama-Aminobutírico a (GABAa), que medeiam a transmissão sináptica inibitória em todo o SNC (Rang et al., 2016). O principal efeito dessa classe de medicamentos é aumentar os efeitos inibitórios da neurotransmissão GABAérgica (Golan et al., 2014).
- Neurolépticos
Os fármacos utilizados no manejo da psicose, esquizofrenia e outros distúrbios comportamentais agudos são frequentemente denominados neurolépticos, tranquilizantes maiores, antiesquizofrênicos ou antipsicóticos. Mais de 40 diferentes fármacos antipsicóticos estão disponíveis para uso clínico.
- Perturbadores
Alteram qualitativamente as sinapses cerebrais, principalmente nos sistemas dopaminérgicos e serotoninérgicos, causando diferentes graus de alucinação. O uso de substâncias que alteram a consciência, entre elas as drogas de abuso, é comum desde o desenvolvimento das civilizações, até os dias atuais (Antunes; Bortoli, 2017).
As substâncias que estão inseridas nessa classe são também chamadas de psicoticomiméticas, pois mimetizam estados psicóticos nos indivíduos que as utilizam, como delírios, alucinações, perda da noção de realidade. As substâncias incluídas são a mescalina (do cacto mexicano), a tetrahidrocanabitol da maconha, a psilocibina (de certos cogumelos), o lírio (trombeteira, zabumba ou saia-branca), os anticolinérgicos, a dietilamida do ácido lisérgico e o êxtase (Rocha, 2016).
- Parapsicóticos
São assim classificadas as substâncias que não se enquadram nas demais classificações, como os medicamentos antiparkinsonianos. A Doença de Parkinson é uma doença neurológica do SNC, caracterizada clinicamente por sintomas e manifestações que se apresentam de forma crônica e progressiva, tais como: lentidão anormal dos movimentos, tremor, desequilíbrio, rigidez muscular e alterações na marcha (Barbosa, 2012).
2.3. Intervenções farmacêuticas na saúde mental
Como o tratamento das doenças mentais envolve muitas vezes o uso de psicofármacos, sendo este tratamento atuante de forma prolongada, com inúmeras reações adversas que devem ser levados em conta para a adesão, ainda com o risco da polifarmácia dependendo do diagnóstico, se faz perceptível a necessidade de integração do profissional farmacêutico na equipe de saúde a fim de direcionar a política de assistência farmacêutica e orientação do uso do medicamento focando no binômio medicamento-paciente (Coutinho, 2015).
Na Lei nº 8080 de 19 de setembro de 1990, considerada a lei orgânica da saúde é contemplada a assistência farmacêutica integral, que não se encerra apenas com o acesso ao medicamento, como direito do usuário, cobrando essa responsabilidade dos gestores municipais a efetivação da municipalização e regionalização do medicamento (Brasil , 1990).
No documento da IV Conferência de Saúde Mental, na seção referente à gestão de trabalho em Saúde Mental, trata da necessidade da lotação de profissionais farmacêuticos em todas as unidades e serviços de saúde/saúde mental, especialmente onde ocorre dispensação de medicamentos psicofármacos (Brasil, 2010). Porém na prática a inserção deste profissional não é garantida pelos gestores, em parte por falha nos decretos, por desconhecimento das potencialidades e atividades de atuação as quais o profissional farmacêutico pode trabalhar na melhora na adesão ao tratamento e também da classe farmacêutica em não saber talvez que pode atuar em âmbito ambulatorial (Brasil, 2004).
De acordo com o Ministério da Saúde, na saúde mental há um vasto campo de atuação para o farmacêutico, uma vez que se trata de medicamentos de uso contínuo com diversos efeitos adversos que, se o paciente não tiver compreensão e orientação, resulta numa falta de aderência ao tratamento (Brasil, 2013).
Sendo o farmacêutico o último profissional de saúde a entrar em contato com o usuário, a abordagem ao mesmo podem desconstruir certos pré-conceitos gerados e não sanados na consulta médica, além de avaliar epidemiologicamente as causas da busca por medicamentos psicotrópicos, podendo gerar um questionamento da forma de se produzir saúde na população, evitando assim a medicalização (Henrard; Reis, 2013).
Para Gomes (2013) é de grande relevância a comunicação entre farmacêutico e paciente principalmente quando o assunto é em relação aos medicamentos utilizados e situações relacionadas ao uso, como por exemplo, os efeitos colaterais. Muitos desses efeitos podem manifestar a impressão de não efetividade por terem efeitos que demoram até semanas para se manifestar, ou mesmo o estado de consciência do paciente está prejudicado pela doença, fazendo se necessário que os familiares e cuidadores estejam também conscientes dos efeitos que a medicação possa desencadear.
3. METODOLOGIA
Tratou-se de uma pesquisa de campo, de natureza aplicada, com abordagem quantitativa, sendo um estudo documental e descritivo realizado no período fevereiro a setembro de 2023. Participaram da referida pesquisa todos os usuários de psicofármacos que receberam seus medicamentos na Farmácia, em Fagundes-PB, através do Sistema Único de Saúde. O estudo respeitou as diretrizes e critérios estabelecidos na Resolução 466/12 do Conselho Nacional de Saúde, sendo aprovado pelo Comitê de Ética da Universidade Estadual da Paraíba sob nº 6.123.483.
O instrumento para a coleta de dados foi um formulário elaborado para obter informações relacionadas a idade, atividade laboral, estado civil renda, tipo de transtorno mental e farmacoterapia que abordou tipos de psicotrópicos, posologia, período de uso, prescritor e problemas relacionados aos medicamentos.
Para análise e organização dos dados da pesquisa utilizou-se a estatística descritiva, com apresentação de frequências simples ou absolutas e percentuais para as variáveis categóricas. Todas as análises foram realizadas com o auxílio do software estatístico Statistics versão 7.0.
4. RESULTADOS E DISCUSSÃO
Foram analisadas e coletados dados de prescrições de 76 usuários de psicofármacos que receberam seus medicamentos na Farmácia Básica do município de Fagundes – PB. Verificou-se um predomínio do gênero feminino (63%). A faixa etária mais prevalente correspondeu às idades entre 50 e 59 anos (31%), em relação ao estado civil houve uma maior participação de indivíduos que se declararam solteiros (47%). A maioria da amostra cursou o ensino Fundamental Incompleto (64%) e estava desempregado (51%).
Os resultados dessa pesquisa demonstraram a maior presença de mulheres em idade adulta no consumo dos psicofármacos. Isso pode ser atribuído à maior percepção pelas mulheres em relação à sintomatologia das doenças, procura precoce por ajuda e menor resistência ao uso de medicamentos prescritos do que os homens (Guimarães, 2022). O papel social que as mulheres desempenham na sociedade, favorecem a produção de vulnerabilidades e sofrimento mental, tornando-as alvo de diagnósticos de transtornos mentais, necessitando assim do uso de psicofármacos.
A presença de usuários adultos na faixa etária de 50 a 59 anos (29%) foi a mais presente. De forma semelhante Araújo (2021), no município de Catolé do Rocha-PB, avaliou a prevalência do uso de psicotrópicos em usuários de saúde mental e também registrou a maior utilização dos adultos desta faixa etária.
Em relação à atividade laboral, o nível de pessoas que são desempregadas (51%) predominou. Foi perceptível que muitos indivíduos não possuíam viabilidade de exercer alguma atividade laboral devido aos transtornos mentais apresentados. Almeida et al., (2021) ressaltaram o impacto dos sintomas psiquiátricos no funcionamento social dos pacientes, sobretudo em relação ao autocuidado, habilidades para a vida independente e a capacidade para engajamento em atividades de estudo e trabalho, corroborando com a presente pesquisa.
Na Tabela 1 podemos observar que o transtorno de ansiedade foi o mais presente na amostra, sendo que 21 (28%) indivíduos apresentavam de forma isolada e 20 (26%) deles em associação com a depressão. Resultado, semelhante ao estudo de Guimarães (2022), que destacou, os elevados números de prevalência de ansiedade (21,2%) e de depressão (17,1%), superiores aos valores estimados de prevalência para todo o Brasil (5,5% para depressão e 9,2% para ansiedade) (IHME, 2019).
Tabela 1 – Tipos de transtornos mentais apresentados pela amostra em estudo.
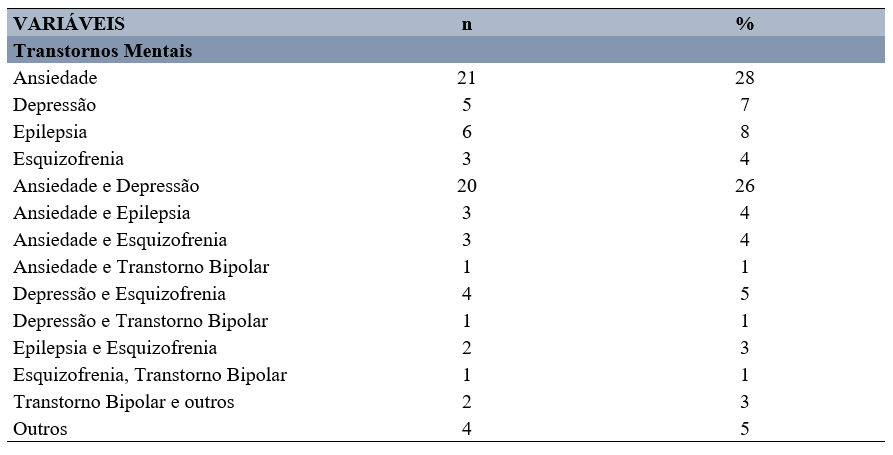
Fonte: Dados da Pesquisa, 2023.
Sousa, Oliveira e Calou (2018) explicaram que a ansiedade é um estado desordenado de alerta do organismo, no qual sentimentos como medo, aflição, inquietação e tensão estão sempre presentes, provocando desconforto e sensação de perigo iminente, frequentemente sem causa específica aparente.
Para Vasconselos (2022) a depressão se caracteriza por um estado prolongado e profundo de tristeza que afeta pessoas em todo o mundo, com causas que variam desde situações traumáticas, estresse, luto, até perda de emprego, entre outras. Os sintomas, embora nem sempre óbvios, englobam dificuldade de concentração, redução da capacidade de pensar de forma clara, perda de memória recente, falta de interesse, apatia, desinteresse por atividades anteriormente prazerosas, persistente tristeza, distúrbios de sono, e em alguns casos, comportamentos agressivos, entre outros.
Na Tabela 2, observa-se que os estimulantes combinados com depressores (42%) foram os mais frequentemente prescritos, seguidos pelos depressores isolados (37%) e, por último, pelos estimulantes isolados (13%).
Tabela 2 – Características relacionadas ao tratamento farmacológico realizado pela amostra em estudo.
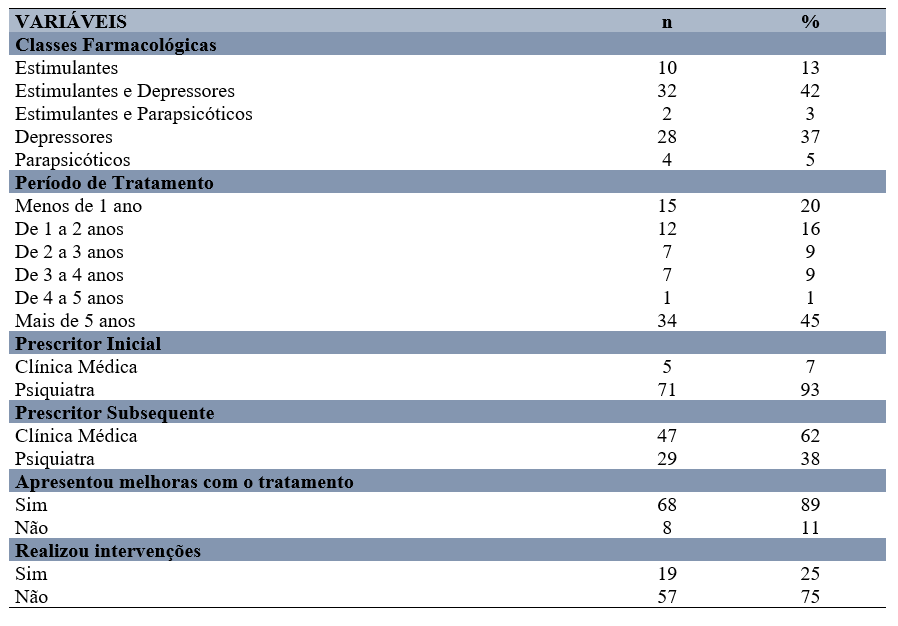
Fonte: Dados da Pesquisa, 2023.
Como visto anteriormente, a ansiedade, isolada e combinada com a depressão, é o transtorno mental mais frequente nos entrevistados, justificando assim, as prescrições frequentes de depressores. Dados em concordância com o estudo realizado por Gomes et al., (2022) no munícipio de Picuí-PB.
Lima et al., (2020), também observaram em seu estudo a prevalência de depressores, como o clonazepam (48,2%) e alprazolam (27,1%). Os autores alegaram que o elevado consumo desses fármacos, se dá devido ao fornecimento gratuito dos benzodiazepínicos através da Política Nacional de Assistência Farmacêutica (PNAF). Fiorelli e Assini (2017) relacionaram a prevalência do uso de depressores ao aumento da insônia à medida que a faixa etária avança e advertem sobre a importância de evitar o consumo prolongado, uma vez que isso pode resultar em sedação, dependência e amnésia.
Em um estudo realizado por Sousa (2022) com usuários da atenção básica de um município da Paraíba, a maioria dos questionados utilizavam psicofármacos por mais de 5 anos. Muitas vezes devido à dependência física ou psicológica relacionada a certos medicamentos. Gomes et al., (2022) afirmaram que o longo período de utilização dessas classes podem provocar nos pacientes algum quadro de dependência farmacológica.
Foi possível observar que 71 (93%) dos indivíduos tinha como prescritor inicial o psiquiatra e 47 (62%) e como subsequente a clínica médica, isso pode indicar a adoção da estratégia de renovação de receitas, acarretando sérios riscos aos pacientes devido à falta de acompanhamento para avaliar a necessidade de repetir o tratamento, iniciar possível desmame ou substituir para outro fármaco ou classe farmacológica.
Informações acerca da melhora com o tratamento foram analisadas na pesquisa. Dos entrevistados 68 (89%) consideraram que houve uma melhora, porém, 8 (11%) não consideraram resultados satisfatórios. Fato semelhante ao encontrado no estudo de Araújo (2021), que a maioria dos indivíduos que utilizavam psicofármacos obtiveram uma resposta positiva e eficaz no tratamento.
No que tange às Intervenções Farmacêuticas que são práticas planejadas que fazem parte do cuidado farmacêutico, no decorrer da pesquisa, foi necessário realizar 19, sendo as mais frequente farmacêutico-paciente, composta por aconselhamentos, tendo como objetivo proporcionar informações relevantes acerca da saúde, hábitos de vida e terapia medicamentosa.
Dentre os aconselhamentos realizados investimos no horário correto para tomar os medicamentos, pois muitos pacientes estavam fazendo uso de múltiplos medicamentos e os ingeriam simultaneamente, resultando em interações medicamentosas de moderadas a graves. A mais presente foi Fluoxetina com Risperidona, considerada grave, porque a Fluoxetina pode diminuir o metabolismo da Risperidona e também ocorrer a síndrome serotoninérgica.
Foi realizada uma intervenção farmacêutico-paciente-médico bastante significativa, envolvendo uma mulher de 49 anos, portadora de esquizofrenia, transtorno bipolar e epilepsia, que utilizava os seguintes medicamentos e respectivas posologias: Clonazepam 2mg (a cada 8 horas, Ácido Valpróico 500mg (a cada 8 horas), Risperidona 2mg (a cada 12 horas), Fenobarbital 100mg (a cada 12 horas) e Decanoato de Haloperidol (quinzenalmente). A paciente estava se queixando de galactorreia e mastalgia. Após análise da farmacoterapia, constatou-se que a causa da galactorreia poderia estar relacionada com o elevado uso de psicofármacos, diante disso, a paciente foi encaminhada ao médico prescritor (psiquiatra), a qual fazia acompanhamento, para que ele pudesse descartar outras possíveis causas através de solicitação de exames clínicos. Foi confirmado que a causa da sua sintomatologia (galactorreia e mastalgia) era devido a sua terapia medicamentosa.
De acordo com Bonadiman, Bonadiman e Silva (2013) os antipsicóticos, apesar de seus benefícios terapêuticos, podem causar efeitos colaterais, incluindo alterações cardíacas, efeitos anticolinérgicos, impacto no sistema endócrino (aumento da prolactina) com potencial para galactorreia e ganho de peso, além de efeitos dermatológicos. Melo et al., (2021), mostraram em seu estudo que as intervenções conduzidas pelo farmacêutico isoladamente ou em colaboração com médico otimizaram a farmacoterapia, manejando as rações adversas e consequentemente, aumentaram a adesão ao tratamento.
Cruz (2020) evidenciou que o monitoramento realizado pelo farmacêutico desempenha um papel importante na redução de erros relacionados à administração de medicamentos, evitando assim a alta probabilidade de tratamentos medicamentosos ineficazes. Isso é alcançado por meio da orientação aos pacientes sobre o uso correto dos medicamentos, suas possíveis reações adversas, efeitos colaterais e dosagem adequada para cada regime terapêutico. O compromisso contínuo do farmacêutico no acompanhamento dos pacientes em tratamento é um fator determinante para o sucesso do tratamento medicamentoso. É essencial destacar que a contribuição do farmacêutico na equipe de saúde visa promover a assistência farmacêutica para alcançar resultados terapêuticos mais eficazes.
5. CONSIDERAÇÕES FINAIS
O estudo evidenciou que o farmacêutico desempenha um papel importante na equipe multidisciplinar de saúde, oferecendo um conhecimento profundo em medicamentos e farmacoterapia, o que o torna essencial na gestão de terapias medicamentosas, prevenção de interações adversas e otimização de regimes terapêutico;
Além disso, os farmacêuticos desempenham um papel fundamental na educação de pacientes sobre o uso adequado de medicamentos, garantindo a adesão ao tratamento e promovendo a compreensão dos efeitos colaterais. Sua presença na equipe multidisciplinar ajuda a melhorar os resultados clínicos, reduzir custos relacionados a erros de medicação e, em última instância, aprimorar a qualidade de vida dos pacientes;
Por fim, o presente estudo forneceu informações pertinentes sobre o padrão de utilização de psicofármacos neste município, abrindo caminho para a implementação de intervenções que visaram aprimorar a segurança e eficácia da farmacoterapia para os pacientes.
6. REFERÊNCIAS
ALMEIDA, L. C. de et al. Trabalho e desemprego entre pacientes com transtornos mentais. 2021. Disponível em: http://www.revenf.bvs.br/scielo.php?script=sci_arttext&pid=S1415-276220210001002 09. Acesso em: 26 ago. 2023
ALMEIDA NETA, N. M. Plano de intervenção para diminuir o uso de psicofármacos na Equipe de Saúde da Família de Flexeiras no município de São Sebastião-AL. 23f. Trabalho de Conclusão de Curso. (Especialização em Atenção Básica em Saúde da Família). Universidade Federal de Minas Gerais, 2016.
ANTUNES, J. M. L.; BORTOLI, S. Perfil do uso de drogas lícitas e ilícitas entre os alunos do ensino superior da Universidade Estadual de Ponta Grossa. Revista Publicatio UEPG- Ciências Biológicas e da Saúde, v.23, n.2, p. 134-143, jul./dez. 2017.
ARAÚJO, T. de A. Análise de Prescrições de Psicotrópicos na Farmácia Básica do Município de Catolé do Rocha-PB. 2021. 63 fl. Monografia (Trabalho de Conclusão de Curso), Curso de Bacharelado em Farmácia, Centro de Educação e Saúde, Universidade Federal de Campina Grande, Cuité – Paraíba-Brasil, 2021.
BARBOSA, M. C. F. Sistema Nervoso Central: Planejamento químico-farmacológico para obtenção de um novo alvo terapêutico para a Doença de Parkinson. 67f. Dissertação (Mestrado em Ciências Farmacêuticas) – Faculdade de Ciências da Saúde, Universidade Fernando Pessoa, Porto, 2012.
BARROS, M. B. de A. et al. Relato de tristeza/depressão, nervosismo/ansiedade e problemas de sono na população adulta brasileira durante a pandemia de COVID-19. Revista Epidemiologia e Serviços de Saúde, v. 29, n. 4, e2020427, 2020.
BONADIMAN, S. L.; BONADIMAN, R. L.; SILVA, D. A. da. Avaliação do uso do biperideno em pacientes sob tratamento com fármacos antipsicóticos. Acta Biomedica Brasiliensia, v 4, n.1, p. 36-48, 2013.
BRASIL. Lei nº 8080 de 19 de setembro de 1990. Dispõe sobre as condições para a promoção, proteção e recuperação da saúde, a organização e o funcionamento dos serviços correspondentes e dá outras providências. Diário Oficial da União, Brasília-DF.
BRASIL. Ministério da Saúde. Portaria SVS/MS nº. 344, de 12 de maio de 1998. Aprova o regulamento técnico sobre substâncias e medicamentos sujeitos a controle especial. Diário Oficial da União, n. 93, 19 de maio de 1998. Seção 1. p.37-49.
BRASIL. Departamento de Ações Programáticas Estratégicas. Saúde mental no SUS: os centros de atenção psicossocial. Ministério da Saúde: Brasília, 2004.
BRASIL. Conselho Nacional de Saúde. Relatório Final da IV Conferência Nacional de Saúde Mental – Intersetorial. Ministério da Saúde: Brasília. n. 77, p. 33, 2010.
BRASIL. Ministério da Saúde. Política Nacional de Saúde Mental. 3. ed. Brasília, DF: Ministério da Saúde, 2013. Disponível em: http://bvsms.saude.gov.br/bvs/publicacoes/politica_nacional_saude_mental_3ed.pdf. Acesso em: 01 abr. 2023.
COUTINHO, M. B. Atuação farmacêutica no campo da saúde mental: uma revisão da literatura. 49f. Trabalho de Conclusão de Curso (Bacharel em Farmácia) Universidade Federal da Paraíba, 2015.
CRUZ, A. S. Atuação do farmacêutico na farmacoterapia de pacientes oncológicos em clinicas no município de Santo Antônio de Jesus-BA. 2020. 60 fl. Monografia (Trabalho de Conclusão de Curso). Curso de Bacharelado em Farmácia, Faculdade Maria Milza, Governador Mangabeira-BA, Brasil, 2020.
FIORELLI, K.; ASSINI, F. L. A prescrição de benzodiazepínicos no Brasil: uma análise da literatura. ABCS Health Sciences, v. 42, n. 1, p. 40-44, 2017.
FIRMINO, K. F. et al. Fatores associados ao uso de benzodiazepínicos no serviço municipal de saúde da cidade de Coronel Frabriciano, Minas Gerais, Brasil. Caderno de Saúde Pública, Rio de Janeiro, v. 27, n. 6, p. 1223- 1232, 2012.
FIRMO, W. da C. A. et al. Analysis of medical prescriptions of psychotropic of a pharmacy business in the city of Bacabal, Maranhão. Journal Manag Prim Health Care, v. 4, n. 1, p. 10-18, 2013.
FREIRE, E. C. et al. Adesão ao tratamento medicamentoso em usuários com transtorno de humor de centro de atenção psicossocial do Nordeste do Brasil. Revista de Ciências Farmacêuticas Básica e Aplicada, v. 34, p. 565- 570, 2013.
GOLAN, D. E. et al. Princípios de Farmacologia: a base fisiopatológica da farmacoterapia. 3. ed. Rio de Janeiro: Guanabara Koogan, 2014.
GOMES, E. F. Importância da Assistência e da atenção farmacêutica aplicada a pacientes com transtornos mentais. Vitoria, 2013. Disponível em: http://www.catolicaes.edu.br/fotos/files/IMPORTANCIA%20DA%20ASSISTENCIA%2 0E%20DA%2 0ATENCAO%20FARMACEUTICA.pdf. Acesso em: 10 fev. 2023.
GOMES, M. E. C. et al. Caracterização dos usuários e análise das prescrições de psicotrópicos dispensados na Farmácia Básica do Município de Picuí-PB. Educação Ciências e Saúde, v. 9, n. 1, p. 51-69, 2022.
GUIMARÃES, E. de A. V. Uso de psicofármacos em população adulta coberta pela Estratégia de Saúde da Família. 2022. 59 fl. Dissertação (Mestrado em Medicamentos e Assistência Farmacêutica), Faculdade de Farmácia, Universidade Federal de Minas Gerais, Brasil, 2022. Disponível em: https://repositorio.ufmg.br/bitstream/1843/50852/1/Disserta%C3%A7%C3%A3o_Elis e%20de%20Assis%20Vieira%20Guimar%C3%A3es%20_final.pdf. Acesso em: 25 ago. 2023.
HENRARD, L. P.; REIS, C. W. A medicalização do sofrimento psíquico na contemporaneidade. Revista Polidisciplinar Eletrônica da Faculdade de Guaraicá, v. 5, n. 2, p.32-48, 2013.
IHME. Ihme The Institute For Health Metrics And Evaluation. Global Burden of Disease (GBD) study. [S. l.], 2019. Disponível em: https://vizhub.healthdata.org/gbd-results/?params=gbd-api-2019- permalink/d780dffbe8a381b25e1416884959e88b. Acesso em: 25 ago. 2023
LIMA, M. S. G. et al. Perfil do consumo de pacientes e erros nas prescrições de benzodiazepínicos atendidas em farmácia privada no Sertão de Pernambuco. Brazilian Journal of Development, v. 6, n. 8, p. 55297-55307, 2020.
LUCCA, S. R. de. Saúde, Saúde Mental, Trabalho e Subjetividade. Revista Laborativa, v. 6, n. 1 esp, p. 147-159, 2017.
MEDEIROS, I. D. Análise do uso de psicotrópicos na atenção primária a saúde do município de Caicó-RN. 97f. Dissertação (Mestrado-Programa de Pós-Graduação em Educação, Trabalho e Inovação em Medicina – PPG-ETIM), Universidade Federal do Rio Grande do Norte, 2022.
MELO, J. Í. V. de et al. O impacto econômico dos serviços farmacêuticos na assistência à saúde de pacientes portadores de hipertensão: uma revisão sistemática. Jornal Brasileiro de Economia da Saúde, v. 1, p. 66-77, 2021.
OMS. Organização Mundial de Saúde. Classificação de Transtornos Mentais de Comportamento da CID-10: descrições clínicas e diretrizes diagnósticas. 1993. Disponível em: http://clinicajorgejaber.com.br/novo/wp-content/uploads/2018/05/CID-10.pdf. Porto Alegre: Artes Médicas, 1993. Acesso em: 10 mar. 2023.
OMS. Organização Mundial da Saúde. World health statistics 2017: monitoring health for the SDGs, Sustainable Development Goals. Switzerland, 2017. Disponível em: http://apps.who.int/iris/bitstream/10665/255336/1/9789241565486eng.pdf?ua=1. Acesso em: 17 fev. 2023.
RANG, G, P. et al. Farmacologia. 8. ed, Rio de Janeiro: Elsevier, 2016, 784 p.
ROCHA, F. C. A. Legalização das drogas. A descriminalização e regulamentação como forma de combater ao crime organizado. 70 f. Monografia (Graduação em Direito). Centro Universitário de Brasília. Faculdade de Ciências Jurídicas e Ciências Sociais-FAJS. Brasília, 2016.
RODRIGUES, P. S. et al. Uso e fontes de obtenção de psicotrópicos em adultos e idosos brasileiros. Ciência & Saúde Coletiva, n. 25, v.11, p. 4601-4614, 2020.
SANTOS, G. B. V. et al. Prevalência de transtornos mentais comuns e fatores associados em moradores da área urbana de São Paulo, Brasil. Caderno de Saúde Pública, n. 35, v. 11, p. e00236318. 2019.
SOUSA, R. F. de; OLIVEIRA, Y. R.; CALOU, I. B. F. Ansiedade: aspectos gerais e tratamento com enfoque nas plantas com potencial ansiolítico. Revista Intertox de Toxicologia, Risco Ambiental e Sociedade, v. 11, n. 1, p. 1-22, 2018.
SOUSA, A. G. C. de. Avaliação das prescrições de psicofármacos na farmácia básica do município de Cuité – PB. 2022. 50 fl. Monografia (Trabalho de Conclusão de Curso), Curso de Bacharelado em Farmácia, Centro de Educação e Saúde, Universidade Federal de Campina Grande, Cuité – Paraíba – Brasil, 2022.
TREICHEL, C. et al. Uso de psicotrópicos e sua associação com sobrecarga em familiares cuidadores de usuários de centros de atenção psicossocial. Ciências Saúde Coletiva, v. 26, n. 1, 2021. Disponível em: https://www.scielo.br/j/csp/a/Y3qnHrRnyVXxcTzjdTC67WK/?lang=pt. Acesso em: 17 fev. 2023.
VASCONCELOS, T. M. V. Plantas Medicinais no Tratamento de Ansiedade e Depressão: Revisão de Literatura. 2022. 46 fl. Monografia (Trabalho de Conclusão de Curso) Curso de Graduação em Ciências Ambientais, da Universidade Federal de Pernambuco, Brasil, 2022. Disponível em: https://repositorio.ufpe.br/bitstream/123456789/48121/1/TCC%20Tatiana%20Maria% 20Vilela%20%28vers%c3%a3o%20escrita%29.pdf. Acesso em 28 ago. 2023.
1 Farmacêutica. Universidade Estadual da Paraíba Campus I.
2 Discente do Curso de Superior de Farmácia Generalista. Universidade Estadual da Paraíba Campus I. e-mail: luana.yasmin@aluno.uepb.edu.br.
3 Maria do Socorro Ramos de Queiroz. Universidade Estadual da Paraíba. Campus I. Doutora em Biotecnologia em Saúde (RENORBIO/UFPB). e-mail: queirozsocorroramos@servidor.uepb.edu.br .
